Un embarazo molar, también conocido como mola hidatiforme, es un trastorno al comienzo del embarazo basado en el crecimiento de una masa o tumor benigno en el interior del útero. Esta masa está formada por trofoblastos, las células que normalmente se convierten en la placenta. Por tanto, se trata de un tipo de enfermedad trofoblástica gestacional (ETG).
Las causas de este trastorno del embarazo no se conocen con exactitud, aunque existen algunos factores de riesgo como faltas nutricionales o anomalías en el útero.
Los síntomas iniciales del embarazo molar son similares a los de un embarazo normal. Por lo general, en la cuarta o quinta semana del embarazo aparece un sangrado vaginal sin dolor. Además, el tamaño del útero puede aumentar antes de lo esperado.
Un embarazo molar puede presentar complicaciones graves, como por ejemplo cáncer. Por ello, es de gran importancia establecer un tratamiento temprano.
A continuación tienes un índice con los 10 puntos que vamos a tratar en este artículo.
- 1.
- 1.1.
- 1.2.
- 2.
- 3.
- 4.
- 5.
- 6.
- 7.
- 7.1.
- 7.2.
- 7.3.
- 7.4.
- 7.5.
- 7.6.
- 8.
- 9.
- 10.
Tipos de embarazo molar
La mola hidatiforme se clasifica como parcial o completa, pero es importante remarcar las diferencias entre ambas. A continuación, se describe cada tipo de embarazo molar.
Mola hidatiforme parcial (MHP)
La etiología de este tipo de embarazo molar puede ser causada de dos formas:
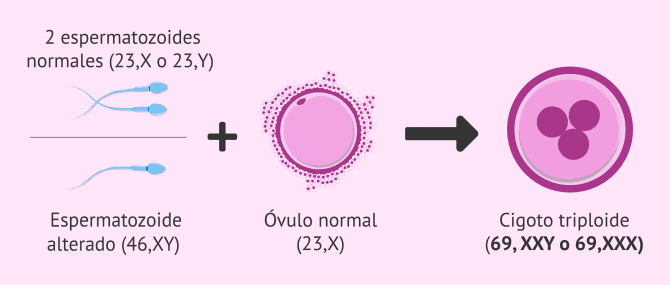
- Fecundación de un único óvulo con dos espermatozoides normales (23,X o 23,Y).
- Fecundación de un óvulo con un sólo espermatozoide alterado y diploide (46,XY).
En este caso, la masa puede estar compuesta por restos de placenta e incluso un pequeño embrión que presenta defecto severos.
El cariotipo del embrión es triploide, es decir, está formado por los 23 cromosomas de la madre y dos grupos de cromosomas del padre. Por consiguiente, el embrión presenta 69 cromosomas, cuando el número normal es 46.
Por otro lado, el bebé no podrá desarrollarse con normalidad, dado que el tejido placentario crece sin control. Por ello, el embarazo molar parcial suele terminar en aborto. Sin embargo, este tipo de mola presenta un potencial de malignidad prácticamente nulo.
Mola hidatiforme completa (MHC)
El embarazo molar completo (MHC) se produce por la fecundación entre un espermatozoide y un óvulo sin información genética. El espermatozoide inicia la división celular y se forma una placenta, pero no hay embrión. La placenta va creciendo y produce hormona de embarazo hCG, por lo que los test de embarazo darían positivo.
Este tipo de mola es diploide, es decir, está formada por 46 cromosomas porque el ADN del espermatozoide se duplica. Sin embargo, todos los cromosomas son paternos, ya que el óvulo carece de ADN.
¿Cuáles son los factores de riesgo?
En la actualidad, aproximadamente 1 de cada 1.000 embarazos se diagnostica como embarazo molar.
No se conocen las causas exactas de este tipo de embarazo, pero sí existen diversos factores asociados con la mola hidatiforme, tales como:
- Edad de la madre. Las mujeres mayores de 35 años y menores de 20 años tienen más probabilidad de sufrir un embarazo molar.
- Embarazo molar previo.
- Antecedentes de aborto espontáneo.
- Dieta pobre en proteínas, ácido fólico o carotenos que forman parte de alimentos como zanahoria, acelgas, calabaza, lechuga, espinacas, etc.
Además, el riego de sufrir una mola hidatiforme no varía por un cambio de la pareja. También hay evidencia científica, aunque en menor medida, de un mayor riesgo de padecer este tipo de trastorno entre los grupos sanguíneos A y AB.
Síntomas del embarazo molar
Durante las primeras semanas de gestación no se diferencia un embarazo molar de un embarazo normal, ya que sus síntomas son similares. El test de embarazo da positivo y todas las señales confirman la presencia de una gestación.
Muchas veces la mola hidatiforme es asintomática y se descubre en la primera ecografía. Otras veces, los síntomas que aparecen son los siguientes:
- Crecimiento anormal del útero.
- Náuseas y vómitos intensos.
- Sangrado vaginal durante el primer trimestre de embarazo.
- Síntomas de hipertiroidismo, como por ejemplo intolerancia al calor, deposiciones acuosas, frecuencia cardíaca rápida, inquietud, nerviosismo, pérdida de peso inexplicable, etc.
- Hipertensión arterial acompañada de hinchazón de pies, tobillos y piernas en el primer trimestre de embarazo.
Como ya se ha comentado, el embrión no termina su evolución. En la mayoría de los casos se produce un aborto espontáneo acompañado de hemorragias de color oscuro y acuosas.
¿Cómo es el diagnóstico?
Normalmente, los primeros indicios de mola hidatiforme aparecen con el desarrollo de un útero anormal y la ausencia de latido cardíaco, junto con un sangrado vaginal.
El médico especialista realiza un examen pélvico para revelar si el útero está más grande o más pequeño y si hay un agrandamiento de los ovarios.
La ecografía mostrará una placenta anormal, con o sin desarrollo de un feto. Esta prueba de imagen no detecta latidos cardíacos ni movimiento fetal. Además, otras pruebas concluyentes que pueden efectuarse son:
- Análisis sanguíneo que incluya una cuantificación de la hormona coriónica humana (hCG). Esta hormona se encuentra en mayor concentración en molas completas que en molas parciales.
- Resonancia magnética del abdomen.
- Conteo total de células sanguíneas.
- Prueba de coagulación sanguínea.
- Pruebas de la función renal y hepática.
Tratamiento de la mola hidatiforme
Este tipo de embarazo no es viable porque puede convertirse en una masa cancerosa. Para prevenir complicaciones, el tejido placentario anormal debe ser eliminado.
Habitualmente, el tratamiento de la mola comprende algunas de las siguientes pruebas:
- Dilatación y legrado para extraer el tejido del útero. Para esta prueba se administra anestesia local o general.
- La histeroctomía (extracción del útero) puede ser una opción para las mujeres mayores que no desean volver a embarazarse.
- Control de la hormona hCG hasta que sus valores vuelvan a la normalidad. Si los niveles de esta hormona aumentan o no se normalizan, serán necesarias pruebas adicionales para comprobar si el tumor se ha extendido.
- Quimioterapia en los casos en los que la mola persite o se ha diseminado por el organismo.
Una vez terminado el tratamiento, la pareja debe usar anticonceptivos fiables durante un tiempo de 6 a 12 meses para evitar el embarazo.
¿Qué pronóstico tiene el embarazo molar?
La mayoría de las molas hidatiformes son benignas y no desembocan en cáncer. En general, los tratamientos tienen éxito.
Sólo un 15% de los casos de las molas pueden convertirse en malignas. Estas molas crecen e invaden otras zonas del cuerpo de la mujer, pudiendo provocar sangrados u otras complicaciones.
En cuanto a las molas hidatiformes completas, son muy pocas las que se transforman en un coriocarcinoma, es decir, un cáncer agresivo de la placenta. Normalmente, esta complicación se trata con quimioterapia de manera existosa, aunque en algunos casos puede llegar a ser mortal.
Preguntas de los usuarios
¿Es lo mismo embarazo molar que embarazo anembrionario?
No es lo mismo. Una gestación anembrionada es una gestación en la cual se produce el saco gestacional, la placenta, pero no se desarrolla el embrión. Este tipo de embarazo se suele diagnosticar a las 6-7 semanas de gestación. En ocasiones, los embarazos anembrionarios se manifiestan por sangrado, pero en la gran mayoría no dan síntomas, y se diagnostica al hacer la ecografía del primer trimestre.
Es en este momento ecográfico donde se encuentra un saco gestacional, un trofoblasto, pero no se identifica ningún embrión. El tratamiento suele ser un legrado farmacológico o quirúrgico.
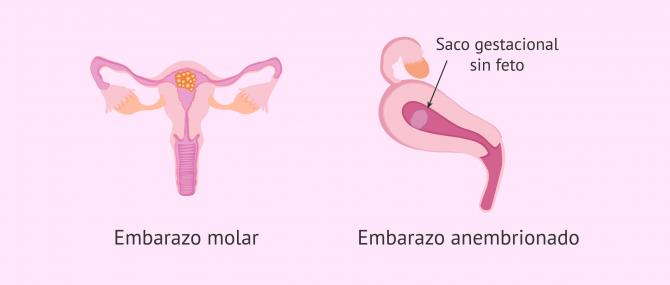
En cambio, la enfermedad molar es una tumoración de la placenta. En este tipo de gestación tampoco se identifica el embrión y se produce un crecimiento no controlado de la placenta. Los síntomas suelen ser sangrado, en algunos casos expulsión por la vagina de tejido molar (racimos de uva), y por sintomatología muy importante de náuseas o vómitos, debido a que la hormona del embarazo se eleva desmesuradamente.
¿Un embarazo molar puede dar lugar a un tumor?
El embarazo molar es una complicación poco frecuente del embarazo en la cual el tejido trofoblástico (que en un embarazo estándar forma la placenta) prolifera de manera anormal.
El embarazo molar es una enfermedad de comportamiento benigno en la mayoría de los casos, pero puede dar lugar a la neoplasia trofoblástica gestacional que tiene características malignas.
La forma más habitual de embarazo molar es la mola hidatiforme que puede ser completa o parcial. En la completa se trata únicamente de tejido placentario anormal y en la parcial existe además tejido fetal. La parcial tiene un comportamiento benigno la mayoría de las veces y solo se hace maligna en 4% de los casos, mientras que la completa lo hace hasta en el 20%. Posterior al tratamiento del embarazo molar se debe seguir un seguimiento estricto con controles frecuentes por un periodo largo, pues en algunos casos la enfermedad puede persistir y dar lugar a la neoplasia trofoblástica gestacional que puede tener diferentes grados de malignidad y dar lugar a tumores.
¿Qué complicaciones pueden surgir de la mola hidatiforme?
La principal complicación es el sangrado excesivo que puede ocurrir durante la extirpación de la mola hidatiforme.
Otra complicación muy temida es la posibilidad de que la mola hidatiforme se convierta en coriocarcinoma, es decir, un tipo de tumor. Este cáncer puede provocar metástasis e invadir otras estructuras del cuerpo de la mujer.
¿Puedo tener otro embarazo molar?
Sí. Las personas que ya han padecido un embarazo molar, tienen un riesgo del 1-2% de volver a sufrir otro. Este porcentaje representa un alto riesgo comparado con el riesgo de la población general.
¿Hay que esperar un tiempo para quedar embarazada nuevamente tras una mola hidatiforme?
Sí. Los especialistas recomiendan esperar entre 6 meses y 1 año para intentar concebir de nuevo. Además, durante este tiempo, el especialista realiza controles a la mujer para comprobar que no reaparece la masa.
¿Una mola invasora es lo mismo que una mola hidatiforme?
No. La mola invasora es un tipo de mola hidatidiforme (parcial o completa) que se ha extendido dentro del miometrio, es decir, en la capa muscular del cuerpo uterino. Por tanto, se trata de una complicación de la mola hidatiforme y origina cáncer.
Lecturas recomendadas
Hemos comentado que un factor de riesgo para las molas hidatidiformes son los abortos espontáneos. Si deseas obtener más información sobre ellos, puedes visitar el siguiente artículo: El aborto espontáneo: síntomas, causas y consecuencias.
Además, si quieres saber cuáles son los niveles normales de hormona beta-hCG, puedes pinchar aquí: Los niveles de la hormona beta-hCG y las semanas de embarazo.
Hacemos un gran esfuerzo para ofrecerte información de máxima calidad.
🙏 Por favor, comparte este artículo si te ha gustado. 💜💜 ¡Nos ayudas a seguir!
Bibliografía
Baumgarten J, Happel C, Becker S, El-Balat A, Grünwald F. HCG-induced hyperthyroidism in a 51-year-old patient with hydatidiform mole. Nuklearmedizin. 2018 Dec;57(6):N57. doi: 10.3413/Nukmed-0990-18-08.
Ben Salah I, Najeh H, Dhouha B, Oueslati H. Partial Hydatiform Mole Associated With a Pregnancy at 22 Weeks of Amenorrhea. J Obstet Gynaecol Can. 2017 Jul;39(7):511. doi: 10.1016/j.jogc.2017.03.002.
Boufettal H, Samouh N. Invasive hydatidiform mole in the cervix. Pan Afr Med J. 2018 Jan 12;29:27. doi: 10.11604/pamj.2018.29.27.10675.
Mittal S, Menon S. Interstitial pregnancy mimicking an invasive hydatidiform mole. Am J Obstet Gynecol. 2019 May;220(5):501. doi: 10.1016/j.ajog.2018.10.024.
Nickkho-Amiry M, Horne G, Akhtar M, Mathur R, Brison DR.Hydatidiform molar pregnancy following assisted reproduction. J Assist Reprod Genet. 2019 Apr;36(4):667-671. doi: 10.1007/s10815-018-1389-9.
Ross JA, Unipan A, Clarke J, Magee C, Johns J. Ultrasound diagnosis of molar pregnancy. Ultrasound. 2018 Aug;26(3):153-159. doi: 10.1177/1742271X17748514.
Uemura N, Takai Y, Mikami Y, Ogasawara M, Saitoh M, Baba K, Tamaru J, Hara M, Seki H. Molecular cytogenetic analysis of a hydatidiform mole with coexistent fetus: a case report. J Med Case Rep. 2019 Aug 18;13(1):256. doi: 10.1186/s13256-019-2180-y.
Zhang L, Xie Y, Zhan L. The potential value of red blood cell distribution width in patients with invasive hydatidiform mole. J Clin Lab Anal. 2019 May;33(4):e22846. doi: 10.1002/jcla.22846.
Zhao T, Hou X, Su C, Wu Q. Tubal hydatidiform mole treated with salpingotomy: A case report. Clin Case Rep. 2019 Feb 19;7(4):653-655. doi: 10.1002/ccr3.2037.
Zornoza-García V, Luengo-Tabernero A, Álvarez-Domínguez A, Carriles-Sastre R, González-García C. Pregnancy in a patient aged more than fifty years. Complete hydatidiform mole. Elsevier 2010. Vol. 37 (6) 258-260. DOI: 10.1016/j.gine.2009.05.008.
Preguntas de los usuarios: '¿Es lo mismo embarazo molar que embarazo anembrionario?', '¿Un embarazo molar puede dar lugar a un tumor?', '¿Qué complicaciones pueden surgir de la mola hidatiforme?', '¿Puedo tener otro embarazo molar?', '¿Hay que esperar un tiempo para quedar embarazada nuevamente tras una mola hidatiforme?' y '¿Una mola invasora es lo mismo que una mola hidatiforme?'.








Hola, ¿Qué es la mola hidatiforme? ¿Es muy malo? Estoy asustada porque creo que voy a perder a mi bebé…
Hola Estrellita_98,
La mola hidatiforme o embarazo molar es una masa de células que se generan en el útero en las etapas inciciales del embarazo. Esta patología está provocada por alteraciones de la placenta y puede degenerar en un tumor maligno.
Siento decirte que cuando se detecta un embarazo molar, es necesario proceder a su interrupción. El desarrollo del embrión no es normal y puede ser perjudicial para tu salud.
Espero haberte ayudado.
Un saludo.
Hola, ¿Cuál es el principal signo clínico de la mola hidatiforme? Estoy precoupada porque mi embarazo no está siendo fácil. Tengo náuseas, calor y mi corazón va muy rápido. Gracias.
Hola Felix_tr_32,
La mola hidatiforme suele comenzar con un agrandamiento del útero antes de lo normal y sangrados o manchado vaginal. Otros síntomas son las náuseas, vómitos, hipertensión, etc.
Te recomiendo que vayas a tu ginecólogo y él te realizará una exploración junto con una ecografía para salir de dudas.
Espero haberte ayudado.
Un saludo.