El embarazo ectópico tiene lugar cuando se produce la implantación embrionaria fuera de la cavidad uterina. Una vez ha fecundado el óvulo, al descender por la trompa de Falopio, éste no llega al útero materno e implanta en otro tejido diferente, lo cual acaba provocando un aborto.
En el 95% de los casos, los embarazos ectópicos se localizan en la trompa y se conocen como embarazos a nivel tubárico. También existen otros lugares de implantación embrionaria extrauterina menos frecuentes como el ovario, la cavidad abdominal o el canal cervical.
Esta clase de embarazo puede provocar complicaciones graves en la mujer si no es tratado correctamente una vez ha sido detectado.
A continuación tienes un índice con los 11 puntos que vamos a tratar en este artículo.
- 1.
- 2.
- 3.
- 4.
- 5.
- 6.
- 7.
- 7.1.
- 7.2.
- 7.3.
- 7.4.
- 7.5.
- 7.6.
- 7.7.
- 8.
- 9.
- 10.
- 11.
Definición de embarazo ectópico
La fecundación del embrión tiene lugar en las trompas de Falopio después de la ovulación. Sin embargo, el lugar adecuado para la implantación y posterior desarrollo embrionario es el útero, donde el endometrio está preparado para la formación del saco gestacional.
El embarazo ectópico es la causa más frecuente de muerte materna durante el primer trimestre de gestación. La tasa de mortalidad es de 1,8 fallecimientos cada 1.000 embarazos ectópicos.
La gestación ectópica, también conocida como embarazo extrauterino, surge como consecuencia de alguna complicación durante el descenso del embrión por la trompa. Éste no es capaz de llegar al útero e implanta en un lugar anómalo que no permite su desarrollo.
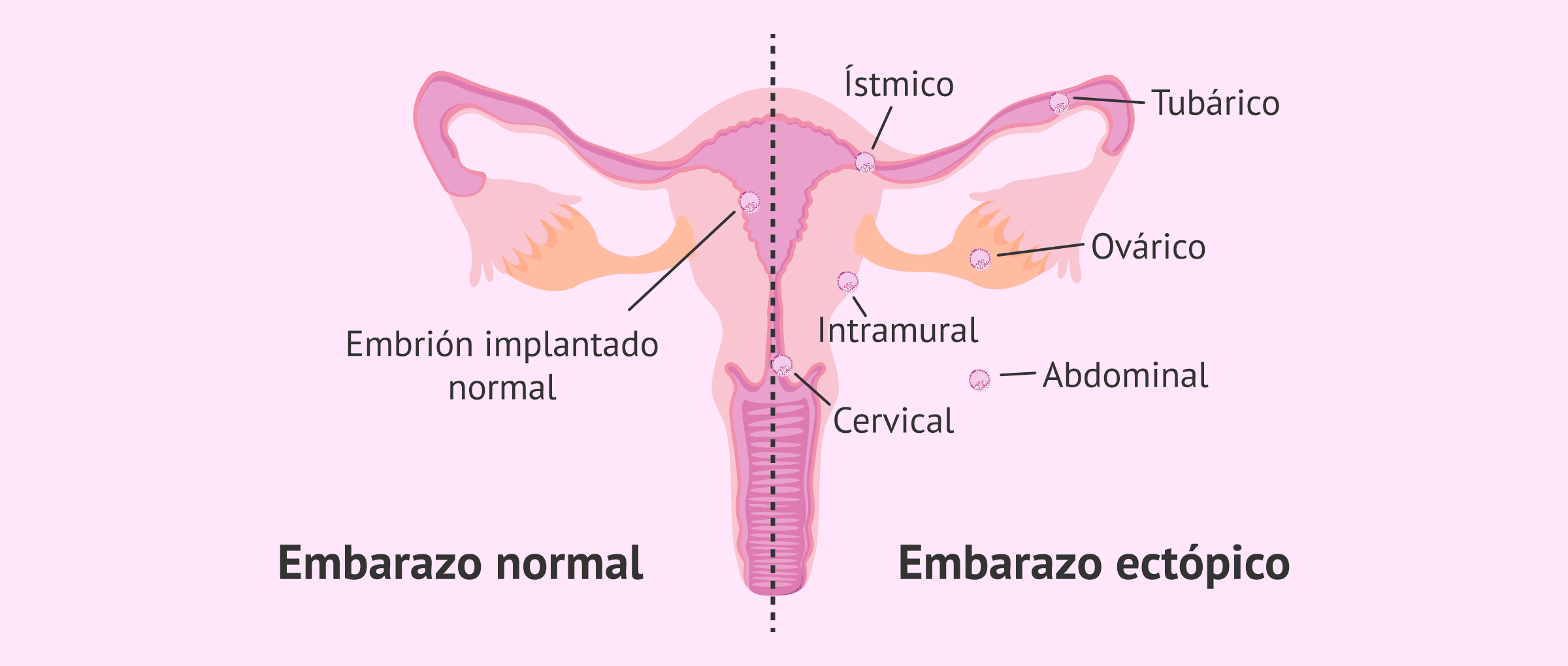
En función del lugar de implantación, existen diferentes tipos de embarazos ectópicos. A continuación, se enumeran cada uno de ellos.
¿Qué tipos de embarazos extrauterinos existen?
Los tipos de embarazo ectópico se clasifican en función de la ubicación en la que implanta el embrión. La localización más frecuente de un embarazo ectópico es la trompa de Falopio debido a que el embrión realiza este trayecto en su camino al útero.
A continuación, se mencionan los tipos de embarazo extrauterinos que existen:
- Embarazo ectópico tubárico o ampular
- el embrión anida en la trompas de Falopio. Produce inflamación y obstrucción tubárica.
- Embarazo ectópico ístmico
- la implantación tiene lugar en el istmo, al final de la trompa de Falopio.
- Embarazo ectópico ovárico
- el embrión implanta en el ovario y puede confundirse con un quiste.
- Embarazo ectópico cervical
- la anidación tiene lugar en el cuello uterino o cérvix.
- Embarazo ectópico abdominal
- el embrión implanta dentro de la cavidad peritoneal, aunque es muy infrecuente.
- Embarazo ectópico intramural
- se localiza en el miometrio, la capa muscular interna del útero y es el tipo más raro de todos.
También cabe la posibilidad de que se produzca un embarazo ectópico heterotópico. Eso significa que, al mismo tiempo, tienen lugar un embarazo normal y uno extrauterino.
¿Por qué se produce un embarazo ectópico?
La causa de este tipo de embarazo es el bloqueo o retraso del trayecto del óvulo fecundado a través de la trompa.
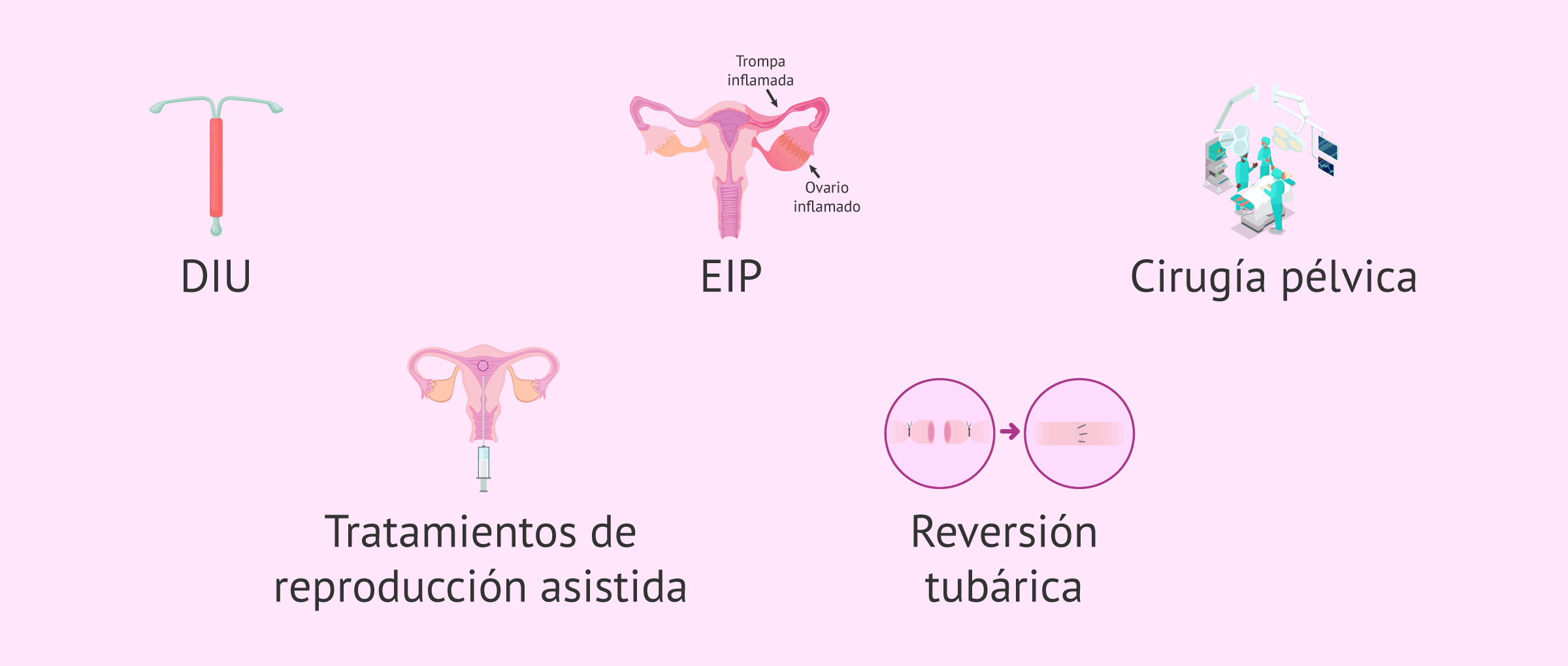
Existen una serie de factores que aumentan el riesgo de padecer un embarazo ectópico. Entre ellos están los siguientes:
- Endometriosis.
- Salpingitis: infección en la trompa.
- Defectos congénitos en trompas de Falopio.
- Edad materna mayor de 35 años.
- Embarazo ectópico previo.
- Tabaquismo.
- Dispositivo intrauterino (DIU).
- Enfermedad inflamatoria pélvica (EIP).
- Cirugía pélvica o abdominal previas.
- Tratamientos de reproducción asistida.
- Cirugía de reversión de ligadura de trompas.
En algunos casos, es difícil conocer la causa e incluso es posible que las hormonas jueguen un papel importante.
Cabe destacar que la frecuencia de los embarazos ectópicos ha aumentado en los últimos 20 años debido, en primer lugar, a los nuevos métodos clínicos para el diagnóstico y, a continuación, por la aparición de nuevos factores de riesgo, como el desarrollo de las técnicas de reproducción asistida.
La frecuencia del embarazo ectópico es de 1 caso cada 100 embarazos, es decir, del 1%.
Hay que saber que el embarazo ectópico también podría tener lugar después de una ligadura de trompas si la mujer decide hacerse una fecundación in vitro (FIV) para intentar un embarazo.
Según nos comenta el Dr. Gorka Barrenetxea, especialista en Ginecología y Obstetricia:
Cuando se ha realizado una ligadura de trompas, lo que se hace es resecar una porción de las trompas, pero queda otra porción. Por tanto, es posible un embarazo ectópico.
Si deseas seguir leyendo más información acerca de las posibles causas de los embarazos extrauterinos, te recomendamos visitar el siguiente artículo: ¿Cuáles son las causas y consecuencias del embarazo ectópico?
Síntomas
Cuando una mujer tiene una implantación en otro tejido distinto al endometrio uterino puede no presentar ninguna molestia en su etapa inicial o que los síntomas sean similares a un embarazo normal, como la fatiga, náuseas o dolor abdominal.
A medida que avanza la gestación, aparecerán otros síntomas que pueden ser más graves y que pondrán a la mujer en alerta:
- Dolor abdominal muy fuerte que suele ser unilateral.
- Sangrado vaginal anormal.
- Debilidad y sensación de desmayo.
- Dolor de lumbago.
- Dolor en los hombros.
- Presión intensa en el recto.
- Palidez y tensión baja.
Estos síntomas pueden empeorar en caso de producirse un embarazo ectópico roto. Conforme crece el embrión, la trompa se expande hasta que llega a romperse, puesto que no hay suficiente espacio.
La consecuencia de esto es muy grave, ya que lleva a una hemorragia interna que puede acabar en shock e incluso provocar la muerte de la paciente.
En conclusión, es muy importante que la mujer acuda al médico si se sospecha el embarazo ectópico y poder hacer un diagnóstico rápido que evite complicaciones como la extirpación de la trompa.
¿Cómo es el diagnóstico de un embarazo ectópico?
Los dos métodos más importantes a la hora de diagnosticar un embarazo ectópico son la determinación de la hormona beta-hCG en sangre y la ecografía transvaginal.
La medición de la hormona β-hCG en sangre es una prueba cuantitativa que informa a las mujeres de una posible gestación en función de las semanas de embarazo. Se realiza sobre todo a las pacientes sometidas a una técnica de reproducción asistida.
En un embarazo ectópico, la hormona beta-hCG no se eleva rápidamente como en un embarazo normal y, por tanto, los niveles se mantienen bajos.
Si el test de embarazo en sangre es positivo, posteriormente se confirma el embarazo con una ecografía de ultrasonido 2 semanas después para poder ver la presencia del saco embrionario.
En caso de no observarse ningún saco dentro del útero con una β-hCG positiva, debe valorarse la posibilidad de un embarazo ectópico, el cual deberá confirmarse con un nuevo análisis de los valores de β-hCG y otros marcadores bioquímicos como la progesterona, la proteína placentaria 14, Ca-125 y creatina fosfoquinasa entre otros.
Tratamiento
Muchos de los embarazos ectópicos suelen resolverse solos, mediante un aborto espontáneo que generalmente es tubárico. Si esto no se produce de manera natural, será necesario interrumpir el embarazo mediante tratamiento quirúrgico o tratamiento médico con fármacos quimioterapéuticos como el metotrexato.
La elección médica de un tratamiento u otro se valora según las pruebas diagnósticas y los síntomas que presenta la paciente, la cual debe ser informada de las ventajas e inconvenientes de cada tratamiento.
En el supuesto grave de rotura de la trompa y shock, será necesario llevar a cabo otras intervenciones como la transfusión de sangre e incluso una salpingectomía si la trompa estuviera muy dañada.
¿Conoces a alguien que lo está pasando mal porque no logra quedarse embarazada? Cuéntale que existimos, comparte con ella nuestra guía de fertilidad, háblale de nuestro foro.
Aquí, además de información escrita por profesionales médicos, encontrará una comunidad que entiende lo que está viviendo.
Preguntas de los usuarios
¿Por qué suceden los embarazos ectópicos?
El embarazo ectópico se produce cuando el embrión implanta fuera de la cavidad endometrial. Cuando esto sucede, en la mayor parte de las ocasiones, la implantación se produce en la trompa de Falopio, aunque también pueden verse en otras localizaciones como ovario, cérvix e incluso abdomen.
Existen diferentes factores que aumentan el riesgo de que esto pueda producirse: antecedente de enfermedad inflamatoria pélvica, embarazo ectópico previo, cesárea anterior, endometriosis, DIU, anticonceptivos con sólo gestágenos, píldora postcoital y técnicas de reproducción asistida.
¿Existe mayor riesgo de embarazo ectópico tras una ligadura de trompas?
Todos los métodos anticonceptivos tienen riesgo de que se produzca un embarazo durante su utilización. Dentro de los métodos anticonceptivos disponibles, la ligadura de trompas es el más eficaz. El tratamiento consiste en la obstrucción de las trompas uterinas para impedir la unión de óvulo y espermatozoide.
Aunque se pueda pensar que las trompas uterinas o de Falopio son meramente un túnel por el que pasan los espermatozoides, el óvulo y el embrión, esto no es cierto. Las trompas uterinas ejercen varias funciones, su tejido ayuda al desplazamiento de los espermatozoides y el óvulo para que lleguen a unirse en su tercio más externo, secreta moléculas nutritivas que establecen un ambiente óptimo para el desarrollo del embrión y posteriormente ayuda al embrión formado a desplazarse hasta el interior del útero donde finalmente implantará.
Cuando se realiza una ligadura de trompas, es posible que se vuelva a abrir, se recanalice de forma espontánea. Esto dificultará el movimiento del embrión hasta el interior del útero, por lo que el embrión puede quedar atrapado en la trompa implantándose en su interior y desarrollando un embarazo fuera del útero denominada embarazo ectópico.
¿A cuántas semanas puede detectarse el embarazo ectópico?
Mediante la determinación de la hormona beta-hCG en sangre, es posible comenzar a sospechar un embarazo ectópico a partir de la quinta semana de gestación cuando no se observa un incremento adecuado de dicha hormona.
Lo normal es que la cantidad de hormona beta hCG en sangre duplique su valor cada dos días aproximadamente. Si esto no sucede, puede hacer sospechar de que algo no evoluciona correctamente.
¿ La presencia de pseudosaco siempre se relaciona con un embarazo ectópico?
Un pseudosaco se refiere a una imagen obtenida por medio de ecografía, la cual es relativamente redonda y que puede localizarse dentro de la cavidad uterina o externa a ella en caso de un embarazo ectópico.
No siempre se observará dicha imagen en los casos de embarazo extrauterino, ya que podría desde no observarse ninguna imagen, sólo la presencia de líquido libre o incluso el saco gestacional completo con vesícula germinal y cuando dicha gestación ectópica es mayor a 6 semanas podría visualizarse un embrión con frecuencia cardiaca fetal.
¿Un embarazo ectópico puede llegar a término?
En teoría es posible, aunque los casos de nacimientos con éxito derivados de embarazos ectópicos ováricos o abdominales son extremadamente excepcionales en todo el mundo.
A pesar de ello, los embarazo extrauterinos representa un grave peligro para la madre, por lo que los especialistas aconsejan interrumpir la gestación de forma precoz en caso de que no suceda un aborto espontáneo.
¿Cuánto tiempo dura un embarazo ectópico?
Lo más común es que el embarazo extrauterino no vaya más allá del primer trimestre de gestación.
Si una mujer presenta un embarazo ectópico, comenzará a sangrar y a tener fuertes molestias en la semana 6 o 7 de gestación. Esto va a conllevar a un aborto espontáneo o a que la paciente acuda al hospital para comunicar lo que le está sucediendo.
Conforme los especialistas diagnostiquen el embarazo extrauterino, la mujer se administrará fármacos quimioterapéuticos o se someterá a una intervención quirúrgica.
¿La pastilla del día después aumenta el riesgo de embarazo ectópico?
El embarazo ectópico se produce cuando la implantación del embrión tiene lugar fuera de la cavidad uterina, por lo que también se conoce como embarazo extrauterino.
Hace un tiempo hubo la sospecha de que el uso de la pastilla del día después podría aumentar el riesgo de embarazo ectópico cuando fallaba su efecto anticonceptivo y ocurría la gestación, pero estudios posteriores no han confirmado tal hallazgo y no hay una clara evidencia de que este riesgo se vea aumentado.
No obstante, entre las advertencias antes de tomar la pastilla del día después se encuentra consultar al especialista si se tienen antecedentes de embarazo ectópico o salpingitis (infección en las trompas de Falopio), ya que aumentarían el riesgo que ocurra un embarazo ectópico.
Sin embargo, la anticoncepción de emergencia es, como su nombre indica, solo para emergencias y es necesario utilizar otro método anticonceptivo convencional.
Leer más
Lectura recomendada
La medición de los niveles de beta-hCG es una prueba que ayuda a determinar la existencia de un embarazo ectópico. En el siguiente post, puedes encontrar más información de los valores normales y anómalos de esta hormona en el embarazo: ¿Cuáles son los valores normales de la hormona beta hCG?
Si quieres saber con más detalle los tratamientos que se llevan a cabo en un embarazo fuera del útero, te recomendamos seguir leyendo en el siguiente artículo: Tratamiento en el embarazo ectópico.
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Alalade AO, Smith FJE, Kendall CE, Odejinmi F. Evidence-based management of non-tubal ectopic pregnancies. J Obstet Gynaecol. 2017 Nov;37(8):982-991. (Ver)
Brady PC. New Evidence to Guide Ectopic Pregnancy Diagnosis and Management. Obstet Gynecol Surv. 2017 Oct;72(10):618-625. (Ver)
Hendriks E, Rosenberg R, Prine L. Ectopic Pregnancy: Diagnosis and Management. Am Fam Physician. 2020 May 15;101(10):599-606. (Ver)
Kellie Mullany, Madeline Minneci, Ryan Monjazeb, Olivia C Coiado. Overview of ectopic pregnancy diagnosis, management, and innovation. Womens Health (Lond). 2023 Jan-Dec;19:17455057231160349 (Ver)
Milena Leziak, Klaudia Żak, Karolina Frankowska, Aleksandra Ziółkiewicz, Weronika Perczyńska, Monika Abramiuk, Rafał Tarkowski, Krzysztof Kułak. Future Perspectives of Ectopic Pregnancy Treatment-Review of Possible Pharmacological Methods. Int J Environ Res Public Health. 2022 Oct 31;19(21):14230 (Ver)
Parker VL, Srinivas M. Non-tubal ectopic pregnancy. Arch Gynecol Obstet. 2016 Jul;294(1):19-27. (Ver)
Rana P, Kazmi I, Singh R, Afzal M, Al-Abbasi FA, Aseeri A, Singh R, Khan R, Anwar F. Ectopic pregnancy: a review. Arch Gynecol Obstet. 2013 Oct;288(4):747-57. (Ver)
Taran FA, Kagan KO, Hübner M, Hoopmann M, Wallwiener D, Brucker S. The Diagnosis and Treatment of Ectopic Pregnancy. Dtsch Arztebl Int. 2015 Oct 9;112(41):693-703; quiz 704-5. (Ver)
Xiao C, Shi Q, Cheng Q, Xu J. Non-surgical management of tubal ectopic pregnancy: A systematic review and meta-analysis. Medicine (Baltimore). 2021 Dec 17;100(50):e27851. (Ver)
Preguntas de los usuarios: '¿Por qué suceden los embarazos ectópicos?', '¿Existe mayor riesgo de embarazo ectópico tras una ligadura de trompas?', '¿A cuántas semanas puede detectarse el embarazo ectópico?', '¿ La presencia de pseudosaco siempre se relaciona con un embarazo ectópico?', '¿Un embarazo ectópico puede llegar a término?', '¿Cuánto tiempo dura un embarazo ectópico?' y '¿La pastilla del día después aumenta el riesgo de embarazo ectópico?'.










Estoy bastante preocupada y con miedos porque ya he pasado por un embarazo ectópico y me preocupa que se vuelva a repetir… ¿Después de un ectópico se puede volver a tener un embarazo normal o aumenta el riesgo de que vuelva a pasar?
Hola Saray856,
Sí, es posible tener un embarazo normal en el futuro tras haber sufrido un embarazo extrauterino previamente. Sin embargo, la probabilidad de que se vuelva a repetir un embarazo ectópico también está aumentada. Por ello, antes de volver a intentar una nueva gestación, es importante realizar una valoración completa para decidir la mejor estrategia y reducir riesgos.
Tienes mucha más información en el siguiente enlace: ¿Es posible el embarazo después de un embarazo ectópico?
Espero haberte ayudado.
Un saludo.
He leído sobre el embarazo ectópico y me ha generado bastante miedo. ¿Cómo puede pasar que el embarazo se implante fuera del útero? ¿Hay alguna forma de saber si una persona tiene más riesgo de que le ocurra?
Hola JuanaGarcia,
Generalmente, la mayoría de los embarazos ectópicos se producen porque el embrión implanta en la trompa de Falopio en lugar de en el útero. Esto puede estar relacionado con alteraciones tubáricas, infecciones previas, cirugías pélvicas o incluso tener antecedentes de embarazos ectópicos previos. Estos son algunos de los factores de riesgo, aunque en ocasiones no se identifica una causa clara para los embarazos extrauterinos.
Por ello, si existe riesgo de que se vaya a producir un embarazo ectópico, es importante realizar un seguimiento precoz del mismo para detectarlo lo antes posible.
Espero haberte ayudado.
Un saludo.
Hola, ¿cómo es posible que el embrión implante fuera de dónde debe? No me entra en la cabeza que esto pueda suceder….
Hola ToñiMH,
Esto es una duda completamente comprensible. La fecundación del óvulo y el espermatozoide ocurre en la trompa de Falopio y el embrión se desplaza a través de la misma para llegar al útero e implantar.
Sin embargo, en algunos casos este transporte no se produce correctamente. Si la trompa presenta alguna alteración, el embrión puede quedarse retenido y acabar implantando en la propia trompa. También puede suceder que la implantación embrionaria ocurra en otras localizaciones como, por ejemplo, el ovario o el abdomen.
Espero haberte ayudado.
Un saludo.
Hola estoy ligada y tengo un atraso de 1 mes
Tengo todos los síntomas de embarazo, ¿Qué hago o qué tengo qué hacer? Gracias, necesito ayuda, ya que tengo miedo
Hola stellam1,
La ligadura de trompas es un método anticonceptivo permanente, por lo que la posibilidad de embarazo es prácticamente nula si el procedimiento se ha realizado correctamente.
En cualquier caso, si pasados unos días tu regla continúa sin llegar, lo mejor es realizar una prueba de embarazo para salir de dudas.
Espero haberte ayudado.
Un saludo.
Hola, ¿Cuál puede ser la causa de los embarazos ectópicos? Ya he tenido dos. Necesito ayuda.
Hola Lucía,
La implantación del embrión fuera del útero puede deberse a diferentes factores de riesgo. Algunos de ellos son: antecedentes de enfermedad inflamatoria pélvica, endometriosis, haber tenido implantado un DIU, la ingesta de anticonceptivos, etc.
Lo mejor es que visites a tu médico y él te explicara las posibles causas en tu caso concreto.
Espero haberte ayudado.
Un saludo.
Hola, buenas tardes, yo tuve un embarazo ectópico a temprana edad, 15 años, y me extirparon una trompa de Falopio y hoy tengo 21 años, deseo embarazarme, pero ya he recurrido a muchos medios y no logro obtener una respuesta favorable.
¿Será que ya no tenga oportunidad de quedar embarazada?
¡Buenos días! Tengo un gran problema, hace 3 semanas me han descubierto un embarazo extrauterino (19mm), me pusieron el metotrexato teniendo la beta en 1521, a los 4 días, bajó a 796, a los 7, a 649 y, a las 2 semanas, a 216. Ahora tengo que esperar 2 semanas para que me la vuelvan a hacer.
¡Tengo mucho miedo! ¡Es mucho tiempo de espera! En la última ecografía me han descubierto líquido libre, ¿qué será?
¡Tengo molestias! Cuando voy al baño me pincha mucho y, en el lado izquierdo, parece que tengo una piedra que me pesa. Con Paracetamol se me pasa, o si estoy en la cama. Sangro de 1 mes y medio rojo vivo cada vez que hago pis.
Estoy desesperada, solo quiero llorar y llorar.
Me dijeron que, si siento mucho dolor, que vaya de urgencia.
¿Y si se me rompe la trompa? Muchas gracias para cualquier información o ayuda.