Recientes análisis están reevaluando las creencias tradicionales sobre un problema masculino muy frecuente: el hidrocele. Un equipo de especialistas conformado por Ayhan Verit, Mert Verit y Fatma Ferda Verit, pertenecientes a los centros Fatih Sultan Mehmet Hospital, la Hamidiye Medical Faculty y el Haydarpaşa Hospital, ha planteado una nueva perspectiva.
Históricamente considerado como un problema puramente benigno, este trastorno podría tener repercusiones negativas en la capacidad reproductiva del hombre.
A continuación tienes un índice con los 7 puntos que vamos a tratar en este artículo.
¿Qué es el hidrocele escrotal?
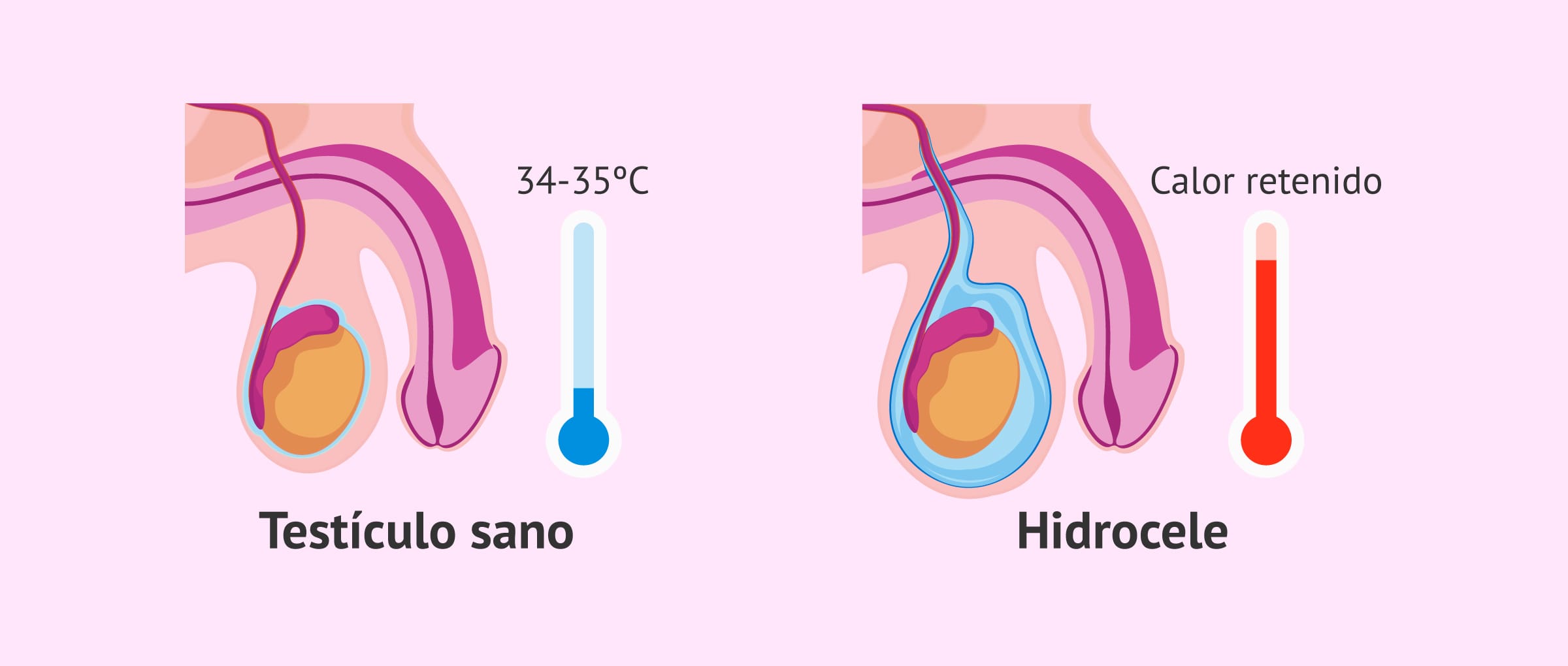
El hidrocele se define como una afección escrotal caracterizada por la acumulación excesiva y sin dolor de líquido entre las capas visceral y parietal. En gran parte de los diagnósticos, el origen de esta patología no está claro y se denomina idiopático.
- Normalmente, es abordado como un trastorno escrotal benigno.
- Puede manifestarse de forma congénita (presente desde el nacimiento) o adquirida a lo largo de la vida.
- La principal queja suele centrarse en la incomodidad física y la preocupación por la imagen corporal.
Por norma general, las pautas médicas recomiendan la cirugía (hidrocelectomía) solo cuando el paciente experimenta dolor evidente o aparecen complicaciones como infecciones.
Estrés térmico y espermatogénesis
La producción adecuada de espermatozoides requiere que la temperatura de los testículos sea inferior a la temperatura central del cuerpo. En concreto, debe mantenerse entre 34°C y 35°C.
El músculo cremáster y sus mecanismos de contracción ayudan a regular esto alejando o acercando los testículos al abdomen. Sin embargo, el hidrocele dificultaría este proceso biológico:
- El líquido retenido ejerce presión y crea una masa que aísla el testículo.
- Según las leyes de la termodinámica, una mayor cantidad de líquido retiene el calor de manera más eficaz.
De este modo, la magnitud y la duración de este estrés térmico podrían perjudicar directamente la formación y maduración de los espermatozoides (espermatogénesis).
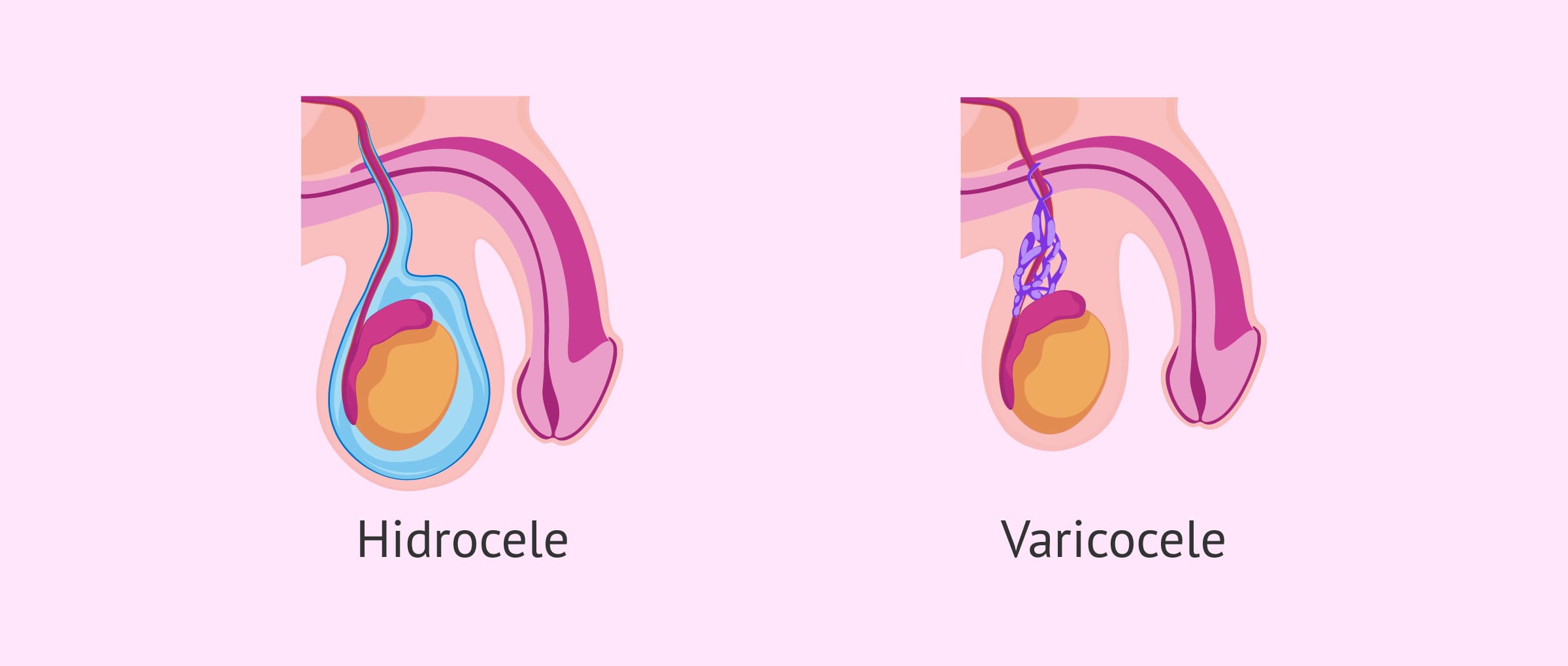
Comparativa: varicocele e hidrocele
En el ámbito de la fertilidad, es ampliamente aceptado que el varicocele afecta a la calidad seminal. Esto se debe a que la acumulación de sangre en las venas del escroto aumenta la temperatura local y daña los tejidos. Curiosamente, al hidrocele se le resta importancia bajo esta misma premisa.
- De hecho, el volumen de líquido presente en un hidrocele suele ser mayor que el volumen de sangre dilatada en un varicocele.
- Un escroto agrandado debido al hidrocele está en contacto continuo con los muslos, lo que facilita que su temperatura se iguale a la del resto del cuerpo, intensificando el estrés por calor.
Además, el varicocele de alto grado se ha asociado con la reducción de los niveles de testosterona, y los expertos se plantean si el hidrocele grave crónico podría tener consecuencias endocrinas similares.
Nuevos enfoques en la cirugía
Toda esta información sugiere un cambio de paradigma clínico. Dejar el hidrocele sin tratar ya no debería verse como algo completamente inofensivo.
- Diferentes estudios histológicos pasados observaron atrofia testicular y detención de la espermatogénesis en gónadas afectadas por esta patología.
- La inflamación crónica intratesticular provocada por la presión sostenida y el calor sería un factor predisponente en la patogénesis tumoral básica.
Por tanto, en base a esto, sería fundamental reconsiderar la cirugía correctora para ampliar sus indicaciones, buscando no solo la mejora estética, sino la protección de la fertilidad y la salud sexual masculina a largo plazo. Sin embargo, toda esta hipótesis requiere de mayor investigación.
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Verit A, Verit M, Verit FF. Hydrocele is a benign pathology, an appearance disorder: no, this may be a common misconception. Front Urol. 2026 Mar 5;6:1760748. doi: 10.3389/fruro.2026.1760748. PMID: 41868541; PMCID: PMC12999419. (Ver)