Cuando una pareja lleva un año buscando el embarazo sin conseguirlo (6 meses si ella es mayor de 35 años), es posible que existan problemas de fertilidad. En ese momento, será recomendable que la pareja visite a un especialista que solicitará diversas pruebas para hacer un estudio de fertilidad.
En el caso del hombre, el estudio de fertilidad masculino por excelencia consiste en el test de esperma, espermograma o seminograma, que evalúa la calidad del semen. Sin embargo, existen otras pruebas adicionales como, por ejemplo, el análisis hormonal, el cariotipo o el FISH de espermatozoides, entre otros.
Una vez se conocen más datos sobre la posible causa de la infertilidad, será posible aplicar el tratamiento de fertilidad más adecuado para la pareja y tratar así de lograr el embarazo.
En el siguiente vídeo, la embrióloga Silvia Azaña te explica cuáles son las principales pruebas de fertilidad para el hombre. No obstante, luego puedes profundizar con más detalle leyendo el artículo.
A continuación tienes un índice con los 11 puntos que vamos a tratar en este artículo.
- 1.
- 2.
- 3.
- 3.1.
- 3.2.
- 4.
- 5.
- 6.
- 6.1.
- 6.2.
- 6.3.
- 6.4.
- 7.
- 7.1.
- 7.2.
- 7.3.
- 7.4.
- 7.5.
- 7.6.
- 7.7.
- 7.8.
- 8.
- 9.
- 10.
- 11.
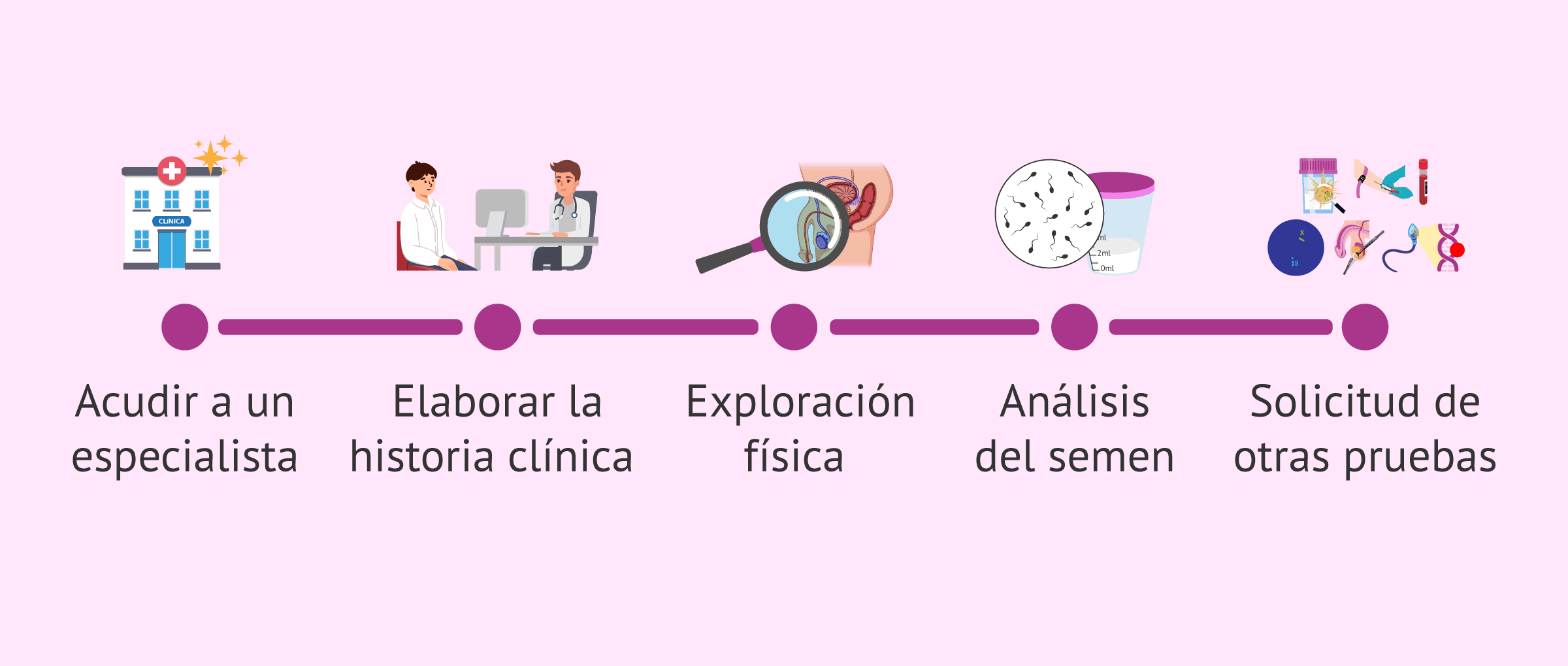
¿Qué pruebas me van a hacer?
El primer paso para realizar un diagnóstico de infertilidad es que la pareja visite una clínica de fertilidad. De manera general, se recomienda visitar a un especialista en fertilidad cuando la pareja lleva al menos un año (o 6 meses si la mujer es mayor de 35 años) manteniendo relaciones sexuales regulares sin protección anticonceptiva y no logran conseguir un embarazo.
A partir de este punto, el doctor realizará una serie de preguntas para completar la historia clínica y solicitará pruebas médicas para ambos miembros de la pareja. El objetivo es tratar de determinar la causa de la infertilidad y decidir así el mejor tratamiento reproductivo para ayudar a la pareja a tener su bebé.
En concreto, las pruebas básicas de un estudio de fertilidad masculina son las siguientes:
- Exploración física para evaluar el estado general de salud del varón y sus órganos sexuales.
- Seminograma para valorar ciertos aspectos de la calidad del esperma.
- Análisis hormonal para determinar si existe alguna alteración en las hormonas sexuales masculinas.
- Cariotipo para evaluar una posible alteración cromosómica que pueda estar causando los problemas de fertilidad.
Cabe destacar que la evaluación de la fertilidad masculina siempre debe ser personalizada. Por tanto, las pruebas que se llevan a cabo en el estudio de fertilidad del varón pueden depender de cada varón en particular y de su caso concreto.
¿Te han pedido cinco pruebas en una clínica y el doble en otra? ¿Ninguna te ha explicado de verdad cuáles necesitas tú?
En este informe de fertilidad te decimos qué prueba tiene sentido según tu caso, cuáles puedes ahorrarte y las 12+1 preguntas que no deberían faltar en tu primera consulta. Personalizarla son menos de 2 minutos.
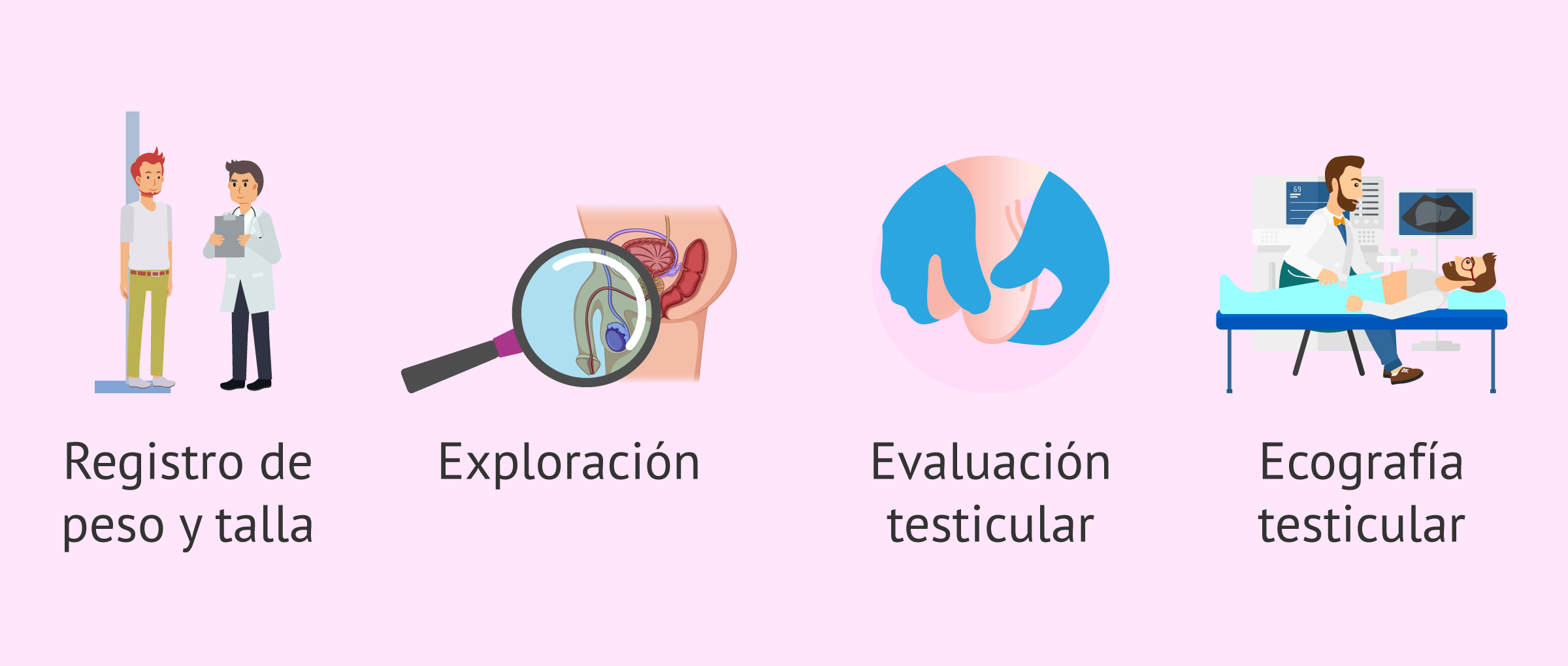
Exploración física
Generalmente, la primera prueba que se le realiza al hombre para el estudio de la fertilidad es una exploración física para descartar problemas de fertilidad debidos a problemas testiculares o de la eyaculación.
Para ello, el urólogo puede realizar los siguientes estudios:
- Registro del peso y la talla.
- Exploración del abdomen e ingles.
- Exploración del pene y la próstata.
- Evaluación de la situación de los testículos, su volumen y consistencia.
- Ecografía testicular.
El objetivo de la exploración física al varón es descartar la existencia de ciertos problemas anatómicos en el sistema reproductor y valorar si el hombre presenta dificultades para depositar el semen en la vagina de la pareja durante las relaciones sexuales (por ejemplo, por problemas de erección).
Seminograma o espermograma
El seminograma, también denominado espermograma o espermiograma, consiste en el estudio de ciertas características seminales que pueden determinar la calidad del eyaculado. Para poder hacer esta prueba, es imprescindible que el varón tenga entre 3 y 5 días de abstinencia sexual.
La Organización Mundial de la Salud (OMS) establece unos valores de referencia (límites de decisión) para considerar normal una muestra de semen. En función de los resultados del seminograma, podemos saber si existe alguna alteración seminal que puede estar dificultando conseguir el embarazo o si el semen es normal (normozoospermia).
Si hay alguna alteración seminal, estas suelen denominarse según el parámetro seminal afectado.
Saber interpretar el resultado obtenido en un seminograma es importante, ya que este puede ser indicativo de algún problema de fertilidad en el varón.
Desde Reproducción Asistida ORG hemos diseñado una herramienta para ayudarte en esta labor. Para acceder a ella, solo tienes que hacer clic aquí: Interpreta el Resultado de tu Seminograma. Gracias a esta herramienta, obtendrás información personalizada según los valores seminales introducidos y de forma totalmente gratuita.
En un seminograma, se evalúan tanto aspectos macroscópicos como microscópicos del semen eyaculado.
Estudio macroscópico
Cuando se realiza un análisis macroscópico del semen se analizan características básicas a simple vista del esperma, sin necesidad de recurrir al uso del microscopio.
A continuación, se detallan los parámetros seminales que se pueden analizar mediante un estudio macroscópico:
- Volumen
- la cantidad normal de semen por eyaculado debe ser superior a 1,5 ml. No obstante, este valor puede variar según los días de abstinencia, el estrés, etc.
- Licuefacción
- ocurre tras dejar reposar la muestra de semen 20-30 minutos aproximadamente. Si transcurrido este tiempo la muestra de semen no ha licuado (es decir, no se ha hecho menos gelatinosa y más acuosa), aparecerá indicado en el informe de resultados.
- Color
- el semen debería tener un color gris-amarillento. Si presenta otro aspecto, puede ser indicativo de infección, por ejemplo.
- Viscosidad
- se evalúa la formación de hilos en el eyaculado cuando se aspira con una pipeta y se deja caer el semen por gravedad.
- pH
- los valores considerados normales para el pH del esperma se encuentran entre 7.2 y 8.0. Por tanto, el pH del semen es ligeramente básico.
Una vez realizado el estudio macroscópico del eyaculado, se procede a realizar el estudio microscópico.
Estudio microscópico
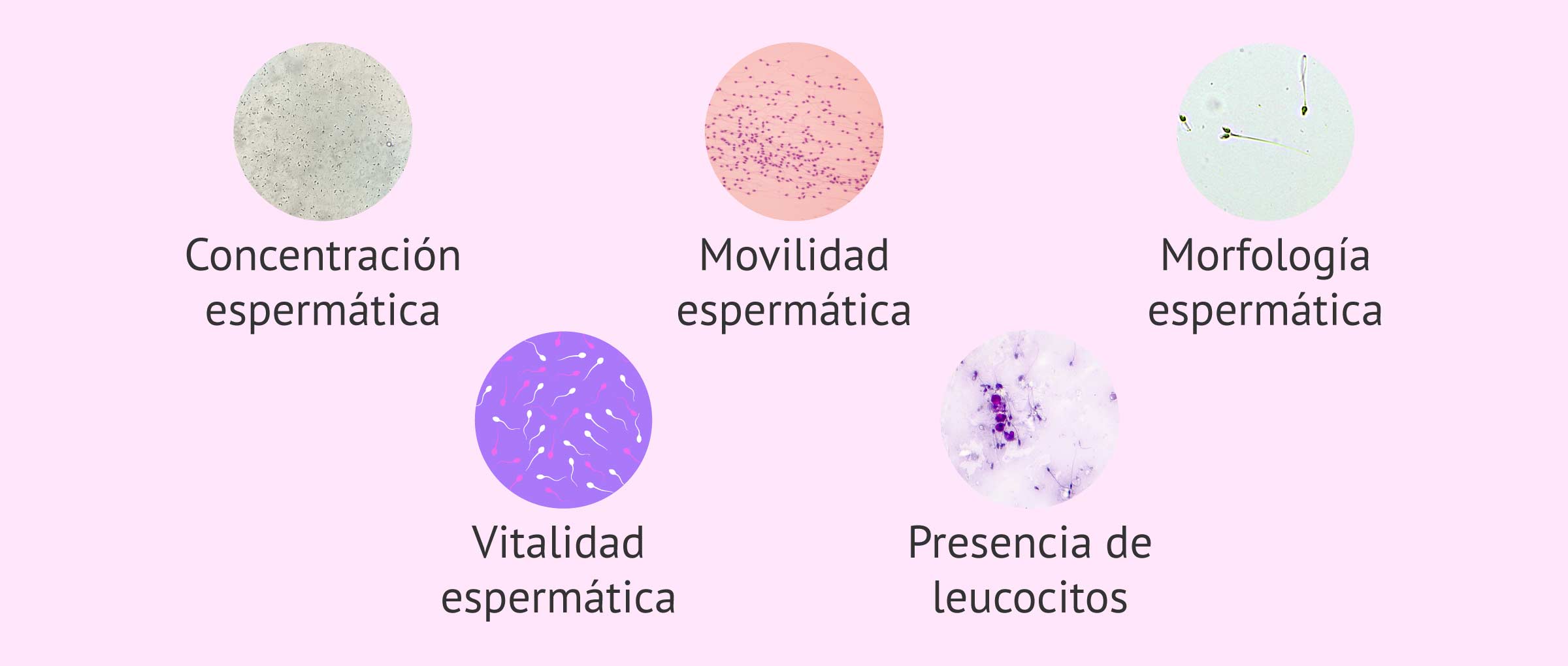
El estudio microscópico del semen consiste en analizar una pequeña muestra del eyaculado bajo el microscopio. De esta forma, los parámetros seminales más importantes que se analizan en el seminograma son:
- Conteo de espermatozoides y concentración espermática
- hace referencia a la cantidad de espermatozoides que hay en el total del volumen eyaculado o en un mililitro de eyaculado.
- Movilidad espermática
- se estudia la capacidad de movimiento de los espermatozoides. Para que estos puedan llegar hasta el óvulo y fecundarlo, los espermatozoides tienen de manifestar un movimiento rápido y progresivo.
- Morfología espermática
- los espermatozoides con una forma alterada o anómala encontrarán más impedimento para moverse, superar las barreras del tracto reproductor femenino y para fecundar al óvulo.
- Vitalidad de los espermatozoides
- se analiza si los espermatozoides inmóviles están vivos o muertos. Cabe destacar que la vitalidad espermática se suele evaluar cuando existe una gran cantidad de espermatozoides inmóviles.
- Presencia de leucocitos
- si la cantidad de leucocitos por ml de semen eyaculado supera el millón, sería indicativo de infección.
Si quieres saber más sobre el estudio del semen, puedes acceder a este artículo: ¿Qué es el seminograma y cómo se hace?
Análisis hormonal
Especialmente en el caso de que el seminograma presente unos resultados alterados, se suele realizar un análisis hormonal mediante una extracción de sangre. Este estudio hormonal puede servir de ayuda para determinar la causa por la que el seminograma presenta algunos parámetros alterados.
La producción de espermatozoides o espermatogénesis tiene lugar en el testículo gracias a la acción y regulación de hormonas sexuales como la testosterona, la FSH (hormona folículo estimulante), la LH (hormona luteinizante) o la prolactina.
Unos valores alterados en estas hormonas pueden alterar la espermatogénesis y, por tanto, verse afectada la cantidad y calidad de los espermatozoides.
Estudio del cariotipo
El cariotipo es el conjunto de cromosomas que tiene cada célula de un individuo. En concreto, cada célula humana tiene 23 pares de cromosomas y uno de ellos corresponde a los cromosomas sexuales (XX para la mujer y XY para el varón).
Por tanto, el estudio del cariotipo consiste en analizar los cromosomas para observar si existe alguna alteración, tanto numérica como estructural, que pueda ser la causa de infertilidad. Este estudio se lleva a cabo mediante un análisis de sangre.
El cariotipo es una prueba diagnóstica muy importante y se suele realizar de forma rutinaria tanto en el hombre como en la mujer.
Si se detecta alguna anomalía cromosómica en la pareja, es muy posible que esta sea la causa de su problema para concebir.
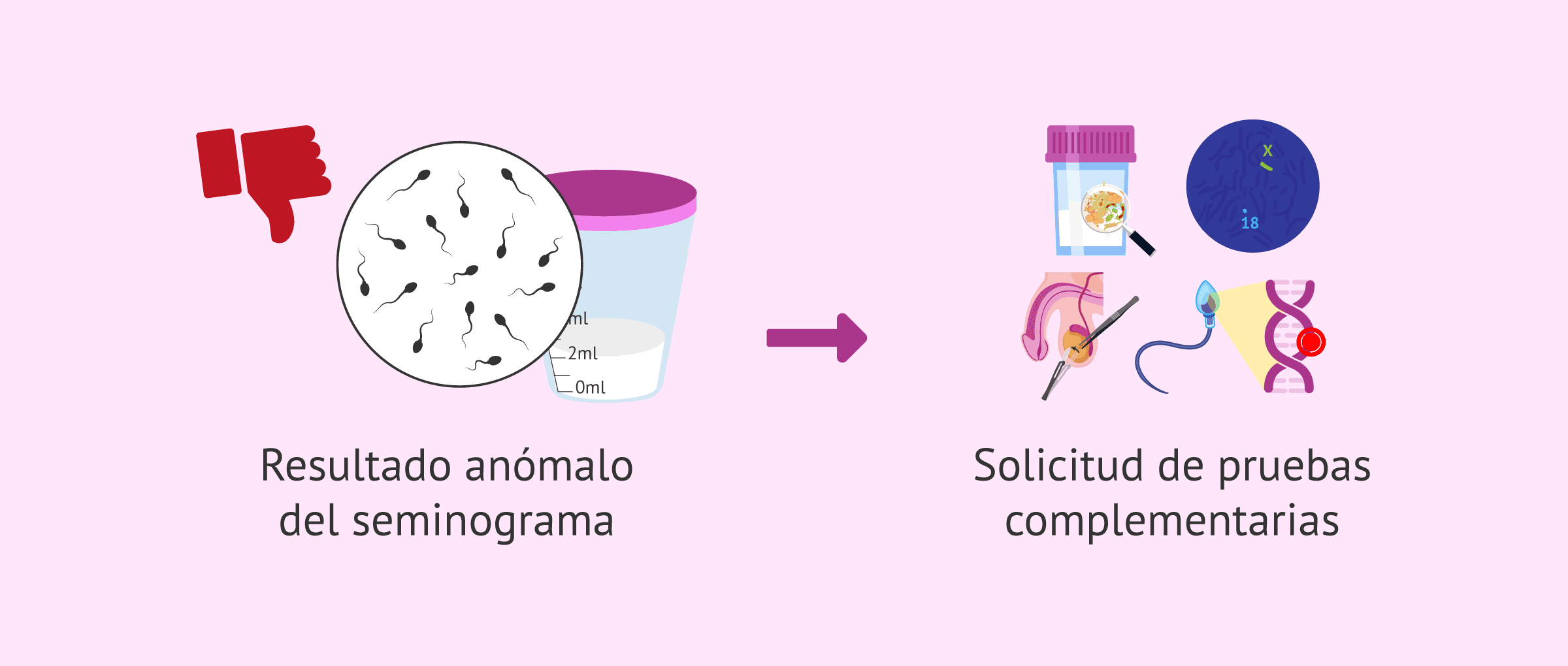
Otras pruebas de fertilidad masculina
Cuando se obtiene un resultado anómalo en el seminograma o existe alguna alteración en los parámetros de concentración, movilidad o morfología de los espermatozoides, se suelen solicitar pruebas complementarias para tratar de averiguar la causa y obtener más información para un posible diagnóstico.
A continuación, se detallan cada una de estas pruebas adicionales que se realizan en el hombre para el estudio de la fertilidad.
Estudio de fragmentación del ADN espermático
Para que los espermatozoides puedan fecundar el óvulo correctamente y dar lugar a un embrión sano y viable capaz de implantar en el útero materno, es importante que el ADN espermático no esté dañado.
Un alto grado de fragmentación del ADN de los espermatozoides puede producir problemas de fecundación y también fallos tempranos en el desarrollo del embrión.
En los últimos años, el porcentaje de hombres que presentan altos niveles de fragmentación en el ADN espermático ha aumentado. Las causas más frecuentes son la exposición a contaminantes, los tratamientos farmacológicos, el tabaco o una elevada temperatura testicular.
Por esta razón, aquellos hombres que presenten un porcentaje de fragmentación espermática superior al 30% deberán seguir las indicaciones de su especialista para su caso concreto para tratar de reducir este porcentaje y aumentar las posibilidades de conseguir un embarazo.
Es posible calcular TU probabilidad de implantación según el tratamiento, edad y otros factores?
Porque sí, tener endometriosis, SOP, baja reserva ovárica, falta u obstrucción de las tompas, así como la calidad del semen condicionan tus probabilidades de embarazo.
Puedes personalizar tu informe de fertilidad en 2 minutos.
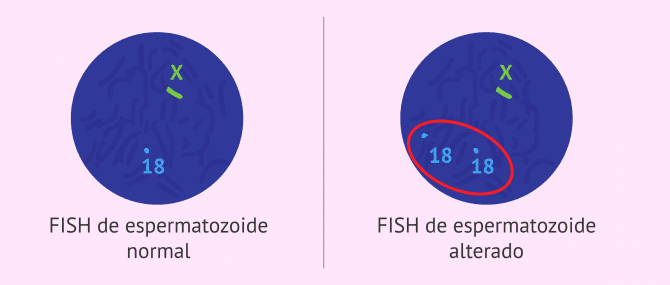
FISH de espermatozoides
La hibridación in situ fluorescente o FISH de espermatozoides es una prueba en la que se marcan cromosomas específicos de los espermatozoides con sondas fluorescentes de ADN.
De esta manera, la finalidad del FISH es comprobar si la mayoría de espermatozoides presentan una dotación cromosómica normal. Por ello, el FISH de espermatozoides aporta gran información sobre la calidad seminal del varón.
Algunas situaciones en las que estaría indicado realizar el FISH espermático son las siguientes:
- Alteraciones en el cariotipo.
- Seminograma alterado, especialmente en casos con baja concentración o graves problemas de morfología.
- Tras quimioterapia o radioterapia.
- Parejas con abortos recurrentes de causa desconocida.
- Fallo de implantación en repetidas ocasiones tras aplicar técnicas de reproducción asistida.
- Parejas que han tenido un hijo con alguna alteración cromosómica.
- Edad avanzada.
Habitualmente, los cromosomas que suelen analizarse son el cromosoma 13, 18, 21, X e Y. Esto se conoce con el nombre de FISH de 5 sondas. Sin embargo, este estudio se puede realizar en otros cromosomas.
De manera general, se considera un resultado anómalo de FISH cuando se analizan entre 100 y 2000 espermatozoides y se observa un aumento en la incidencia de alteraciones cromosómicas en comparación con un grupo control de donantes de semen fértiles.
Puedes obtener información más detallada sobre este estudio complementario de la fertilidad masculina en el siguiente artículo: Hibridación in situ fluorescente o FISH en ADN espermático.
Espermocultivo o cultivo de semen
En el caso de que haya más de 1 millón de leucocitos/ml en el seminograma, se realiza un cultivo seminal o espermocultivo. Básicamente, se trata de un estudio bacteriológico del semen para detectar la presencia de microorganismos.
También es necesario solicitar un cultivo del semen cuando aparece dolor testicular, inflamación en los testículos, sangre en el esperma o hay algún cambio en el color y olor del semen.
Si el resultado del cultivo es negativo, que es lo habitual, significa que no hay ninguna infección. En cambio, se establece que hay infección si la cantidad de microorganismos supera los niveles considerados normales. En este caso, el especialista pautará el tratamiento antibiótico adecuado.
Biopsia testicular
La biopsia testicular es una intervención quirúrgica en la que se extraen pequeños fragmentos de tejido del interior de los testículos para comprobar si existe producción de espermatozoides. Esta prueba adicional se realiza ante la ausencia de espermatozoides en el eyaculado, una alteración de la calidad seminal denominada azoospermia.
Normalmente, esta técnica no provoca complicaciones en el varón. Sin embargo, como en cualquier intervención quirúrgica, puede ocurrir infección de la herida o pequeñas molestias en la zona.
Si quieres seguir leyendo sobre esta prueba complementaria en el varón, te recomendamos entrar en este enlace: Biopsia testicular.
Preguntas de los usuarios
¿En qué consiste el estudio del factor masculino?
El factor masculino como posible causa de esterilidad lo estudiaremos principalmente con la realización de un seminograma. Esta prueba consiste en analizar una muestra de semen para valorar distintos parámetros y saber así si existe alguna alteración que pueda explicar o que sea la causa de la esterilidad. Básicamente se evalúa el pH, el volumen, la concentración y número total de espermatozoides en la muestra, además de la movilidad y la morfología de éstos. De cara a la realización de técnicas de reproducción asistida, idealmente solicitaremos también un REM (recuento de espermatozoides móviles) para saber realmente cuántos espermatozoides móviles se recuperan tras procesar la muestra.
Si el seminograma está alterado, se recomienda repetirlo al menos pasado un mes para comprobar que las alteraciones sigan presentes y no hayan aparecido de forma puntual. Existen casos en los que, si las alteraciones son importantes, habrá que complementar el estudio con más pruebas como pueden ser un cultivo de semen y orina para descartar una infección; una fragmentación de espermatozoides; un estudio genético por si ésta pudiese ser la causa del factor masculino, etc.
¿Se puede realizar un estudio de fertilidad masculina aunque por el momento no se esté buscando un hijo?
Sí, de hecho, es aconsejable que todas las personas que deseen tener hijos en algún momento de su vida, ya sean hombres o mujeres, realicen un estudio de fertilidad para verificar si se dan todos los factores necesarios para que se produzca un embarazo y pueda llegar a término.
El estudio de fertilidad masculina se realiza mediante un seminograma. Esta es una prueba en la que se analizan los espermatozoides, mediante el análisis de una muestra de semen obtenida por masturbación. Entre los aspectos que se estudian, se encuentra; el grado de fertilidad masculina en función del volumen, aspecto y PH del semen y el número, la morfología y la movilidad de los espermatozoides. Es importante que esta muestra de semen sea obtenida en condiciones óptimas, y sea valorada por especialistas en andrología.
Leer más
¿Cómo puedo saber si soy un hombre fértil?
Para conocer el estado de la fertilidad en el hombre es necesario llevar a cabo un estudio que incluya diferentes pruebas.
En primer lugar, tras acudir a un especialista en fertilidad, se elaborará la historia clínica del paciente para conocer sus hábitos, antecedentes, etc. Además, se realizará un examen físico completo y un seminograma para evaluar la calidad seminal.
En función de los resultados, el especialista podrá solicitar pruebas complementarias como un análisis hormonal, estudio de la fragmentación espermática, FISH de espermatozoides, etc.
¿Cuánto cuestan las pruebas de fertilidad masculina?
Un estudio de fertilidad masculina tiene un precio que varía entre los 100 y 200€. Dependerá del centro de fertilidad en el que se haga y de las pruebas que se incluyan.
En caso de requerir pruebas adicionales, se debe prever un aumento del coste de este estudio de fertilidad del varón.
Leer más
¿Qué diferencia hay entre el FISH de espermatozoides y el estudio de la fragmentación?
Marta Barranquero, embrióloga en Reproducción Asistida ORG, nos cuenta en este vídeo la diferencia entre el FISH de espermatozoides y el estudio de la fragmentación del ADN espermático:
El FISH de espermatozoides y el estudio de la fragmentación espermática son dos pruebas diferentes que permiten evaluar la calidad del esperma.
Por un lado, el FISH de espermatozoides es una prueba citogenética basada en el uso de sondas fluorescentes que aporta información acerca de si los espermatozoides presentan un número correcto de cromosomas. Los cromosomas más habituales que suelen analizarse con esta técnica son el 13, el 18, el 21, y los cromosomas sexuales X e Y, puesto que son los que tienen más probabilidad de estar alterados. Si el resultado del FISH es patológico, entonces sería conveniente realizar técnicas complementarias, como, por ejemplo, un PGT, un test genético preimplantacional.
Por otro lado, el estudio de la fragmentación del ADN de los espermatozoides consiste en analizar si el material genético de los espermatozoides presenta roturas. Y aquí hacer una puntualización, ya que la fragmentación del ADN espermático puede ser de cadena simple o de cadena doble. Si el porcentaje de fragmentación del ADN espermático es elevado, esto puede dificultar la fecundación, el desarrollo embrionario y también causar abortos tempranos.
Si te gustaría saber más acerca de estas pruebas en el estudio de fertilidad, así como otras pruebas durante tu tratamiento reproductivo, te recomiendo acceder a nuestra guía gratuita Fertilidad con cabeza.
¿Cómo se puede saber si un hombre es estéril sin pruebas médicas? ¿Hay alguna prueba casera de fertilidad o que vendan en farmacias?
No puede saberse si un hombre es infértil o estéril sin realizar las pruebas médicas pertinentes. Es imprescindible que el varón acuda a un especialista para hacerse un seminograma y una exploración para valorar su fertilidad.
Existen unas pruebas en la farmacia para medir la concentración de espermatozoides, pero es importante analizar otros parámetros seminales para dar un diagnóstico completo.
¿Dónde se hacen las pruebas de fertilidad masculina?
Silvia Azaña, embrióloga en Reproducción Asistida ORG, nos cuenta dónde pueden realizarse las pruebas de fertilidad masculina:
El estudio de fertilidad del varón se puede realizar en un centro de reproducción asistida o en un hospital, especialmente si cuenta con unidad de reproducción.
Por otro lado, lo ideal es que las valore e interprete los resultados un urólogo-andrólogo con experiencia en el campo de la fertilidad.
¿Las pruebas de fertilidad masculina se pueden hacer gratis en la Seguridad Social?
Sí, las pruebas de fertilidad se pueden realizar en la Seguridad Social de forma gratuita. Para poder hacerlas, es imprescindible cumplir con los requisitos exigidos para el acceso a la reproducción asistida por el sistema público de salud español.
En el caso de acudir a una clínica de reproducción asistida privada, nuestra guía Fertilidad con Cabeza puede proporcionarte información clave y recomendaciones útiles.
Lecturas recomendadas
Si quieres obtener más información sobre las posibles causas de esterilidad masculina, te recomendamos seguir leyendo en el siguiente artículo: ¿Qué causa la esterilidad masculina? - Síntomas y soluciones.
Además, una prueba básica para el estudio de la fertilidad masculina es el análisis hormonal. Si deseas obtener más información sobre el tema, puedes visitar el siguiente enlace: ¿Qué hormonas masculinas están implicadas en la función reproductora?
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Andrade-Rocha FT (2003). Semen analysis in laboratory practice: an overview of routine test. J Clin Lab Anal 2003; 17: 247-258 (Ver)
Baker DJ (2007). Semen analysis. Clin Lab Sci; 20: 172-187; quiz 188-192 (Ver)
Cardona-Toro LE (1996). Espermograma: indicaciones e interpretación. Medicina & Laboratorio; 6: 267-275 (Ver)
Dehghan Marvast L, Nabi A, Zakeri Y, Zandieh Z, Vahidi S, Shadpour P, Narimani N, Siri MA, Hosseini MA, Narouie B. Efficacy of Various Sperm Selection Strategies in Obtaining Sperm with Improved DNA Integrity: A Prospective Study. Am J Mens Health. 2025 Sep-Oct;19(5):15579883251383423. doi: 10.1177/15579883251383423. Epub 2025 Oct 17. PMID: 41108028; PMCID: PMC12541169. (Ver)
Dhikhirullahi O, Zhang Z. Male infertility. Syst Biol Reprod Med. 2025 Dec;71(1):416-438. doi: 10.1080/19396368.2025.2548492. Epub 2025 Sep 30. PMID: 41027459. (Ver)
G.R. Dohle, T. Diemer, A. Giwercman, A. Jungwirth, Z. Kopa, C. Krausz (2010). Guía clínica sobre la infertilidad masculina. European Association of Urology 2010 (actualización en abril de 2010) (Ver)
Guzick DS, Overstreet JW, Factor-Litvak P, Brazil CK, Nakajima ST, Coutifaris C, et al. (2001). Sperm morphology, motility, and concentration in fertile and infertile men. N Engl J Med; 345: 1388-1393 (Ver)
Kvist U, Björndahl L. ESHRE Monographs: Manual on Basic Semen Analysis. Oxford: Oxford University Press, 2002 (Ver)
Male infertility best practice policy committee of the American Urological Association (AUA) (2010). The optimal evaluation of the infertile male. AUA Best Practice Statement (Ver)
Weidner W, Colpi GM, Hargreave TB, Papp GK, Pomerol JM, Ghosh C; EAU Working Group on Male Infertility (2002). EAU guidelines on male infertility. Eur Urol;42:313-22 (Ver)
WHO laboratory manual for the examination and processing of human semen, 5th ed. Geneva: World Health Organization ; 2010. (Ver)
WHO laboratory manual for the examination and processing of human semen, sixth edition. Geneva: World Health Organization; 2021. (Ver)
Preguntas de los usuarios: '¿En qué consiste el estudio del factor masculino?', '¿Puedo sufrir problemas de fertilidad por mi edad avanzada o eso solamente les afecta a las mujeres?', '¿Se puede realizar un estudio de fertilidad masculina aunque por el momento no se esté buscando un hijo?', '¿Qué pruebas de fertilidad masculina me van a hacer?', '¿Cómo puedo saber si soy un hombre fértil?', '¿Cuánto cuestan las pruebas de fertilidad masculina?', '¿En qué consiste la exploración física para el estudio de fertilidad masculina?', '¿Qué diferencia hay entre el FISH de espermatozoides y el estudio de la fragmentación?', '¿Cómo se puede saber si un hombre es estéril sin pruebas médicas? ¿Hay alguna prueba casera de fertilidad o que vendan en farmacias?', '¿Al varón también se le realiza un análisis hormonal en el estudio de fertilidad?', '¿Dónde se hacen las pruebas de fertilidad masculina?', '¿Por qué se hace un cariotipo al hombre en el estudio de fertilidad?', '¿Las pruebas de fertilidad masculina se pueden hacer gratis en la Seguridad Social?' y '¿Qué pruebas complementarias pueden hacer al hombre en el estudio de fertilidad?'.













Yo tengo 37 años y llevo 9 meses intentándolo con mi marido (de 38) y aún no lo hemos conseguido. Pensábamos que iba a ser fácil y cuestión de poco tiempo, es lo que siempre tienes en la cabeza que a cualquier descuido te puedes quedar embarazada y nunca te esperas esto… así que aquí estamos, con mil miedos y buscando información de qué pruebas debemos hacernos. ¡Gracias!
Buenos días Luki,
El estudio de fertilidad básico que se suele realizar inicialmente cuando se acude a una clínica de reproducción asistida incluye pruebas diferentes para evaluar la fertilidad del hombre y de la mujer.
En el caso del hombre, se realiza una exploración física, un seminograma, una analítica hormonal y el cariotipo. En el caso de la mujer se realizan pruebas como una analítica hormonal, una ecografía (para el recuento de folículos antrales y para evaluar ovarios y útero) y el cariotipo.
Tienes mucha más información sobre el estudio de fertilidad a la pareja y sobre algunas posibles pruebas complementarias (que el especialista puede considerar convenientes en vuestro caso o no) en este artículo: El estudio de fertilidad: ¿Qué pruebas de fertilidad están incluidas?
Por otro lado, encontrarás muchos consejos y audios con claves súper interesantes sobre las pruebas de fertilidad en nuestra guía gratuita Fertilidad con Cabeza.
¡Que vaya todo muy bien!
Buenas después de dos años de búsqueda fallida le diagnosticaron a mi marido oligonecrozooesperma… y nos recomendaron el método de reproducción asistida icsi-fiv… lo intentamos en una clínica privada, pero de 8 embriones que fecundaron ninguno llegó a blasto por lo que no pudimos hacer ni transferencia. Nos tomamos un respiro y esperamos a la seguridad social y un mes antes de empezar me quedé embarazada de manera natural, pero en la semana 21 le diagnosticaron a mi bebé una malformación grave por lo que interrumpimos el embarazo… En la amniocentesis no salía ningún cromosoma alterado ni se veía ningún indicio de que lo que había ocurrido fuera genético.
Volvemos a la lista de espera de la seguridad social y nos dicen que le van a hacer a mi marido unas pruebas genéticas… de la fibrosis quística y del cromosoma y…. Estoy muy cansada, ya que llevamos más de 4 años sufriendo y en la seguridad social no me aclaran nada… Les pregunto cuánto pueden tardar las pruebas y me dicen que un par de meses, pero solo en recibir la cita para la analítica han tardado 5 meses… Ahora estoy en una gran tesitura… si esperar o irme a lo privado sin poder y entramparme… pero toda mi prisa es que ya tengo 38 y no sé cuánto se puede alargar esto… La ginecóloga de la seguridad social me dijo que no fuera por lo privado porque era todo muy costoso y esto estaba ya al caer…pero me invade el miedo de ver cómo está pasando el tiempo y cada vez va a ser más complicado…
Hola espe1,
El camino de la reproducción asistida no es fácil y muchas veces se prolonga en el tiempo. Los tiempos de espera en la Seguridad Social son superiores a los que hay en las clínicas privadas de fertilidad. Además, es cierto que a medida que pasa el tiempo, la reserva ovárica de la mujer y la calidad de sus ovocitos se reduce, por lo que es un factor a tener en cuenta.
La decisión de si continuar en la seguridad social o acudir a un centro de fertilidad privado la debes tomar tú, pero mi consejo es que valores los pros y los contras en cada caso. En una clínica privada de reproducción asistida todo va más deprisa y suele estar más personalizado respecto de los hospitales públicos por el volumen de pacientes, pero supone un gasto económico.
¡Mucho ánimo!
Un saludo.