La infertilidad se define como la dificultad para lograr un embarazo cuando una pareja lleva un año manteniendo relaciones sexuales de forma regular sin protección. En concreto, la infertilidad afecta a 1 de cada 6 parejas que se encuentran en edad de concebir.
Los motivos de infertilidad se desglosan en un 30% por causas masculinas, un 30% por causas femeninas y un 20% por causas de ambos miembros de la pareja. Además, el 20% restante de casos de infertilidad son debidos a una causa idiopática en los que se desconoce el motivo por el que no se está produciendo embarazo.
La esterilidad por motivo masculino se clasifica en diferentes grupos en función de su origen: pretesticular, testicular, postesticular y espermático.
A continuación tienes un índice con los 9 puntos que vamos a tratar en este artículo.
- 1.
- 1.1.
- 1.2.
- 1.3.
- 1.4.
- 1.5.
- 2.
- 2.1.
- 2.2.
- 2.3.
- 2.4.
- 2.5.
- 2.6.
- 2.7.
- 2.8.
- 2.9.
- 3.
- 3.1.
- 3.2.
- 3.3.
- 3.4.
- 3.5.
- 4.
- 5.
- 5.1.
- 5.2.
- 5.3.
- 5.4.
- 6.
- 7.
- 8.
- 9.
Origen pretesticular
Una de las causas posibles de infertilidad masculina es el factor pretesticular debido a problemas en el sistema endocrino. Para que se exista una correcta producción de espermatozoides, el cerebro tiene que mandar las señales endocrinas necesarias para que se coordine todo el proceso. De modo que, si hay fallos en esa comunicación, se producirá esterilidad en el hombre.
A continuación, se detallan los trastornos más comunes considerados factores pretesticulares para la infertilidad masculina.
Hiperprolactinemia
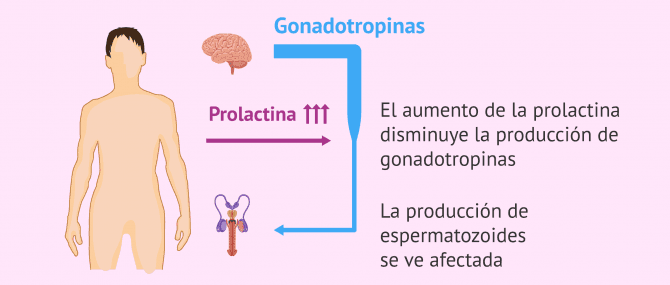
La hiperprolactinemia es un trastorno provocado por el aumento de los niveles de hormona prolactina en sangre. Esta hormona es producida por la glándula pituitaria y es la encargada de la producción de leche materna y también afecta a los niveles de hormonas sexuales.
La prolactina y las hormonas que producen los espermatozoides (gonadotropinas) tienen que estar en equilibrio.
Cuando se da un aumento de la prolactina, se disminuye la producción de FSH y de LH y se afecta a la espermatogénesis o formación de espermatozoides.
Por tanto, la elevación de los niveles de prolactina en el varón puede causar:
- Oligospermia, baja concentración de espermatozoides en el semen.
- Disfunción eréctil.
- Pérdida de deseo sexual.
Cabe destacar que existen tratamientos farmacológicos que permiten reducir los niveles de prolactina. Sin embargo, la mayoría de casos de hiperprolactinemia son derivados de otras patologías más graves.
Problemas de tiroides
La glándula tiroidea es la encargada de regular los procesos metabólicos, como el consumo de oxígeno, la producción de proteínas y la sensibilización a hormonas. Una alteración en el funcionamiento de esta glándula puede ser el desencadenante de dos patologías:
- Hipertiroidismo
- producción excesiva de hormona tiroxina. La mayoría de hombres que sufren hipertiroidismo presentan una morfología anormal de sus espermatozoides, por lo que se altera su fertilidad.
- Hipotiroidismo
- no se produce una cantidad suficiente de hormonas tiroideas. En estos casos, los hombres con hipotiroidismo pueden sentir disminución del líbido y reducción de la calidad y la cantidad de esperma.
En cualquier caso, es importante prestar atención a los signos y síntomas que provocan el hipotiroidismo e hipertiroidismo y acudir a un endocrino en caso de dudas. Él será el encargado de determinar la causa y de establecer las posibles soluciones.
Diabetes e infertilidad masculina
La diabetes es una enfermedad endocrinológica caracterizada por presentar niveles de azúcar en la sangre bastante elevados.
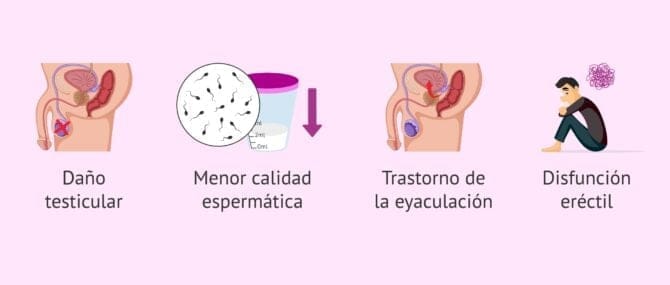
Un hombre que está diagnosticado de diabetes y no está controlado puede presentar daño testicular, con disminución de la calidad y cantidad del esperma, trastornos de la eyaculación y disfunción eréctil.
Todo ello serán motivos que podrán causar infertilidad en el hombre.
Por tanto, la diabetes aumenta el daño en el ADN de los espermatozoides, lo que se traduce en una menor tasa de concepción y en un aumento de embriones de mala calidad.
Hipogonadismo hipergonadotropo
Este tipo de hipogonadismo, también llamado hipogonadismo primario, es debido a un problema en las células de Leydig. Estas células no son capaces de producir suficiente testosterona y, por tanto, no se generan los espermatozoides correctamente.
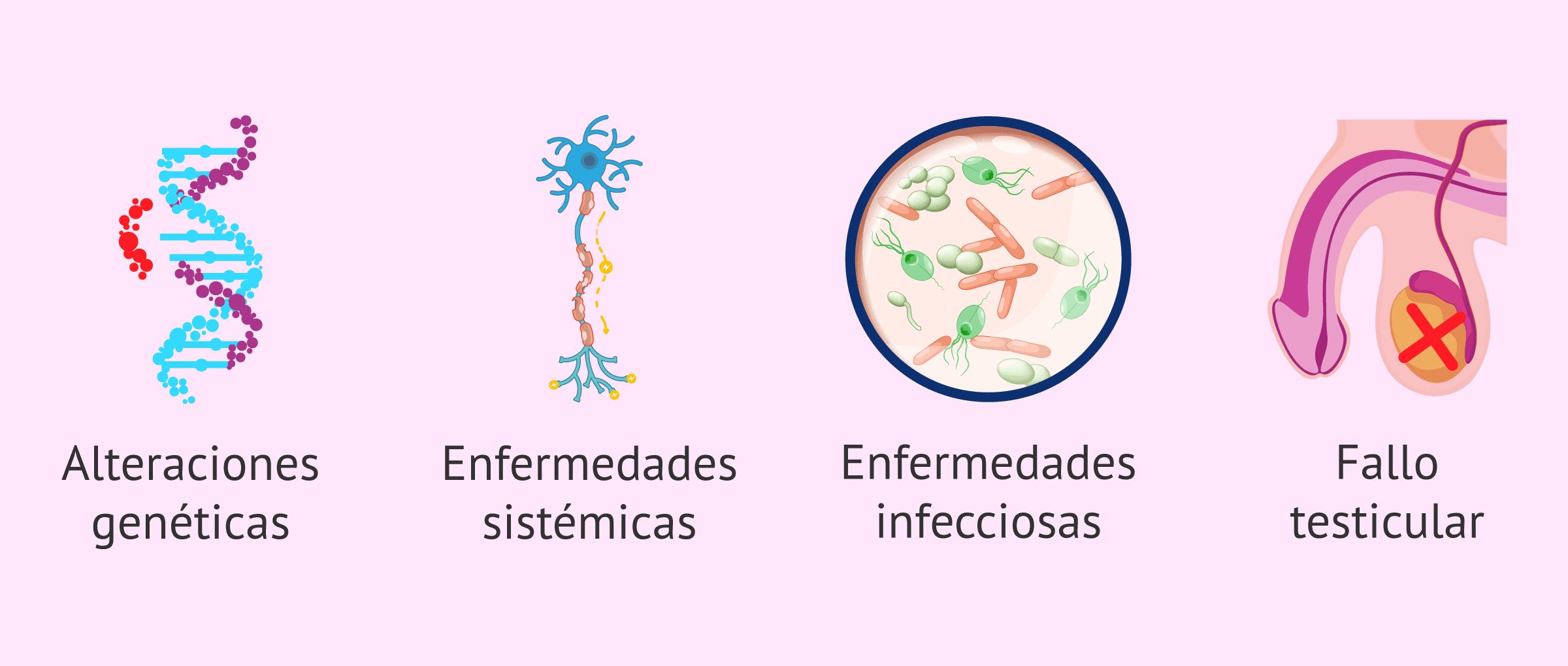
Los factores principales que provocan el hipogonadismo hipergonadotropo son los siguientes:
- Alteraciones genéticas, como el Síndrome de Klinefelter.
- Enfermedades sistémicas.
- Enfermedades infecciosas.
- Fallo testicular.
Además, los hombres con hipogonadismo hipergonadotrópico pueden presentar una baja cantidad de espermatozoides o incluso ausencia total de ellos en el eyaculado.
Hipogonadismo hipogonadotropo
Se trata de una patología provocada por la producción insuficiente de las hormonas responsables en la formación de espermatozoides.
El hipogonadismo hipogonadotropo implica un mal funcionamiento de la hipófisis y del hipotálamo.
Existe una jerarquía hormonal que comienza en el hipotálamo, el cual manda señales para ser interpretadas en la hipófisis. En este momento, la hipófisis envía señales al testículo para la producción de espermatozoides. Si esta jerarquía resulta alterada en el varón, provocará infertilidad masculina.
Además, hay una alteración hereditaria denominada síndrome de Kallmann que se agrupa dentro del hipogonadismo hipogonadotropo.
Origen testicular
La formación de los espermatozoides consta de varias etapas, a lo largo de las cuales se va dividiendo el material genético y posteriormente se va modificando el aspecto de las células hasta llegar al convertirse en el espermatozoide.
Cuando se habla de esterilidad masculina de origen testicular hace referencia a aquellos factores que afectan principalmente a los testículos, lo que provoca dificultad para conseguir un embarazo natural.
Microdelecciones del cromosoma Y
El cromosoma Y es un cromosoma sexual que sólo se encuentra en el sexo masculino.
Se trata del cromosoma más pequeño de todos y contiene los genes responsables de la formación de los espermatozoides localizados en la región cromosómica llamada AZF.
Cuando un hombre presenta alguna alteración o daños en esta región, sufrirá un factor masculino severo que podría ser:
- Oligozoospermia, baja cantidad de espermatozoides en el eyaculado.
- Azoospermia, ausencia total de espermatozoides en el semen.
En el caso de que los hombres con defectos en la zona AZF lograran tener hijos varones, la probabilidad de heredar los defectos genéticos del cromosoma Y sería elevada.
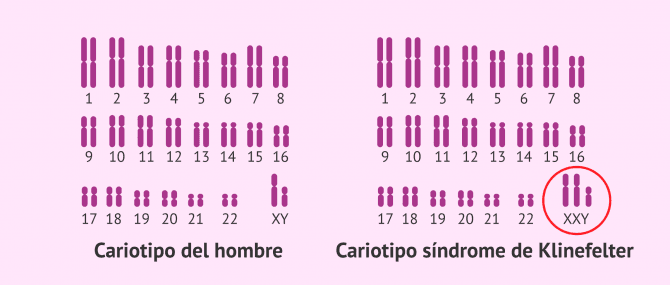
Síndrome de Klinefelter
El síndrome de Klinefelter es una alteración de origen cromosómico, en el que el varón presenta un cromosoma X adicional. El cariotipo normal del hombre es 46, XY. Sin embargo, un hombre con síndrome de Klinefelter presentará un cariotipo 47, XXY. Esto provoca una menor concentración de testosterona, lo que impide la producción de espermatozoides.
Un posible tratamiento consiste en emplear un fármaco sustitutivo de testosterona para que el hombre pueda desarrollar caracteres secundarios y evitar problemas en el futuro. No obstante, la administración de testosterona no soluciona la infertilidad.
Síndrome de Noonan
El síndrome de Noonan es una enfermedad genética provocada por una mutación en el cromosoma 12. Los niños que presentan este trastorno genético sufren un desarrollo anormal y suelen mostrar defectos en el pene y/o criptorquidia.
Por ello, la mayoría de los hombres que nacen con síndrome Noonan tienen problemas de fertilidad y les será difícil lograr un embarazo.
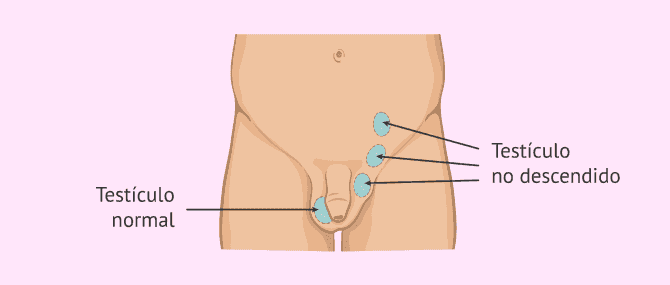
Criptorquidia
La criptorquidia es un defecto de nacimiento (congénito) en el que uno o ambos testículos no descienden a la bolsa escrotal. En estas ocasiones, el descenso de los testículos ha de realizarse mediante cirugía en edad temprana, porque sino el varón tendrá problemas en la formación de los espermatozoides.
Los testículos que no descienden se suelen localizar en la zona inguinal, aunque también pueden estar en cualquier punto de su recorrido hasta el escroto.
Si quieres obtener más información sobre este tema, te animamos a visitar el siguiente artículo: La criptorquidia: un transtorno testicular que causa esterilidad.
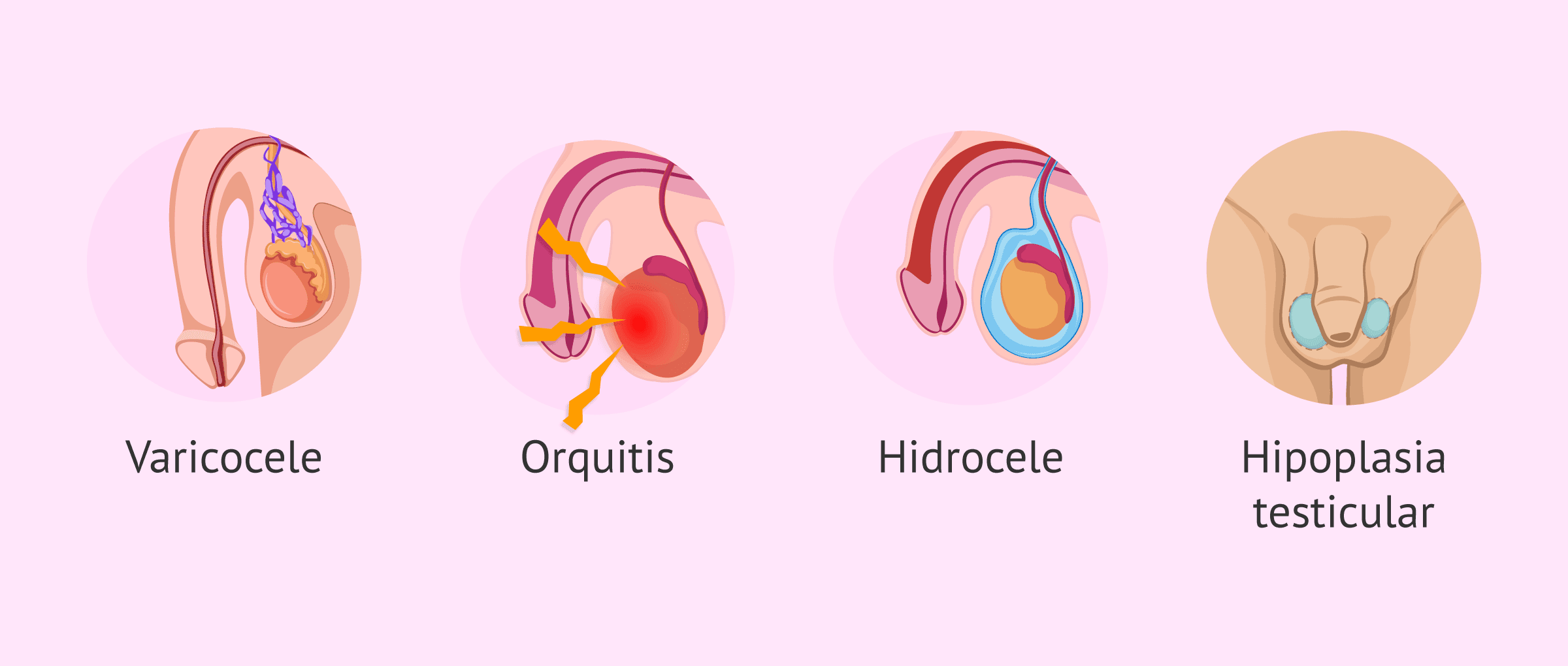
Varicocele
Esta afección se produce por la inflamación de los vasos sanguíneos que irrigan el cordón espermático y que drenan los testículos. La dilatación de las venas espermáticas provoca la elevación de la temperatura testicular, lo que afecta a la formación de los espermatozoides.
Normalmente, el varicocele no causa síntomas graves, pero el hombre puede sentir dolor o incluso presentar problemas para lograr el embarazo.
Si deseas obtener más información sobre este tema, puedes seguir leyendo aquí: ¿Qué es el varicocele testicular? - Causas, síntomas y tratamientos.
Orquitis
La orquitis testicular se define como la inflamación de uno o ambos testículos debido a una infección causada por bacterias o virus. Además, la orquitis puede ser por causa desconocida. Sin embargo, la mayoría de casos de orquitis es consecuencia de un episodio de paperas.
La inflamación de los testículos conlleva a una elevación de la temperatura en la zona testicular, motivo por el que se dificulta la espermatogénesis. Por tanto, la orquitis puede ser un factor de infertilidad masculina.
Hidrocele
Los testículos están rodeados de una porción de líquido que los hace menos vulnerables a los golpes. Una obstrucción de un vaso sanguíneo o un vaso linfático puede ser el motivo de este aumento de líquido en los testículos.
El acúmulo de líquido por sí mismo no condiciona la fertilidad del varón. Por tanto, el hidrocele no es una causa directa de infertilidad en el hombre. No obstante, puede ser síntoma de otros factores que sí afecten a la fertilidad.
Hipoplasia testicular
La hipoplasia testicular, también denominado infantilismo testicular, es un trastorno congénito caracterizado por un desarrollo anormal de los testículos en el hombre. Los testículos no se forman correctamente y son más pequeños de lo que corresponde.
El diagnóstico de esta afección suele llevarse a cabo en la pubertad, momento en el que se toma consciencia del tamaño.
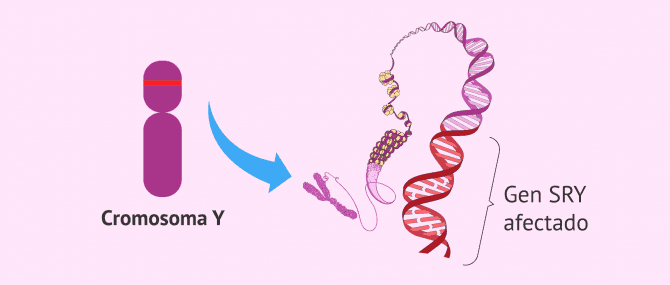
Disgenesia gonadal XY
La disgenesia gonadal XY, también denominado Síndrome de Swyer, es un trastorno genético del desarrollo sexual caracterizado por ausencia de correlación entre el fenotipo sexual y el genotipo. Por ello, los individuos que padecen esta enfermedad genética presentan un cariotipo típicamente masculino (46, XY), aunque físicamente tienen caracteres femeninos.
La etiología de la disgenesia gonadal XY se asocia con una mutación en el gen SRY del cromosoma Y, la cual bloquea el desarrollo de los testículos.
Si estás interesado en conocer más en profundidad este síndrome, te recomendamos acceder al siguiente enlace: Síndrome de Swyer: causas, manifestaciones clínicas y embarazo.
Origen postesticular
Los espermatozoides formados en el testículo han de sufrir una maduración para ser capaces de fecundar el óvulo. Esta maduración comienza en el testículo, y prosigue en el aparato reproductor de la mujer, en un proceso llamado capacitación espermática.
La esterilidad masculina causada con un origen postesticular incluye todos los factores que afectan a los propios espermatozoides una vez que ya se han formado en el testículo.
En los siguientes apartados se comentan los principales motivos de la esterilidad por factor postesticular.
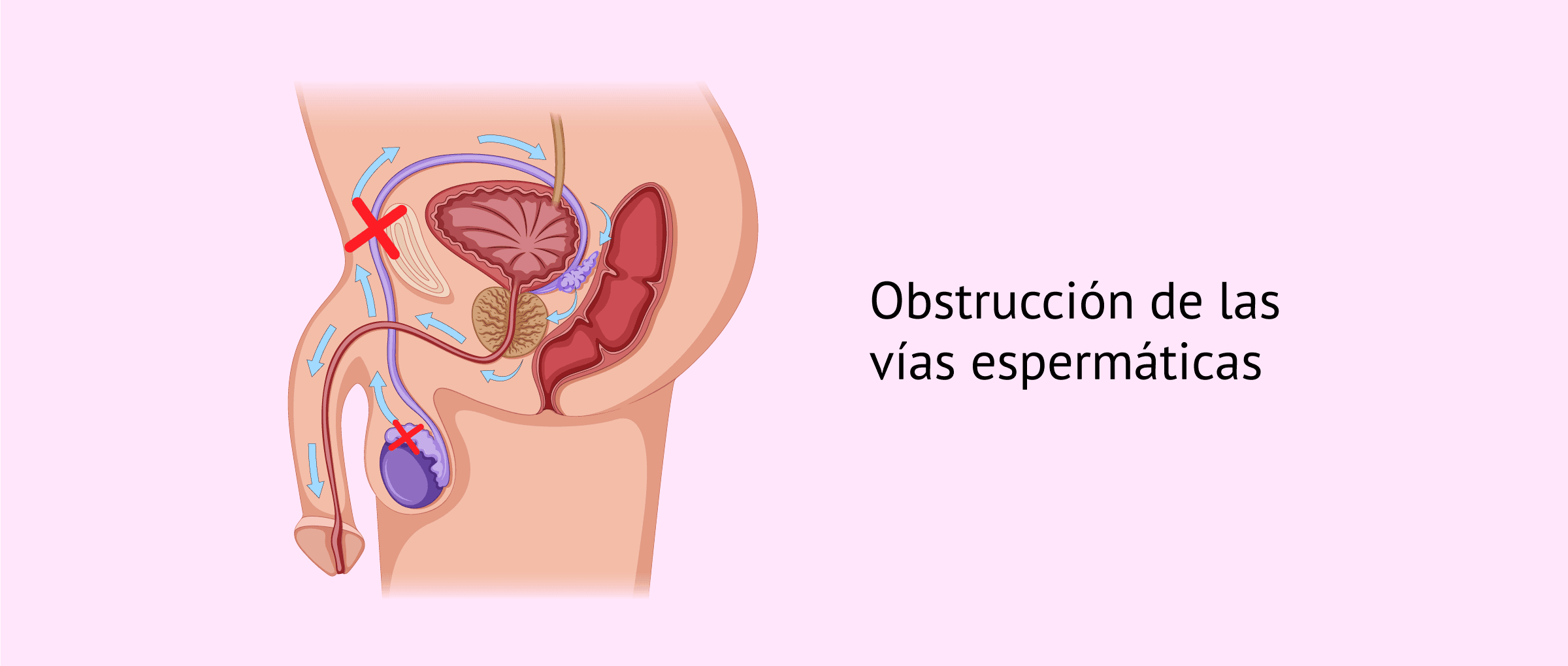
Obstrucción de las vías espermáticas
Las vías seminales son todas las estructuras de la anatomía masculina que permiten la salida de los espermatozoides desde los testículos hasta el exterior.
Entre las vías espermáticas se incluyen: el epidídimo, los conductos deferentes y la uretra.
Cualquier alteración en estas vías espermáticas puede provocar una obstrucción del paso de los espermatozoides. Por esta razón, este sería un factor de infertilidad para el hombre.
Además, la fibrosis quística es una alteración genética que provoca ausencia total de espermatozoides en el eyaculado por una obstrucción de los conductos deferentes, conductos encargados de llevar el semen del testículo al pene.
Por último, cabe destacar que la vasectomía es la causa más común de bloqueo de las vías espermáticas.
Infertilidad inmunológica
La infertilidad masculina inmunológica se debe a la presencia de anticuerpos antiespermatozoides (AAE) en el eyaculado. Estos AAE interfieren en varias etapas de la fecundación, por lo que dificultan el encuentro del óvulo con el espermatozoide.
Los anticuerpos antiespermatozoides se encuentran en los propios espermatozoides, en el plasma seminal o incluso en el moco cervical.
Eyaculación retrógrada
La eyaculación retrógrada ocurre cuando el semen regresa a la vejiga en lugar de salir al exterior debido a que el esfínter correspondiente no se cierra. Se trata de una alteración que no permite el embarazo natural, aunque es fácilmente solucionable.
Las causas de la eyaculación retrógrada son múltiples, como la diabetes, los fármacos y las cirugías de póstata, vesícula o uretra.
Si deseas seguir leyendo sobre esto, puedes acceder al siguiente artículo: ¿Qué es la eyaculación retrógrada?
Disfunción eréctil
La impotencia sexual, también conocida como disfunción eréctil, hace referencia a la incapacidad del hombre para mantener el pene erecto un tiempo suficiente para lograr una eyaculación. Se trata de una enfermedad benigna causada por múltiples factores: psicológicos, hormonales, basales y nerviosos.
Cuando un hombre sufre disfunción eréctil no puede tener relaciones sexuales completas, por lo que la posibilidad de embarazo será nula.
Hipospadia
Esta afección consiste en una alteración congénita que provoca que el orificio uretral no se encuentre en el glande, sino en distintas localizaciones del tronco peneal o incluso en los testículos.
Cuando la hipospadia es leve no interfiere en lograr el embarazo, pero en el caso de una hipospadia grave puede imposibilitar el depósito de semen en la vagina.
Factor espermático
La infertilidad masculina por origen espermático es la más común y está provocada por una alteración en la calidad del semen del hombre. En estos casos, las diferentes alteraciones causantes de la infertilidad en el varón son fáciles de determinar mediante un seminograma, la prueba para el estudio de la fertilidad masculina por excelencia.
¿Te han pedido cinco pruebas en una clínica y el doble en otra? ¿Ninguna te ha explicado de verdad cuáles necesitas tú?
En este informe de fertilidad te decimos qué prueba tiene sentido según tu caso, cuáles puedes ahorrarte y las 12+1 preguntas que no deberían faltar en tu primera consulta. Personalizarla son menos de 2 minutos.
A continuación, se describen cada una de las alteraciones posibles en el semen:
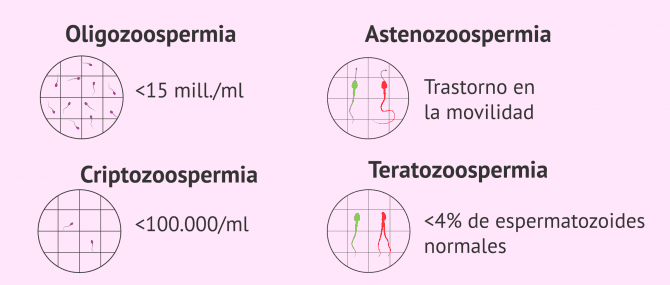
- Oligozoospermia
- alteración seminal caracterizada por una concentración de espermatozoides inferior a 15 millones/mL.
- Criptozoospermia
- cuando la concentración espermática es menor a 100.000 espermatozoides.
- Astenozoospermia
- trastorno de la movilidad espermática. Si el porcentaje de espermatozoides inmóviles es elevado, la posibilidad de conseguir un embarazo es complicada. En estas situaciones sería necesario recurrir a alguna técnica de reproducción asistida.
- Teratozoospermia
- se trata de un alto porcentaje de espermatozoides con morfología anormal. Según la Organización Mundial de la Salud (OMS), un hombre debe presental al menos un 4% de espermatozoides con morfología normal.
- Necrozoospermia
- elevada cantidad de espermatozoides muertos.
- Azoospermia
- ausencia total de espermatozoides en el eyaculado.
Si deseas obtener más detalles de cada una de estas alteraciones espermáticas, te animamos visitar el siguiente artículo: Esterilidad masculina por factor espermático: causas y tratamientos.
Preguntas de los usuarios
¿Cuál es el motivo principal de la infertilidad masculina?
La causa más frecuente de infertilidad masculina es el defecto en la producción de espermatozoides (espermatogénesis), dando lugar a seminogramas con bajo recuento de espermatozoides o con baja movilidad. Este es el problema en el 65-80% de los hombres que presentan dificultades para conseguir un embarazo.
Leer más
¿Es posible lograr un embarazo con eyaculación retrógada?
La respuesta es sí.
Cuando un hombre sufre eyaculación retrógrada, existe un fallo que provoca que el semen salga por la uretra hacia el exterior y no se introduzca en la vejiga. Por tanto, estos hombres podrán conseguir el orgasmo sin problema, pero parte, o habitualmente todo su esperma no saldrá al exterior, así que el síntoma principal es la aparición de orgasmo sin eyaculación.
En estas situaciones será necesario recurrir a técnicas de reproducción asistida para lograr el embarazo.
Leer más
¿El hipotiroidismo puede causar esterilidad en el hombre?
El hipotiroidismo o problemas en el tiroides pueden ser una causa de infertilidad en el hombre, ya que provoca alteraciones en el proceso de maduración de los espermatozoides por problemas en los procesos metabólicos implicados. Por ello, es recomendable la realización de un estudio endocrino.
¿La fertilidad masculina se encuentra afectada en varones con un solo testículo?
Los hombres que presenten un único testículo desde el nacimiento o porque hayan pasado por alguna enfermedad, no implica que necesariamente vayan a tener problemas de fertilidad.
Si ese testículo funciona bien y la producción de espermatozoides no está dañada, el hombre podrá concebir de forma natural.
Lecturas recomendadas
Hemos hablado sobre el Sindrome de Klinefelter como enfermedad que causa infertilidad en el hombre. Si quieres más información te recomendamos que accedas al siguiente artículo: Síndrome de Klinefelter: síntomas característicos y tratamiento.
Por otro lado, cuando un hombre sufre alguna alteración postesticular también puede resultar alterada su fertilidad. Si deseas obtener información más detallada sobre esta causa de esterilidad masculina, puedes seguir leyendo en el siguiente artículo: Esterilidad masculina debida a un factor postesticular.
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Jedidi I, Ouchari M, Yin Q. Sex chromosomes-linked single-gene disorders involved in human infertility. Eur J Med Genet. 2019 Sep;62(9):103560. doi: 10.1016/j.ejmg.2018.10.012 (Ver)
Juárez de Diego JF (1999). Principales causas de infertilidad masculina. En: Arrondo JL. Actualización en Andrología. Publimed Comunicación SL. Pamplona
Krausz C. Male infertility: pathogenesis and clinical diagnosis. Best Pract Res Clin Endocrinol Metab. 2011;25(2):271-85 (Ver)
Sironen A, Shoemark A, Patel M, Loebinger MR, Mitchison HM. Sperm defects in primary ciliary dyskinesia and related causes of male infertility. Cell Mol Life Sci. 2019 Nov 28. doi: 10.1007/s00018-019-03389-7 (Ver)
Preguntas de los usuarios: '¿Cuál es el motivo principal de la infertilidad masculina?', '¿Es posible lograr un embarazo con eyaculación retrógada?', '¿El hipotiroidismo puede causar esterilidad en el hombre?' y '¿La fertilidad masculina se encuentra afectada en varones con un solo testículo?'.