La espermatogénesis es un proceso cuya función principal es la producción de espermatozoides, es decir, de los gametos masculinos.
La formación de espermatozoides consta de diferentes fases (proliferativa, meiótica y espermiogénesis) y se realiza en el interior de los testículos, en unas estructuras redondeadas denominadas túbulos seminíferos.
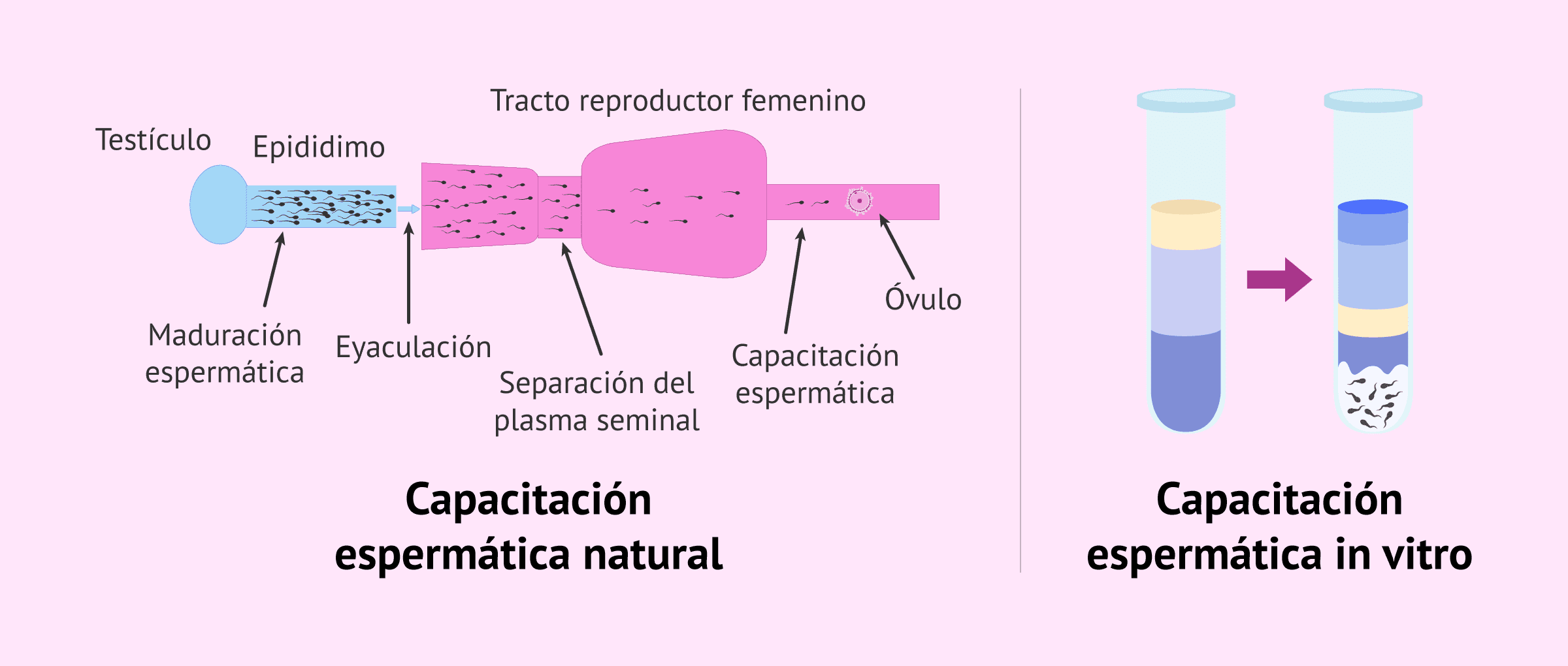
Una vez formados, los espermatozoides se expulsan al centro del túbulo y se transportan hasta el epidídimo (parte superior del testículo), donde tiene lugar la maduración final de los mismos. Los espermatozoides maduros son expulsados en el eyaculado y, tras la capacitación, ya son capaces de fecundar al óvulo.
A continuación tienes un índice con los 9 puntos que vamos a tratar en este artículo.
- 1.
- 2.
- 2.1.
- 2.2.
- 2.3.
- 3.
- 4.
- 5.
- 5.1.
- 5.2.
- 5.3.
- 5.4.
- 6.
- 7.
- 8.
- 9.
¿Qué es la espermatogénesis?
La espermatogénesis es el proceso mediante el cual se forman los espermatozoides. La producción de espermatozoides ocurre continuamente en los hombres adultos y, para que se realice un ciclo completo de espermatogénesis, son necesarios aproximadamente 75-90 días en la especie humana.
Los espermatozoides son haploides (contienen la mitad de la información genética) y durante la espermatogénesis se debe pasar de células somáticas con 46 cromosomas (diploides) a células sexuales con 23 cromosomas (haploides). Esto se consigue gracias a la meiosis.
La función biológica de esta reducción del número de cromosomas en los gametos es que una vez ocurra la fusión de los dos gametos, la fecundación, el cigoto resultante tenga el número correcto de cromosomas: 46.
Para que este proceso sea posible, es necesario un específico control hormonal del eje hipotálamo-hipófisis-testicular que favorezca la producción de los espermatozoides. Esto ocurre por primera vez con el inicio de la pubertad en el hombre. A partir de ese momento, los testículos producirán espermatozoides continuamente gracias al inicio de la cascada hormonal.
Si deseas profundizar más en el proceso de formación de los gametos (gametogénesis) y la meiosis, te recomendamos que leas el siguiente artículo: ¿Qué relación hay entre la meiosis y la fertilidad?
Fases de la espermatogénesis
Existen tres etapas básicas durante la formación de los espermatozoides: fase proliferativa, fase meiótica y espermiogénesis. A continuación, se detallan cada una de ellas:
Fase proliferativa
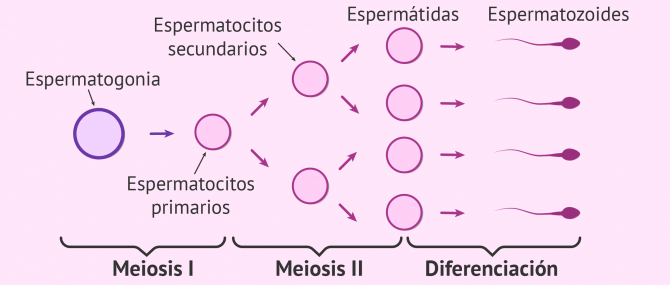
La fase proliferativa de la espermatogénesis también se denomina fase espermatogónica. A partir de una célula madre germinal, se forman las espermatogonias tipo A. Éstas, por mitosis (división celular), darán lugar a espermatogonias tipo A y B:
- Tipo A: seguirá replicándose y puede dar lugar a espermatogonias de tipo A y B.
- Tipo B: dará lugar a un espermatocito primario que, a su vez, dará lugar a cuatro espermatozoides maduros una vez haya acabado la espermatogénesis.
Una vez llegada la edad reproductiva del hombre (pubertad o adolescencia), estas células se dividirán múltiples veces para formar un tipo de célula denominada espermatocito primario. A lo largo de estas divisiones, se van produciendo algunos cambios celulares.
Se conoce como fase proliferativa por la multitud de mitosis que se producen. El principal objetivo es formar muchas células precursoras de espermatozoides, es decir, muchos espermatocitos.
Fase meiótica
Esta fase de la formación de espermatozoides, también conocida como espermatocitogenésis, es la etapa en la que se inicia un nuevo tipo de división celular, la meiosis.
A través de esta división meiótica, se reduce la información genética a la mitad. Gracias a ella, se producen unas células haploides denominadas espermátidas.
El proceso de meiosis se puede dividir en dos subetapas:
- Meioisis I
- cada espermatocito primario da lugar a dos espermatocitos secundarios haploides.
- Meioisis II
- de cada espermatocito secundario se producen dos espermátidas, por lo que, en total, de cada espermatocito primario (diploide), obtenemos cuatro espermátidas (haploides).
Estas células ya son muy parecidas a los espermatozoides: ya podemos apreciar en ellas la formación de un pequeño flagelo.
Espermiogénesis
En la última etapa de la formación de espermatozoides ocurre la maduración final de las espermátidas para dar lugar a los espermatozoides maduros.
Su cola aumenta de tamaño y da lugar al flagelo, que permitirá su desarrollo. La cabeza del espermatozoide disminuye y adquiere la forma puntiaguda que le caracteriza por la reducción del citoplasma, el alargamiento del núcleo y la formación del acrosoma.
Finalmente, los espermatozoides maduros se liberan al centro del túbulo seminífero para ser transportados hasta el epidídimo. A pesar de que en este momento el espermatozoide ya esté preparado para ser eyaculado, será necesario que pase por el proceso de la capacitación para que sea capaz de fecundar al óvulo. De manera natural, la capacitación ocurre en el camino que recorre el espermatozoide en el tracto reproductivo femenino hasta llegar al óvulo.
No obstante, también es posible llevarlo a cabo en el laboratorio en el caso de que sea necesario recurrir a un centro de fertilidad para llevar a cabo un la fecundación in vitro (FIV).
Es posible calcular TU probabilidad de implantación según el tratamiento, edad y otros factores?
Porque sí, tener endometriosis, SOP, baja reserva ovárica, falta u obstrucción de las tompas, así como la calidad del semen condicionan tus probabilidades de embarazo.
Puedes personalizar tu informe de fertilidad en 2 minutos.
Para ello, lo más habitual es utilizar el procedimiento de los gradientes de densidad, aunque también se podría llevar a cabo la capacitación espermática mediante el método de Swim-up.
Si deseas obtener más información sobre ello, te recomendamos visitar este artículo: ¿En qué consiste el proceso de capacitación de los espermatozoides?
Regulación hormonal de la espermatogénesis
La espermatogénesis está regulada hormonalmente por un feedback negativo (retroalimentación negativa) en el que intervienen el hipotálamo, la hipófisis y los testículos. Las hormonas implicadas en el control del proceso de formación de espermatozoides son:
- Testosterona
- es secretada por unas células situadas en el testículo denominadas células de Leydig o intersticiales. Entre otras muchas funciones en el organismo, la testosterona se encarga de activar genes que promueven la diferenciación de las espermatogonias.
- FSH (hormona folículoestimulante)
- la secreta la hipófisis y actúa sobre el testículo. En concreto, ejerce su función sobre las células testiculares conocidas como células de Sertoli o nodrizas, encargadas de nutrir a los espermatozoides y favorecer su desarrollo y maduración.
- LH (hormona luteinizante)
- también la secreta la hipófisis. Su función principal es activar la liberación de testosterona por parte de las células de Leydig.
- Inhibina
- es liberada por las células de Sertoli. Ejerce su función sobre la hipófisis, inhibiendo la liberación de FSH y, por tanto, deteniendo la espermatogénesis.
Si te gustaría saber más a nivel hormonal, tal vez te resulta interesante leer el siguiente artículo: ¿Qué hormonas masculinas están implicadas en la función reproductora?
Vídeo sobre las fases de la espermatogénesis
En este vídeo, Silvia Azaña, embrióloga en Reproducción Asistida ORG, nos habla sobre la espermatogénesis y sus fases.
Como dice Silvia:
La espermatogénesis es el proceso mediante el cual se forman los espermatozoides. La producción de espermatozoides ocurre de manera continua en los hombres adultos.
Preguntas de los usuarios
¿Cuánto tardan en eyacularse los espermatozoides una vez se han producido?
La espermatogénesis es el proceso de formación de las células sexuales masculinas, desde las más inmaduras, las espermatogonias, hasta las más maduras, los espermatozoides. Todo este complicado proceso se lleva a cabo en el interior de los túbulos seminíferos en el testículo y dura entre 64 y 72 días.
Una vez se han producido los espermatozoides, abandonan el testículo para pasar al epidídimo, donde adquirirán la movilidad necesaria en un proceso que dura alrededor de 10 días. Aquí estarán almacenados hasta el momento de la eyaculación, en el que serán transportados a través de los conductos deferentes, para mezclarse con el líquido seminal que proviene de las glándulas secretoras formando el semen, para finalmente, ser expulsado por la uretra.
¿La producción de espermatozoides es diaria?
Sí. El proceso de formación de espermatozoides o espermatogénesis se produce de manera continua en los testículos del varón a partir de la pubertad.
¿Cuántos espermatozoides forma cada espermatogonia?
Cada espermatogonia tipo A puede dar lugar a:
- Espermatogonias tipo A, que seguirán replicándose.
- Espermatogonias tipo B, que será a partir de la que se formará un espermatocito primario, el cual seguirá su desarrollo hasta ser un espermatozoide.
Por tanto, a partir de una espermatogonia tipo A, se pueden formar infinitos espermatozoides.
En cambio, de cada tipo B, únicamente se formarán cuatro espermatozoides al final del proceso de la espermatogénesis.
¿Cuántos espermatozoides se generan a partir de un espermatocito primario? ¿Y secundario?
A partir de un espermatocito primario se obtendrán dos espermatocitos secundarios y a su vez de cada espermatocito secundario dos espermatozoides. Por tanto, de cada espermatocito primario se obtendrán finalmente cuatro espermatozoides, dos de cada uno de los espermatocitos secundarios.
Lectura recomendada
Como hemos visto, la espermatogénesis está fuertemente regulada por una cascada hormonal. Si deseas saber más sobre el papel de estas hormonas en la fertilidad masculina, te recomendamos que leas el siguiente artículo: ¿Qué hormonas masculinas están implicadas en la función reproductora?
Por otra parte, si quieres saber las etapas que tiene que recorrer el espermatozoide antes de llegar al óvulo, encontrarás más información aquí: Camino de los espermatozoides hasta llegar al óvulo.
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Adetunji P Fayomi, Kyle E Orwig. Spermatogonial stem cells and spermatogenesis in mice, monkeys and men. Stem Cell Res. 2018 May:29:207-214. doi: 10.1016/j.scr.2018.04.009. Epub 2018 Apr 21 (Ver)
Filipe Tenorio Lira Neto, Phil Vu Bach, Bobby B Najari, Philip S Li, Marc Goldstein. Spermatogenesis in humans and its affecting factors. Semin Cell Dev Biol. 2016 Nov:59:10-26. doi: 10.1016/j.semcdb.2016.04.009 (Ver)
Rossella Cannarella, Rosita A Condorelli, Laura M Mongioì, Sandro La Vignera, Aldo E Calogero. Molecular Biology of Spermatogenesis: Novel Targets of Apparently Idiopathic Male Infertility. Int J Mol Sci. 2020 Mar 3;21(5):1728. doi: 10.3390/ijms21051728 (Ver)
Yi Xiong, Chao Yu, Qianting Zhang. Ubiquitin-Proteasome System-Regulated Protein Degradation in Spermatogenesis. Cells. 2022 Mar 21;11(6):1058. doi: 10.3390/cells11061058 (Ver)
Preguntas de los usuarios: '¿Cuánto tardan en eyacularse los espermatozoides una vez se han producido?', '¿La producción de espermatozoides es diaria?', '¿Qué es la espermatogénesis?', '¿Cuántos espermatozoides forma cada espermatogonia?', '¿Cuáles son las fases de la espermatogénesis?', '¿Cuántos espermatozoides se generan a partir de un espermatocito primario? ¿Y secundario?' y '¿Cómo es la regulación hormonal de la espermatogénesis?'.







Si se masturba mucho es posible que no se lleve a cabo la espermatogenesis? Es necesario dar todos esos días que tardan los espermas en madurar? Cómo saber si los espermas han madurado?
La espermatogénesis es un proceso continuo pero no sincronizado; es decir, la proliferación de las espermatogonias no se lleva a cabo al mismo tiempo todas, cada una tiene su «ritmo». Por ello siempre habrá espermatozoides maduros así como inmaduros, espermatocitos primarios y secundarios y espermatogonias mientras el hombre se encuentre en edad fértil.
TE AMO.
ddddd
Saludoss Mi pregunta y duda es la siguiente.
Me acabo de hacer una biopsia testicular y los resultados fueron estos.
TESTÍCULO DERECHO= compatible con hipoplasia espermatica
TESTÍCULO IZQUIERDO= compatible con hipoplasia espermatica.
Es grave? Y en caso de que lo sea puedo hacerme otro estudio o otra operación para buscar espermatozoides no importa lo q sea? …..
Espero su respuesta Gracias
Saludoss Mi pregunta y duda es la siguiente.
Me acabo de hacer una biopsia testicular y los resultados fueron estos.
TESTÍCULO DERECHO= compatible con hipoplasia espermatica
TESTÍCULO IZQUIERDO= compatible con hipoplasia espermatica.
Es grave? Y en caso de que lo sea puedo hacerme otro estudio o otra operación para buscar espermatozoides no importa lo q sea?
Espero su respuesta Gracias
Tengo un solo testiculo y quiero saber la posibilidad de tener hijos
es posible que puedas tener hijos pero de todos modo consulta a un medico
Tienes probabilidades de tener un hijo. Dependerá de tu calidad seminal, la cual no debe verse afectada por la falta del testículo. Lo único que puede disminuir es la concentración, sin embargo no es un factor limitante.
10%
las posivilidades son muy concretas puede haber la posivilidad que si puedas tener hijos
que mal hombre !! animo !! veni a tomarte una copita conmigo ;)
Está muy bien escrito, me ayudó en la tarea de Biología^-^
MUY FÁCIL DE ENTENDER, ME HABÉIS AYUDADO EN MI TAREA DE BIOLOGÍA
Tu vales verga
Tu vales verg