El seminograma, espermiograma o espermograma es una prueba que tiene como objetivo evaluar la calidad del semen. A través de este estudio se analizan parámetros macroscópicos, como el volumen y el pH seminal, y parámetros microscópicos, como la morfología, movilidad y concentración de espermatozoides.
La Organización Mundial de la Salud (OMS) establece unos valores de referencia que determinan cuáles son los valores normales para un espermograma. De esta manera, atendiendo a estos parámetros de normalidad y al resultado obtenido en el seminograma, se evalúa si hay algún tipo de alteración seminal que pudiera causar infertilidad masculina, así como las posibilidades que existen de lograr un embarazo.
A continuación tienes un índice con los 8 puntos que vamos a tratar en este artículo.
- 1.
- 1.1.
- 2.
- 2.1.
- 2.2.
- 3.
- 4.
- 4.1.
- 4.2.
- 4.3.
- 4.4.
- 4.5.
- 4.6.
- 4.7.
- 4.8.
- 4.9.
- 5.
- 6.
- 7.
- 8.
Procedimiento para realizar el espermograma
Para que los resultados obtenidos sean fiables, la OMS establece que el seminograma debe realizarse tras un periodo de abstinencia sexual de entre 2 y 7 días. Esto no solo incluye la ausencia de relaciones sexuales, sino también de masturbación.
Por otro lado, para establecer un diagnóstico de infertilidad masculina puede ser útil que, al menos, se realicen dos seminogramas con un intervalo de un mes de diferencia como mínimo. En este caso, el resultado de ambas pruebas debe coincidir.
Saber interpretar el resultado obtenido en un seminograma es importante, ya que este puede ser indicativo de algún problema de fertilidad en el varón.
Desde Reproducción Asistida ORG hemos diseñado una herramienta para ayudarte en esta labor. Para acceder a ella, solo tienes que hacer clic aquí: Interpreta el Resultado de tu Seminograma. Gracias a esta herramienta, obtendrás información personalizada según los valores seminales introducidos y de forma totalmente gratuita.
Hay que tener en cuenta que pueden existir alteraciones en los resultados del seminograma por variables ambientales o del laboratorio, no solo fisiológicas.
Toma de muestra para el espermograma
La muestra seminal se obtendrá por masturbación, tras haberse lavado las manos y genitales adecuadamente, y será depositada en un bote estéril. Este recipiente, generalmente, lo proporciona la clínica, pero también puede adquirirse en farmacias.
Es crucial recoger el total de la muestra de eyaculado. Muchos hombres se sienten incómodos o nerviosos y eso hace que pierdan parte de la muestra seminal, especialmente la primera fracción.
En este caso, si se pierde una parte del eyaculado o el contenido del bote se derrama, el análisis seminal no será representativo y, por tanto, no se considerará válido. Por este motivo, es importante comunicar al personal del laboratorio que la muestra no está completa, para programar una nueva recogida.
Lo ideal es recoger la muestra seminal en la propia clínica, para alterar lo menos posible sus condiciones. No obstante, muchas clínicas ofrecen la posibilidad de obtener la muestra de semen en casa y entregarla rápidamente al laboratorio, siempre y cuando no pase más de media hora desde la obtención de la muestra hasta la llegada a la clínica.
Además, hasta la llegada al laboratorio, se deben mantener las condiciones de temperatura y luz adecuadas. Por ello, se recomienda guardar el frasco en un bolsillo o en contacto con el cuerpo y envuelto en papel de aluminio para que no le dé la luz.
En este vídeo, Silvia Azaña, embrióloga en Reproducción Asistida ORG, nos da algunas indicaciones para recoger la muestra seminal para un seminograma:
Valores normales del espermograma (OMS)
La OMS publicó en 2010 unos valores seminales de referencia, por debajo de los cuales la muestra de semen es considerada fuera de la normalidad. Sin embargo, en 2021, se elaboró una actualización del Manual para el procesamiento del semen por parte de la OMS constituyendo la sexta edición.
La mayoría de veces se siguen utilizando los criterios de 2010 para el análisis seminal.
El proceso de evaluación del esperma se divide en el examen macroscópico y el microscópico. De forma general, se analizan los parámetros básicos que determina la OMS. No obstante, dependiendo de la clínica o del laboratorio, puede haber variaciones en el procedimiento.
Análisis macroscópico
El análisis macroscópico es el primero que se realiza. En él se evalúan características del semen como las siguientes:
- Volumen
- se expresa en mililitros (ml) la cantidad de semen expulsada durante la eyaculación. A partir de 1.5 ml se considera un volumen seminal normal.
- Licuefacción
- se produce al dejar reposar la muestra unos 20 minutos a temperatura ambiente y es un proceso por el cual el semen se vuelve menos compacto. De esta manera, la licuefacción permite que pueda realizarse correctamente el examen microscópico de la muestra.
- Viscosidad
- se analiza la formación de hilos. En el caso de que haya una viscosidad extrema, se deben romper los hilos para que los espermatozoides puedan circular libremente por el líquido seminal.
- Color
- el semen, en condiciones normales, tiene un color blanco grisáceo o un poco amarillento. Si este presenta otro aspecto, puede ser indicativo de infección.
- pH
- los valores normales de pH para el semen se sitúan entre 7.2 y 8.0, los cuales se consideran valores levemente básicos. La variación en el pH puede indicar la presencia de una infección o alteraciones en la producción de líquido seminal.
Análisis microscópico
A nivel microscópico, los parámetros seminales más importantes que se evalúan son:
- Concentración de espermatozoides
- se dan dos valores. Por un lado, se calcula la concentración de espermatozoides por mililitro, que a partir de 15 millones/ml se considera normal. Por otro lado, se determina el número total de espermatozoides en el eyaculado, que la OMS considera como normal a partir de los 39 millones de espermatozoides/eyaculado.
- Motilidad o movilidad espermática
- se analiza la capacidad de movimiento de los espermatozoides. Generalmente, se dan dos valores: el movimiento total (se contabilizan todos los espermatozoides que presentan movimiento), que debe llegar al menos al 40%, y la movilidad progresiva (los espermatozoides que se mueven y avanzan de posición), cuyo valor mínimo se encuentra en el 32%. En algunas clínicas se analiza también el tipo de movimiento: si es rápido, moderado o lento.
- Vitalidad
- se evalúa mediante una prueba de tinción. Este parámetro se suele analizar solo en aquellos casos en los que se encuentra un gran número de espermatozoides inmóviles. De este modo, se puede comprobar si estos espermatozoides están vivos (pero son inmóviles) o muertos. El valor de referencia para la vitalidad es que debe haber, como mínimo, un 58% de espermatozoides vivos.
- Morfología
- se analiza la forma de la cabeza, de la pieza media o cuello y de la cola del espermatozoide. La OMS califica como muestra seminal normal para la morfología aquella que contiene más de un 4% de espermatozoides con forma normal, es decir, sin anormalidades en ninguna de sus partes.
- Presencia de leucocitos o células epiteliales
- es habitual que, además de espermatozoides, se encuentre algún otro tipo celular en el semen, como leucocitos o células epiteliales por descamación de la piel. En muestras con una elevada presencia de leucocitos, se sospecha la presencia de una infección.
En la siguiente entrevista, el Dr. Sergio Rogel nos habla de todos los aspectos que se evalúan durante un seminograma:
Clásicamente, durante un seminograma se evalúan aspectos macroscópicos de la muestra de semen, como son el volumen, el pH, la consistencia, el color; y, posteriormente, se analizan los parámetros microscópicos, que son los más importantes, entre ellos, el recuento de los espermatozoides, la concentración por mililitro, la movilidad y la normalidad de las formas del seminograma. Esto es típicamente el seminograma que todo el mundo conoce.
Además, hoy día existen otros aspectos que podemos mirar en una muestra de semen, que no es realmente lo que llamaríamos seminograma, pero sí son técnicas que se pueden utilizar y se denominarían seminograma avanzado, como puede ser el estudio de la apoptosis en los espermatozoides, la fragmentación del DNA, etc.
¿Qué es el seminograma REM?
Otra prueba que puede hacerse como complemento al seminograma es el recuento de espermatozoides móviles o REM. En caso de hacerse, hablaríamos de seminograma o espermiograma REM.
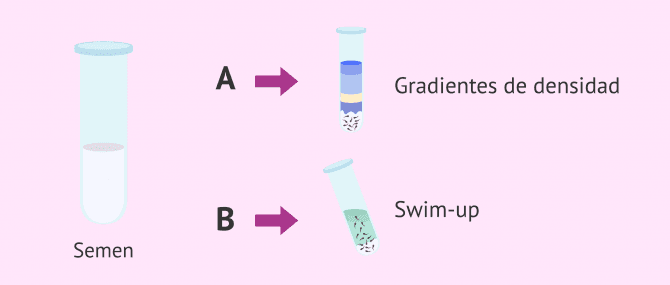
El seminograma REM consiste en la separación de los espermatozoides en función de su movilidad. Para obtener la fracción de espermatozoides móviles, la muestra de eyaculado es sometida a un proceso denominado capacitación espermática.
Existen varios métodos para capacitar la muestra seminal, aunque los principales son el swim-up y los gradientes de densidad.
Así, se obtiene una fracción de la muestra concentrada con los espermatozoides de mayor movilidad. De este modo, en función de la calidad seminal obtenida, se podrá valorar de una manera más eficiente la técnica de reproducción asistida que ofrece mayor probabilidad de éxito.
Es posible calcular TU probabilidad de embarazo según el tratamiento, edad y otros factores?
Nos parece demasiado importante como para no compartirlo contigo.
Puedes personalizar tu informe de fertilidad en 2 minutos.
Por ejemplo, puede ocurrir que en un seminograma básico se observen una concentración y una movilidad óptimas, pero que la muestra no responda bien a la preparación y no sea de buena calidad después de capacitarla. Eso hará que no sea recomendable realizar una inseminación artificial (IA), ya que las probabilidades de conseguir el embarazo con esa técnica serán bajas.
Se considera que una muestra seminal es apta para IA cuando tiene un número de espermatozoides con movilidad progresiva (a+b) superior a 3-5 millones en el REM.
Preguntas de los usuarios
¿Qué recomendaciones hay que tener en cuenta antes de realizar un seminograma?
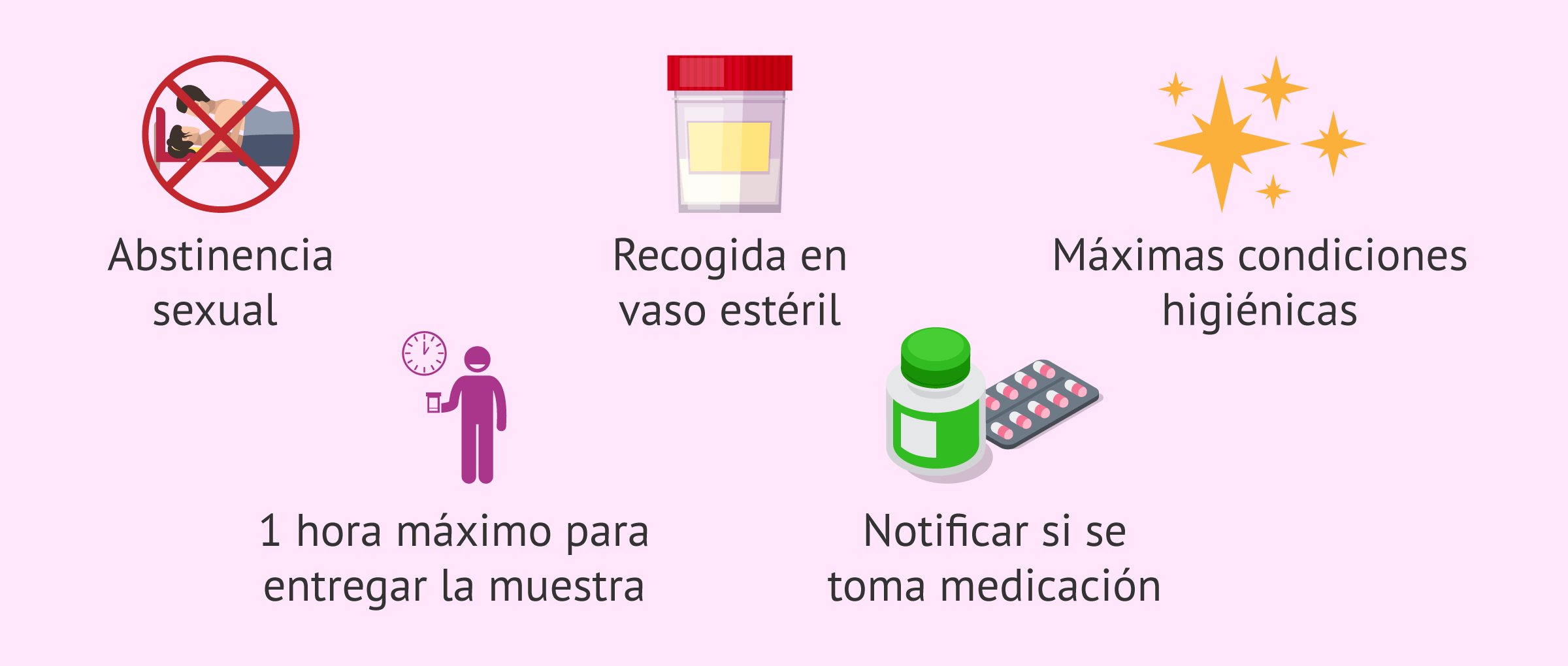
Antes de realizar un seminograma o análisis de la muestra de semen y para garantizar la máxima fiabilidad del diagnóstico, la muestra de semen debe ser obtenida siguiendo una serie de indicaciones específicas:
- Una abstinencia sexual de 2-4 días. Los límites están en no menos de 2 ni más de 4 días de abstinencia.
- Recogida de la muestra en un vaso estéril de farmacia.
- La forma de obtener la muestra es mediante masturbación, no siendo válido ni el coitus interruptus ni el uso de preservativos comerciales.
- Máximas condiciones higiénicas en la recogida de la muestra (lavado previo de manos).
- La muestra de semen debe recogerse completamente, si se derrama parte de la misma, no será válida.
- Debe transcurrir máximo 1h o 1,5h desde la obtención hasta la entrega en el laboratorio, la demora en el tiempo puede afectar la movilidad de los espermatozoides.
- Importante mantenerla a temperatura ambiente y evitar fluctuaciones importantes de temperatura.
- Notificar si se está tomando alguna medicación o si se ha tenido fiebre en los últimos días.
¿Cuáles son los valores normales del espermiograma?
En cuanto a los valores normales de un espermiograma o también llamado seminograma, los más importantes son:
- Volumen de la muestra ≥ de 1,5 ml
- pH entre 7,2 y 8,0
- Concentración espermática ≥ de 15 millones/ml
- Total de espermatozoides > de 40 millones
- Movilidad progresiva (A+B) ≥ de 32%
- Espermatozoides vivos > de 58%
- Espermatozoides normales ≥ de 4%
- REM (capacitación espermática) > de 5 millones, siendo este el parámetro más determinante del seminograma

¿Puede afectar haber tenido fiebre al resultado del seminograma?
Cuando un varón padece un periodo febril, la producción de esperma resulta dificultada, incluso pudiendo llegar a detenerse durante un corto periodo de tiempo. Por ello, la fiebre suele relacionarse con una bajada de la cantidad de espermatozoides y con una movilidad y morfología espermática alterada.
Leer más
¿En cuánto tiempo te dan los resultados del seminograma?
Dependerá de cada laboratorio y del volumen de trabajo que tengan. Se podría saber el resultado el mismo día en el que se deposita la muestra, pero generalmente se entrega al paciente 2-3 días después.
¿Dónde puedo hacerme un espermograma?
Los lugares más habituales para realizarse esta prueba diagnóstica son las clínicas de reproducción asistida y los laboratorios de análisis clínicos.
También puede realizarse en la Seguridad Social si el médico lo considera necesario y lo indica.
¿Hay enfermedades que provocan problemas en los espermatozoides?
Sí, hay ciertas enfermedades testiculares como el varicocele, el hidrocele, la criptorquidia y algunas enfermedades genéticas que pueden alterar la producción normal de los espermatozoides y causar infertilidad.
Los problemas hormonales como el hipogonadismo, la hiperprolactinemia, el hipertiroidismo, el hipotiroidismo y la diabetes también afectan al desarrollo espermático.

Si las vías seminales y las glándulas accesorias tienen alguna anomalía, la maduración de los espermatozoides y la eyaculación podrían verse alteradas.
¿Qué medicamentos son necesarios para el espermiograma?
No hay ningún medicamento que tenga que tomarse para hacer un seminograma. Sin embargo, en caso de detectarse alguna alteración en el espermograma, el médico puede recetar al paciente un suplemento alimenticio para mejorar la calidad seminal durante los siguientes 3 meses y valorar si hay una mejoría con un nuevo seminograma.
¿El Enterococcus faecalis en semen causa infertilidad?
Este microorganismo es una bacteria gram positiva que se localiza habitualmente en la uretra masculina y forma parte de la flora bacteriana. Sin embargo, en ocasiones puede ascender por el aparato urogenital y desencadenar una infección.
El Enterococcus faecalis es la causa más frecuente de infecciones que afectan a la próstata y al semen. Como en toda infección que afecta al aparato reproductor, podría causar infertilidad, que se solucionaría con el tratamiento con antibióticos. Solamente si la infección es aguda y no se trata a tiempo puede causar infertilidad permanente.
Leer más
¿Cuánto cuesta un examen de espermograma?
El precio del seminograma varía según la clínica en la que se realice y las pruebas que se incluyan. En general, es de unos 70-130€.
Lecturas recomendadas
Una vez se obtienen los resultados del seminograma, se procederá a realizar el diagnóstico. En este artículo, te explicamos al detalle cómo se hace: ¿Cómo se interpretan los resultados del seminograma y sus valores?
Como hemos visto, en algunas ocasiones también se analiza el seminograma REM. Si quieres saber más sobre esta prueba, te recomendamos la siguiente lectura: Seminograma con recuento de espermatozoides móviles (REM)
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Andrade-Rocha FT. Semen analysis in laboratory practice: an overview of routine tests. J Clin Lab Anal. 2003;17(6):247-58. (Ver)
Baker DJ. Semen analysis. Clin Lab Sci. 2007 Summer;20(3):172-87; quiz 188-92. (Ver)
Cardona Maya W. Manual de procesamiento de semen humano de la Organización Mundial de la Salud-2010 [World Health Organization manual for the processing of human semen-2010]. Actas Urol Esp. 2010 Jul;34(7):577-8. Spanish. (Ver)
Comhaire F, Vermeulen L. Human semen analysis. Hum Reprod Update. 1995 Jul;1(4):343-62. doi: 10.1093/humupd/1.4.343. (Ver)
Condorelli RA, Calogero AE, Russo GI, La Vignera S. From Spermiogram to Bio-Functional Sperm Parameters: When and Why Request Them? J Clin Med. 2020 Feb 3;9(2):406. (Ver)
Cooper TG, Noonan E, von Eckardstein S, Auger J, Baker HW, Behre HM, Haugen TB, Kruger T, Wang C, Mbizvo MT, Vogelsong KM. World Health Organization reference values for human semen characteristics. Hum Reprod Update. 2010 May-Jun;16(3):231-45. (Ver)
Esteves SC. Clinical relevance of routine semen analysis and controversies surrounding the 2010 World Health Organization criteria for semen examination. Int Braz J Urol. 2014 Jul-Aug;40(4):443-53. (Ver)
Franken DR, Oehninger S. Semen analysis and sperm function testing. Asian J Androl. 2012 Jan;14(1):6-13. (Ver)
Guzick DS, Overstreet JW, Factor-Litvak P, Brazil CK, Nakajima ST, Coutifaris C, Carson SA, Cisneros P, Steinkampf MP, Hill JA, Xu D, Vogel DL; National Cooperative Reproductive Medicine Network. Sperm morphology, motility, and concentration in fertile and infertile men. N Engl J Med. 2001 Nov 8;345(19):1388-93. (Ver)
Kruger TF, Menkveld R, Stander FS, Lombard CJ, Van der Merwe JP, van Zyl JA, Smith K. Sperm morphologic features as a prognostic factor in in vitro fertilization. Fertil Steril. 1986 Dec;46(6):1118-23. (Ver)
La Vignera S, Calogero AE, Condorelli R, Garrone F, Vicari E. Spermiogram: techniques, interpretation, and prognostic value of results. Minerva Endocrinol. 2007 Jun;32(2):115-26. (Ver)
Rogers BJ, Bentwood BJ, Van Campen H, Helmbrecht G, Soderdahl D, Hale RW. Sperm morphology assessment as an indicator of human fertilizing capacity. J Androl. 1983 Mar-Apr;4(2):119-25. (Ver)
Sigman M, Baazeem A, Zini A. Semen analysis and sperm function assays: what do they mean? Semin Reprod Med. 2009 Mar;27(2):115-23. (Ver)
WHO laboratory manual for the examination and processing of human semen, 5th ed. Geneva: World Health Organization ; 2010. (Ver)
WHO laboratory manual for the examination and processing of human semen, sixth edition. Geneva: World Health Organization; 2021. (Ver)
Preguntas de los usuarios: '¿Qué recomendaciones hay que tener en cuenta antes de realizar un seminograma?', '¿Cuáles son los valores normales del espermiograma?', '¿Puede afectar haber tenido fiebre al resultado del seminograma?', '¿En cuánto tiempo te dan los resultados del seminograma?', '¿Dónde puedo hacerme un espermograma?', '¿Hay enfermedades que provocan problemas en los espermatozoides?', '¿Qué medicamentos son necesarios para el espermiograma?', '¿El Enterococcus faecalis en semen causa infertilidad?' y '¿Cuánto cuesta un examen de espermograma?'.
Autores y colaboradores











Buenas tardes, necesito que me ayuden a interpretar el seminograma
Volumen 3ml
Ph 8
Recuento 118mill/ml
Recuento total 354 mill
Movilidad progresiva 60%
Movilidad no progresiva 5%
Inmóviles 35%
Células redondas 0 mill/ml
Clasificación 4% espermatozoides normales
Gracias
Hola laura1980,
Todos los parámetros seminales mostrados en tus resultados están dentro de la normalidad teniendo en cuenta los valores de referencia de la Organización Mundial de la Salud (OMS). Por tanto, la muestra seminal es normozoospérmica. Tienes mucha más información acerca de ello en el siguiente artículo: ¿Qué es la normozoospermia? – Valores de referencia en el seminograma.
Además, desde Reproducción Asistida ORG hemos diseñado una herramienta para que vosotros mismos también podáis introducir los valores seminales y ayudaros a interpretarlos. Aquí la tienes: Interpreta tu seminograma.
Espero haberte ayudado.
Un saludo.
Buenos días Marta Barranquero Gómez,
He intentado poner los valores para interpretar el seminograma, pero la vitabilidad no la tengo o lo llaman de otra manera.
Volumen 3
Concentración 118
Movilidad progresiva 60
Inmóviles 35
Vitabilidad—> no lo sé
Morfología formas normales 4
Gracias
Hola me ayudan con los resultados de mi marido
Viscosidad 4ml
Volumen 1.9
Movilidad total 59 porciento
Color blanco grisáceo
Recuento de esperma 193 mill
Total eyaculado 367mill
Traslativo rápido 10 porciento
Test de eosina
Espermatozoides inmoles vivos 86 porciento
Espermatozoides muertos 14 porciento
Test de sobrevida resultados de 24 hs de incubación a 37 grados y 5 porciento de co2 19 porciento vivos y móviles
Traslativo lento 32 porciento
Moviles in situ 17 porciento
In moviles 41 porciento
Formas normales 10 porciento
Anormales 90 porciento
Defectos de cabeza 60 porciento
Defectos de cuello 2 porciento
Defectos de cola 16 porciento
Defectos combinados 2 porciento
Buenas, ¿Me podrían dar su opinión? Hace poco me realicé un seminograma por diagnóstico de varicocele bilateral grado 3 en el testículo izquierdo y grado 2 en el testículo derecho y los resultados fueron los siguientes:
VALORES MACROSCÓPICOS:
CC: 1.6
COLOR: Blanco
PH: 8.0
REACCIÓN: Alcalina
VISCOSIDAD: Aumentada
VALORES MICROSCÓPICOS:
Bacterias: Moderadas
ESPERMATOZOIDES POR (ml): 180.000.000
ESPERMATOZOIDES TOTAL: 288.000.000
FORMAS ANORMALES: 5%
FORMAS NORMALES: 95%
LEUCOCITOS: 0-2 X CAMPO
NO VIABLES: 6%
VIABLES: 94%
MOVILIDAD ESPERMÁTICA:
MOVIMIENTOS LENTOS: 90%
MOVIMIENTOS RÁPIDOS: 4%
MUERTOS: 6%
Hola JoseGarcia,
La mayoría de los parámetros seminales analizados están dentro de la normalidad teniendo en cuenta los valores de referencia establecidos por la Organización Mundial de la Salud (OMS). El único parámetros alterado sería la viscosidad, pero esto no genera problemas siempre y cuando los espermatozoides sean capaces de desplazarse correctamente como ocurre en tu caso.
Además, que las cantidad de bacterias encontradas en el análisis haya sido un número moderado, podría ser indicativo de infección.
Espero haberte ayudado.
Un saludo.
Hola, mi marido se hizo el examen dándole normozoospermia como resultado, pero hay valores que no comprendo cómo fueron tomados.
En cuanto a la movilidad: móviles progresivos rápidos tiene 0%, y lentos 50%, un 10% de móviles no progresivos y un total de inmóviles del 40%. El total de móviles progresivos, entre rápidos y lentos fue del 50%. Y en cuanto a la vitalidad, la eosina positiva fue del 15%. Si alguien puede guiarme un poco más por favor.
Hola noeliafr18,
En efecto, el espermigrama de tu marido es normal. El valor de referencia que pone la OMS como límite de los espermatozoides móviles progresivos es de 32% (sumando los rápido y los lentos), en el caso de tu marido es de 50%.
Además, el test de la eosina es una prueba donde los espermatozoides muertos quedan teñidos, mientras que los vives repelen la tinción. En el caso de tu marido sólo el 15% de los espermatozoides han absorbido la tinción porque estaban muertos, lo que significa que el 85% están vivos; la OMS considera una muestra normal cuando se encuentra 58% de espermatozoides vivos, el valor de tu pareja es muy superior.
Espero haberte ayudado
Un saludo
Hola, mi pareja se hizo un seminograma. El único valor que no está dentro de los límites de referencia es el de espermatozoides vivos… Le dio 48% cuando el valor normal dice que tiene que ser mayor a 58%… ¿Qué significa?
Hola karengery,
Efectivamente, según los límites de referencia de la Organización Mundial de la Salud (OMS), el hombre debe presentar al menos un 58% de espermatozoides vivos para considerarse normal. En caso contrario, esta alteración seminal se conoce como necrospermia y es una causa de infertilidad masculina.
Tienes toda la información aquí: Espermatozoides con necrospermia.
Espero haberte ayudado.
Un saludo
Hola, hace unos 5 años me realicé un espermograma y todo me salio bien. En este tiempo no he tenido ningún problema de salud ni golpes en mis testículos, ¿es posible que todo siga igual, osea bien?
Hola diego,
Después de 5 años es muy difícil saber si todo sigue igual a no ser que te realices otro espermiograma. Hay muchos factores del día a día que pueden afectar a los parámetros seminales. Si estás buscando tener un bebé ahora y no lo consigues, te recomiendo que te hagas otro espermiograma.
Espero haberte ayudado.
Un saludo.