El método ROPA (recepción de óvulos u ovocitos de la pareja) es un tratamiento de reproducción asistida exclusivo para las parejas de mujeres, ya que permite que ambas participen de forma activa en el proceso de conseguir a su bebé.
Se trata de un tratamiento de fecundación in vitro (FIV) en el que una de las mujeres aporta los óvulos y la otra mujer llevará a cabo el embarazo. Por tanto, al igual que otras técnicas de reproducción asistida, el método ROPA solo permite que una de las dos mujeres aporte el material genético (ADN). Sin embargo, lo que diferencia al método ROPA es que será la otra mujer la encargada de gestar al bebé.
De esta manera, el método ROPA hace posible que las dos mujeres puedan sentirse involucradas en la búsqueda de su futuro hijo.
A continuación tienes un índice con los 11 puntos que vamos a tratar en este artículo.
- 1.
- 2.
- 2.1.
- 2.2.
- 2.3.
- 2.4.
- 2.5.
- 3.
- 4.
- 4.1.
- 4.2.
- 5.
- 6.
- 7.
- 7.1.
- 7.2.
- 7.3.
- 7.4.
- 7.5.
- 7.6.
- 8.
- 9.
- 10.
- 11.
¿Qué es el método ROPA?
Como hemos comentado anteriormente, el método ROPA no es más que una fecundación in vitro (FIV) que se lleva a cabo con dos mujeres.
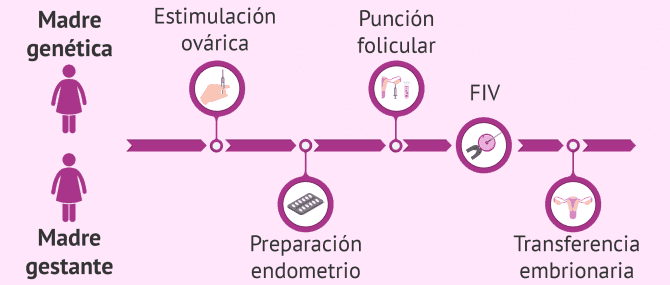
Para realizar el método ROPA, ambas mujeres deberán seguir unos pasos diferentes, los cuales se detallan a continuación.
Método ROPA paso a paso
El procedimiento del método ROPA es igual al de la donación de óvulos, con la diferencia de que la donante de los óvulos no es anónima, ya que será una de las dos mujeres de la pareja. Por tanto, una de las madres aportará los genes (ADN) a su futuro hijo y la otra lo gestará.
De este modo, una de las dos mujeres (la "donante" de óvulos) tendrá que pasar por la estimulación ovárica controlada (EOC) y por la punción folicular. Por su parte, la otra mujer (la que va a quedarse embarazada) deberá preparar su endometrio para favorecer la implantación y, posteriormente, someterse a la transferencia embrionaria.
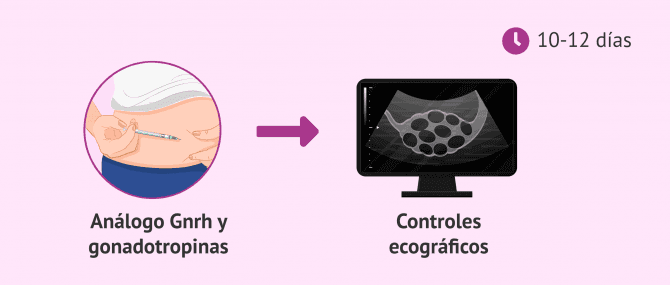
Estimulación ovárica
La mujer que aporta los óvulos, o madre genética, recibirá un tratamiento hormonal para estimular la maduración de más de un folículo ovárico. Esta medicación suele consistir en una combinación de análogos de la hormona GnRH y gonadotropinas, lo que permitirá la obtención de varios óvulos maduros. De esta manera, el objetivo de la estimulación ovárica es aumentar la probabilidad de éxito del tratamiento reproductivo.
Es fundamental seguir las pautas e indicaciones médicas, así como respetar los horarios en la administración de los medicamentos hormonales para que la estimulación ovárica sea efectiva.
La administración de estos fármacos hormonales, normalmente, es por vía subcutánea. Además, es habitual que sea la propia paciente quien se ponga las inyecciones, tras una explicación detallada por parte del especialista.
A lo largo del periodo de estimulación ovárica (10-12 días), la mujer debe acudir a consulta de manera frecuente. Esto se debe a la necesidad de realizar analíticas sanguíneas y ecografías que permitan al especialista controlar el crecimiento folicular y programar el mejor momento para la obtención de los óvulos.
Si deseas saber más sobre este procedimiento, te recomiendo que leas el siguiente artículo: ¿Qué es la estimulación ovárica? - Proceso, medicamentos y síntomas
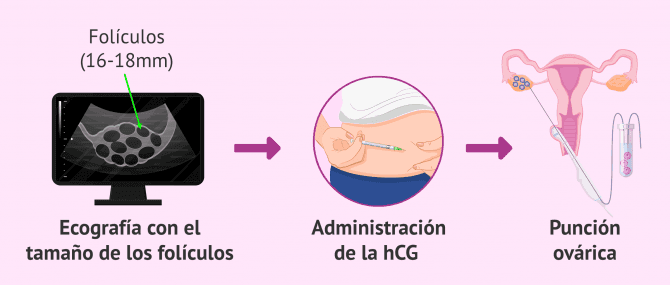
Punción folicular
Una vez que los folículos ováricos han alcanzado el tamaño adecuado (16-18 mm aproximadamente), la paciente deberá administrarse otro fármaco hormonal para favorecer la maduración final de los óvulos y desencadenar la ovulación.
Sin embargo, para poder realizar el método ROPA, los óvulos deben ser extraídos del ovario antes de que se produzca la ovulación. Esto se realiza mediante una intervención quirúrgica sencilla llamada punción ovárica o folicular.
El procedimiento de la punción ovárica dura unos 20-30 minutos y se realiza bajo anestesia suave. El proceso consiste en la aspiración del líquido folicular donde se encuentran los óvulos. Para ello, se emplea una aguja que se introduce por vía vaginal y guiada por ecografía.
Puedes leer más información sobre esta intervención en el siguiente enlace: ¿En qué consiste la punción folicular de un proceso de FIV?
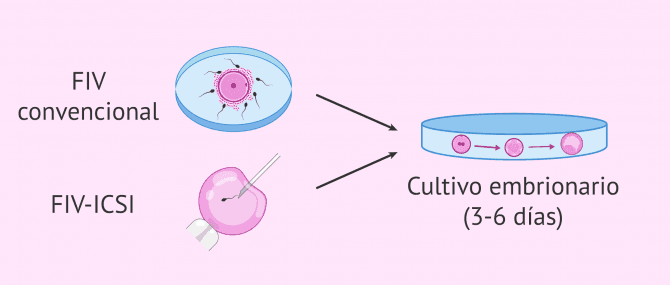
Fecundación y cultivo de embriones
En el método ROPA, los óvulos maduros obtenidos tras la punción folicular son fecundados con los espermatozoides de un donante anónimo.
La selección del donante de semen la realiza el propio centro donde se lleva a cabo el tratamiento.
La fecundación puede realizarse mediante una FIV convencional o por la técnica ICSI (inyección intracitoplasmática de espermatozoides). La elección de un método u otro para la fecundación dependerá de las características de cada paciente, de la edad, la calidad de los óvulos, etc.
Posteriormente, se seleccionarán aquellos óvulos fecundados correctamente y se dejarán en cultivo dentro de un incubador entre 3 y 6 días. A lo largo de este tiempo, se va comprobando en el laboratorio si los embriones se desarrollan de forma adecuada.
Preparación endometrial y transferencia embrionaria
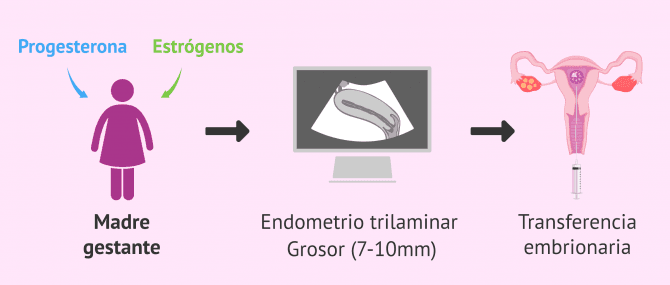
La mujer que se va a encargar de llevar a término el embarazo, la madre gestante, recibirá un tratamiento hormonal distinto al de su pareja. En este caso, la madre gestante tomará estrógenos y progesterona vía vaginal, oral o en parches. Este tratamiento favorece el crecimiento del endometrio y permite que este adquiera el aspecto y grosor adecuados para la implantación embrionaria.
En concreto, la transferencia embrionaria se programará cuando el endometrio de la mujer gestante tenga un grosor de 7-10 mm y un aspecto trilaminar.
Estas características endometriales no garantizan al 100% que el embrión vaya a implantar, ya que intervienen otros factores como la calidad embrionaria.
La transferencia embrionaria consiste en depositar en la cavidad uterina el embrión (o embriones) de mayor calidad. Este es un proceso indoloro y rápido que no requiere anestesia ni cuidados especiales.
Finalmente, aclarar que la tendencia actual es transferir un único embrión, aunque en ciertos casos se transfieren dos. La transferencia de tres embriones, el máximo legal en España, no suele realizarse debido a los riesgos que puede suponer un embarazo múltiple. Es por esto que, los embriones viables que no se transfieran inicialmente, serán criopreservados para un nuevo intento (si ha fracasado el primero) o por si la pareja busca más descendencia.
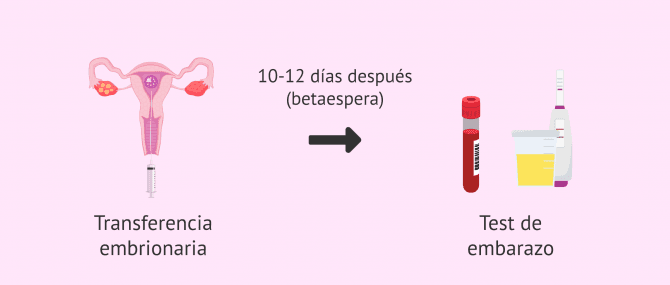
Prueba de embarazo
Cuando hayan transcurrido alrededor de 10-12 días desde la transferencia embrionaria, la mujer gestante se realizará el análisis de beta-hCG para confirmar si está embarazada. Este periodo es conocido como betaespera y es emocionalmente difícil. Sin embargo, los especialistas aconsejan continuar con la rutina diaria (sin realizar grandes esfuerzos físicos) e intentar no pensar en el resultado de la prueba de embarazo.
Cabe destacar que no es conveniente realizar el test de embarazo antes de la fecha indicada, ya que podría obtenerse un resultado erróneo y poco fiable.
Cómo organizarse para un método ROPA
En este vídeo, Silvia Azaña, embrióloga en Reproducción Asistida ORG, nos da las claves para una buena planificación del método ROPA.
Como dice Silvia:
Si vais a realizar un método ROPA, es posible que tengáis algunas dudas sobre cómo os vais a organizar con las visitas a la clínica. Así que, para una mejor planificación, os voy a contar, de modo general, los tiempos para un método ROPA.
Requisitos para cada madre en el método ROPA
El método ROPA es un proceso de FIV diseñado exclusivamente para parejas de mujeres lesbianas. No obstante, la decisión de qué papel asumirá cada una de las mujeres, es decir, quién será la madre genética y quién la madre gestante, es cosa de la pareja. Pese a ello, es muy importante que se atienda al consejo médico para tomar la decisión.
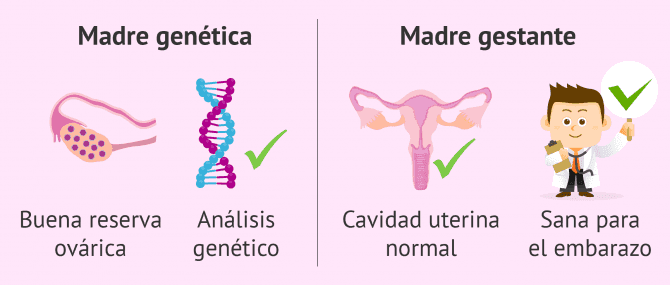
Madre genética
Normalmente, se recomienda que la mujer que vaya a aportar los óvulos sea la más joven, ya que la calidad de los óvulos disminuye con la edad (especialmente a partir de los 35 años). Además, es fundamental que esta mujer tenga una buena reserva ovárica.
Por otro lado, es recomendable que la mujer donante de los óvulos se realice análisis genéticos como el cariotipo.
Teniendo en cuenta estos requisitos, será posible conseguir un número mayor de embriones y de mejor calidad. De esta manera, se incrementará la probabilidad de embarazo en la madre gestante.
Madre gestante
Por su parte, la mujer que vaya a gestar en el método ROPA deberá tener una cavidad uterina normal, sin malformaciones que puedan afectar a la gestación y desarrollo embrionario.
También se recomienda que la madre gestante no tenga ninguna enfermedad que pueda impedir llevar el embarazo a término, como trombofilias o enfermedades autoinmunes. De ser así, las probabilidades de éxito del tratamiento se verían comprometidas.
Características legales
Fernando Abellán-García Sánchez, director de Derecho Sanitario Asesores, nos cuenta en este vídeo qué requisitos legales se deben cumplir para hacer un método ROPA y si ha habido alguna variación con la Ley 4/2023, de 28 de febrero, más conocida como ley trans.
Tal y como explica Fernando:
Los requisitos, vamos a ver, fundamentalmente, es que pongan de manifiesto, y así lo perciba también el equipo clínico del centro, que tienen un proyecto reproductivo común.
Por otra parte, cabe destacar que esta es la situación legal del método ROPA en España. Por tanto, antes de plantearse iniciar este tratamiento en otro país, recomendamos consultar la legalidad de dicho proceso.
¿Cuál es el precio del método ROPA?
El método ROPA tiene un coste aproximado de entre 3.500 y 6.000 €. En función de la clínica de reproducción asistida donde se realice, esta cantidad podrá variar.
Además, la medicación hormonal para la estimulación ovárica y para la preparación endometrial no suele estar incluida en el precio inicial del tratamiento.
Si al comparar presupuestos lo haces solo mirando el precio final, es muy probable que no estés teniendo en cuenta aquello en el que las clínicas son menos claras.
Hemos creado esta guía de fertilidad para que entender los presupuestos sea muy sencillo y puedas compararlos sin sorpresas, ni abusos.
Por ello, es muy importante solicitar un presupuesto personalizado en la primera consulta, donde estén detallados los servicios incluidos y no incluidos, para conocer el precio final del tratamiento reproductivo.
Preguntas de los usuarios
¿Los embriones sobrantes de un método ROPA se puede transferir a la mujer que aportó los óvulos?
Por supuesto. Los embriones pertenecen tanto a una mujer como a otra. No hay ninguna razón para que, si así lo desean, los embriones sean transferidos a cualquier mujer miembro de la pareja.
En los tratamientos en los que se opta por el método ROPA, ¿el donante de semen se elige en función de las características físicas de la madre genética o de la gestante?
En la petición del semen se recogen las características de ambas mujeres. Normalmente, el semen se escoge en función de la mujer que va a gestar el embarazo porque la otra miembro de la pareja ya aporta su material genético en el ovocito que da a su pareja.
En el método ROPA, ¿a quién se parece el donante de semen?
Normalmente, se intenta que el donante de semen se parezca a la receptora. El método ROPA son dos mujeres donde una dona los óvulos y la otra alberga el embarazo. Entonces la que dona los óvulos, aporta su carga genética. Entonces el donante de semen siempre se intenta que se parezca a la receptora que no ha aportado material genético al embrión. Así tendríamos un recién nacido que tuviera parecido fenotípico a ambas progenitoras.
Leer más
¿Se realiza el método ROPA en la Seguridad Social?
En principio, el método ROPA no está cubierto por la Seguridad Social. Las opciones que ofrece la Seguridad Social para las mujeres lesbianas son la FIV o la inseminación artificial con semen de donante.
En cualquier caso, la normativa que regula la aplicación de estos procesos en el sistema público de salud no es general, sino que cada comunidad autónoma tiene su regulación propia. No todas las comunidades permiten el acceso a estos tratamientos a parejas lesbianas, ni las que lo permiten lo hacen con las mismas condiciones. Por tanto, es posible que en los próximos años el método ROPA sea aplicado en la Seguridad Social de algunas comunidades en los casos en que pueda haber alguna indicación médica.
¿Por qué elegir el método ROPA en lugar de la inseminación artificial de donante (IAD) o la FIV con esperma donado?
En cualquiera de las tres técnicas (FIV, inseminación artificial y ROPA) es solo una de las mujeres la que aportará la dotación genética. Además, en todas ellas, se requiere la donación de esperma. Sin embargo, en el método ROPA, la mujer que no cede los óvulos tiene un papel mucho más activo en comparación con los otros métodos.
Aunque en FIV e IAD las dos mujeres son consideradas las madres legales del nacido, pues ambas firman el consentimiento de la técnica, sólo una de ellas interviene en el proceso médico. Con el método ROPA, ambas son igualmente necesarias y se sienten igualmente partícipes de la concepción de su hijo.
Por esta razón, son cada vez más las parejas de mujeres que escogen el método ROPA como opción para ser madres.
¿Qué diferencia existe entre el método ROPA y la IAD?
La diferencia fundamental entre estas dos técnicas de reproducción asistida se encuentra en la participación del embarazo. En el caso del método ROPA, participan las dos mujeres en el proceso. Una mujer de la pareja aporta los óvulos que serán fecundados con el semen de donante; mientras que la otra mujer será la encargada de llevar a término el embarazo.
En cambio, en la inseminación artificial con semen de donante (IAD) solo participa una mujer, a la que se le administra medicación hormonal para estimular el ovario y producir 1-2 folículos.
Lecturas recomendadas
Las parejas de lesbianas también pueden recurrir a otras técnicas de reproducción asistida para ser madres. En este artículo te lo explicamos: Reproducción asistida en mujeres homosexuales: ser madres lesbianas
Por otra parte, si deseas saber más sobre el tratamiento de inseminación artificial con semen de donante (IAD), te recomendamos la lectura del siguiente artículo: Inseminación artificial de donante (IAD): ¿Qué es y cuánto cuesta?
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Ballesteros A, Castilla JA, Nadal J, Ruiz, M. Manifiesto de la SEF sobre la donación de gametos en España. Publicado a través de la Sociedad Española de Fertilidad (SEF).
Comisión Nacional de Reproducción Humana Asistida (CNRHA) (2015). Aspectos legales y éticos de la donación. En: Registro Nacional de Donantes de Gametos y Preembriones. Ministerio de Sanidad, Consumo y Bienestar Social de España.
Grupo de trabajo conjunto de la Sociedad Española de Fertilidad (SEF) y la Asociación para el Estudio de la Biología de la Reproducción (ASEBIR). Recomendaciones para la aplicación del RD 1301/2006- Diciembre 2012.
Ley 14/2006, de 26 de mayo, sobre técnicas de reproducción humana asistida. Jefatura del Estado «BOE» núm. 126, de 27 de mayo de 2006 Referencia: BOE-A-2006-9292
Marina S, Marina D, Marina F, Fosas N, Galiana N, Jové I. Sharing motherhood: biological lesbian co-mothers, a new IVF indication. Human Reprod. 2010; 25(4): 938-41.
Pennings G. Having a child together in lesbian families: combining gestation and genetics. J Med Ethics. 2016; 42(4): 253-5.
Saus-Ortega C. La maternidad biológica compartida en parejas lesbianas. La técnica de fertilización «in vitro» con el método de recepción de ovocitos de la pareja (ROPA): revisión de la literatura. Matronas Prof. 2018; 19(2): 64-70.
Sociedad Española de Fertilidad (SEF) (2011). Manual de Andrología. Coordinador: Mario Brassesco. EdikaMed, S.L. ISBN: 978-84-7877.
Vitule C, Couto MT, Machin R. Same-sex couples and parenthood: a look at the use of reproductive technologies. Interface-Comunicação, Saúde, Educação. 2015; 19(55): 1.169-80.
Yeshua A, Lee JA, Witkin G, Copperman AB. Female couples undergoing IVF with partner eggs (co-IVF): pathways to parenthood. LGBT Health. 2015; 2(2): 135-9.
Zeiler K, Malmquist A. Lesbian shared biological motherhood: the ethics of IVF with reception of oocytes from partner. Medicine, Health Care and Philosophy. 2014; 17(3): 347-55.
Preguntas de los usuarios: '¿Los embriones sobrantes de un método ROPA se puede transferir a la mujer que aportó los óvulos?', 'En los tratamientos en los que se opta por el método ROPA, ¿el donante de semen se elige en función de las características físicas de la madre genética o de la gestante?', 'En el método ROPA, ¿a quién se parece el donante de semen?', '¿Se realiza el método ROPA en la Seguridad Social?', '¿Cuáles son los tiempos en un método ROPA?', '¿Por qué elegir el método ROPA en lugar de la inseminación artificial de donante (IAD) o la FIV con esperma donado?' y '¿Qué diferencia existe entre el método ROPA y la IAD?'.
Autores y colaboradores







¿Cuánto puede costar la medicación hormonal para la estimulación ovárica del método ROPA?
Buenos días Sor87ne,
El precio del tratamiento hormonal que se emplea para la estimulación ovárica en el método ROPA es el mismo que para un tratamiento de fecundación in vitro (FIV) y puede ascender a 600-1.100€.
Además, este precio no suele estar incluido en el presupuesto inicial del método ROPA, por lo que te aconsejo que pidas un presupuesto detallado que te permita tener claro qué está incluido y qué no.
Espero haberte ayudado.
Un saludo.
Si el bebé solo va a tener los genes de una de las dos, no entiendo qué ventaja tengo haciéndome el método ROPA con mi pareja…
Buenas tardes Gongo,
En el caso del método ROPA, la ventaja que ofrece frente a una inseminación artificial (IA) o una fecundación in vitro (FIV) con semen de donante es que ambas mujeres podéis participar en el proceso reproductivo para tener a vuestro hijo. Es cierto que solo una de vosotras aportará los genes, pero la otra mujer será la encargada de gestarlo y llevarlo en su vientre durante 9 meses.
Espero haberte ayudado.
Un saludo.
Hola chicas, vamos a hacer un ROPA pero hemos pensado en utilizar óvulos de las dos… así será hijo/a de ambas jeje. ¿Es posible o no? Saludos y ánimo.
Hola Ñoraiña,
Siento decirte que no es posible. La Ley sobre Técnicas de Reproducción Humana Asistida (Ley 14/2006) no contempla la posibilidad de utilizar gametos, es decir, óvulos y espermatozoides, de tres personas diferentes. Por esta razón, sólo una de vosotras dos podrá aportar los óvulos.
Espero haberte ayudado.
Un saludo.
Hola, mi novia y yo queremos ser mamis pero nos gustaría participar las dos en el proceso y por eso hemos descartado la inseminación artificial. ¿Cuál es el precio del método ROPA? Por cierto, estamos casadas.
Hola kimber,
Uno de los requisitos fundamentales para poder realizar un método ROPA es el matrimonio para algunas clínicas de fertilidad, por lo que vosotras no tendréis problemas al estar casadas. No es suficiente ser pareja de hecho.
El precio de un método ROPA es de 3.500-6.000 euros aproximadamente, aunque este presupuesto puede variar según la clínica de reproducción asistida donde se realice y los servicios que incluya.
Espero haberte ayudado.
Un saludo.
Hola, entre los comentarios acerca de realizar un embarazo por el método ROPA, pero con un óvulo de la pareja y otro propio aun siendo con distinto espera o el mismo, no lo permite la Ley, pero sí una inseminación y el método ROPA, ¿hablaríamos en un solo tratamiento o de realizar un embarazo por un método y tras dar a luz el primero luego realizar el otro metodo?
En el método ROPA, la adrenalina gestante, además de desempeñar se papel y dar a luz, da algo al bebé, ya que siempre se habla que genéticamente sería de quien cede los óvulos y el donante anónimo del esperma.
Hola Adriana,
No entiendo muy bien cuál es tu pregunta. No obstante, te informo que no es posible hacer una inseminación artificial (IA) y el método ROPA a la vez en la misma mujer. En ese caso, tendríais que pasar por dos embarazos.
En el método ROPA, la carga genética del futuro bebé es de la mujer que aporta los óvulos. La otra mujer es la que pasa por todo el proceso del embarazo y dá a luz. De esta manera, ambas mujeres sienten que han participado en el proceso.
Espero haber resuelto tus dudas.
Un saludo
Hola, quisiera saber si es posible hacer una fecundación in vitro con los óvulos de mi esposa y míos más el esperma.
Y la segunda pregunta es si el adn sería de las dos en hacerse dicha inseminación o los rasgos de alguna y el adn de la otra.
Hola Stefani,
No es posible transferir dos embriones de distintos óvulos en un mismo proceso de fecundación in vitro (FIV). Esto se considera una infracción muy grave según la Ley 14/2006 sobre técnicas de reproducción humana asistida.
Si queréis tener dos hijos, uno de cada uno, lo ideal es que recurráis a una inseminación artificial de donante (IAD) cada una. Por el contrario, también podríais hacer dos procesos del método ROPA e invertir los papeles.
Te recomiendo leer el siguiente post para más información: Reproducción asistida en mujeres homosexuales.
Espero haberte ayudado.
Un saludo
Hola, ¿para llevar a cabo el método ropa es conveniente estar casada antes de comenzar con el proceso? Gracias
Hola Desireee MH,
Efectivamente, para hacer el método ROPA en una pareja de mujeres, la Ley 14/2006 de técnicas de reproducción asistida concluye que ambas deben estar casadas.
Puedes obtener más información en el siguiente enlace: Ley 14/2006.
Espero haberte ayudado.
Un saludo
Hola buenas, con mi mujer estamos viendo la posibilidad de utilizar este método, pero quisieramos saber de algún experto si en la actualidad es viable (y si la ley lo permite) realizar esta inseminación pero con dos embriones, uno mío y otro de mi esposa, pero fecundados por el esperma del mismo donante (ella sería quien los geste). Nuestra duda resalta ya que tenemos entendido que cuando se hacen estas fecundaciones asistidas, normalmente insertan 2 hasta 3 embriones (por eso la alta probabilidad de que haya un embarazo múltiple con esta técnica) y pues queremos saber si eso ya es viable.
De antemano gracias
Hola Gaby,
Actualmente, no es posible hacer lo que comentas en España debido a que, según la Ley 14/2006, el donante de semen se escoge en función de las características de la mujer que aporta los óvulos. Por tanto, no es posible que las dos mujeres tengan el mismo donante de esperma.
Espero haber resuelto tu duda.
Un saludo
Escribo aquí porque es el comentario que más se parece a lo que queremos preguntar nosotros. Mi chico (trans) y yo estamos pensando en hacer método ROPA pero nos gustaría hacer un embarazo doble, un óvulo suyo y un óvulo mio con esperma de donante (no importa que el esperma sea de dos donantes distintos), ¿esto sería posible? ¿Y el precio aproximado de esto si se puede preguntar aquí? ¡Gracias!
Hola Yessica,
Por lo que comentas, entiendo que quieres quedarte embarazada con un óvulo tuyo y otro de tu pareja. Es decir, un mismo embarazo con dos óvulos distintos.
Siento decirte que la ley 14/2006 sobre técnicas de reproducción asistida no permite este supuesto tal y como dice en su artículo 26 de infracciones muy graves. Te lo cito textualmente: «La transferencia a la mujer receptora en un mismo acto de preembriones originados con ovocitos de distintas mujeres se considera una infracción muy grave».
Por tanto, si queréis tener dos hijos por parte de cada uno (uno tuyo y otro de tu pareja), tendréis que hacerlo en dos embarazos distintos. Es decir, un embarazo por inseminación artificial de donante y otro por método ROPA.
En cualquier caso, te recomiendo que entres en esta herramienta: Informe de fertilidad. De este modo, podremos recomendarte las clínicas que mejor se adapten a ti. Además, también te daremos algunos consejos para cuando llegue la hora de visitar las clínicas.
Espero haber resuelto tu duda.
Un saludo
Buenas noches… Mi pareja y yo quisiéramos ser madres, yo tengo 34 años y mi pareja 52. Ella fue madre hace 30 años. Realmente, ella no parece de esa edad, es demasiado vital y enérgica. ¿Sería posible pensar en el método ROPA? ¿Qué pruebas tendrían que realizarse para ver si es viable o no?
Hola Elizabeth vargas,
Las clínicas de reproducción asistida no aceptan mujeres mayores de 50 años para hacer tratamientos de fertilidad. El motivo es que los óvulos son de muy mala calidad y, además, son muchos los riesgos de un embarazo en mujeres de edad avanzada.
Si queréis ser madres, lo ideal sería que te hicieras una inseminación artificial con semen de donante, pues con tu edad aún se obtienen buenas tasas de éxito con este método.
Puedes leer más sobre este tema en el siguiente enlace: La inseminación artificial de donante.
Espero haberte ayudado.
Un saludo
Para hacer el ROPA, ¿se puede hacer siendo pareja de hecho?
Porque yo entiendo la explicación de que si no demostráis ser pareja sería donación no anónima, pero lo que no entiendo es la exigencia de la ley a poner un matrimonio cuando ya existe una pareja de hecho.
Con eso ya demuestro que es mi pareja legal. Si se supone que con ese documento tienes los mismo derechos legales que el matrimonio (a excepción de un par si no me equivoco, (la renta conjunta y la pensión de viudedad), pues entonces al final lo que se hace es discriminar a la gente que ha querido ser pareja de hecho pero no matrimonio y además entiendo que sigue restando derechos ser pareja de hecho. Luego dicen que es lo mismo…..
¿Podría contestarme el profesional de la página por favor?
Hola Ana,
Te cito lo que dice la Ley 14/2006 literalmente en su artículo 11: «Uno de los destinos posibles que podrá darse a los embriones u ovocitos crioconservados es su utilización por la propia mujer o su cónyuge.»
En este sentido, se entiende que la pareja debe estar casada para poder hacer la donación.
Espero haber resuelto tu duda.
Un saludo
Buenas. Se me olvidó comentar que somos de Cataluña. La explicación que dáis en el foro sirve para el resto de España supongo. Pero en Cataluña las cosas son diferentes por suerte. Gracias a las leyes relativamente nuevas que legislan los derechos sociales y LGTBI de la comunidad autónoma, aquí no nos piden ser matrimonio. Nos hemos informado en las clínicas que nos interesan y siendo pareja de hecho se puede hacer el ROPA. Espero que sirva de ayuda a parejas que estén en la misma duda.
Hola mi pareja y yo queremos tener un hijo …pero vivimos en New York quería saber cómo hacemos para comunicarnos con Ustedes
Hola Alejandra,
Te recomiendo que leas el siguiente post, donde encontrarás al final nuestros datos por si te interesa hacer un tratamiento en España: Pacientes internacionales.
Espero haberte ayudado.
Un saludo
¡Hola! Mi chica y yo nos estamos planteando el método ROPA. ¿Hay alguna edad máxima para hacerlo? De cara a la ley, ¿el bebé sería de las dos, o de la que lo gesta? Si nos separáramos, ¿alguna tendría ventaja sobre la otra?
La edad límite es la misma que para cualquier otro método de reproducción asistida; es decir, 50 años. En cuanto al bebé, las dos tendríais los mismos derechos sobre él, ya que es un hijo de las dos, al igual que un hijo concebido por una pareja heterosexual por reproducción asistida. Del mismo modo, en caso de separación se procedería a la determinación judicial de custodia en caso de desacuerdo al igual que en una pareja heterosexual. Gracias