La estimulación ovárica controlada (EOC) es el primer paso para poder hacer un tratamiento de reproducción asistida, ya sea una inseminación artificial (IA) o una fecundación in vitro (FIV).
Además, también es necesario estimular los ovarios cuando la mujer quiere vitrificar sus óvulos para preservar la fertilidad, así como a las mujeres que van a ser donantes de óvulos.
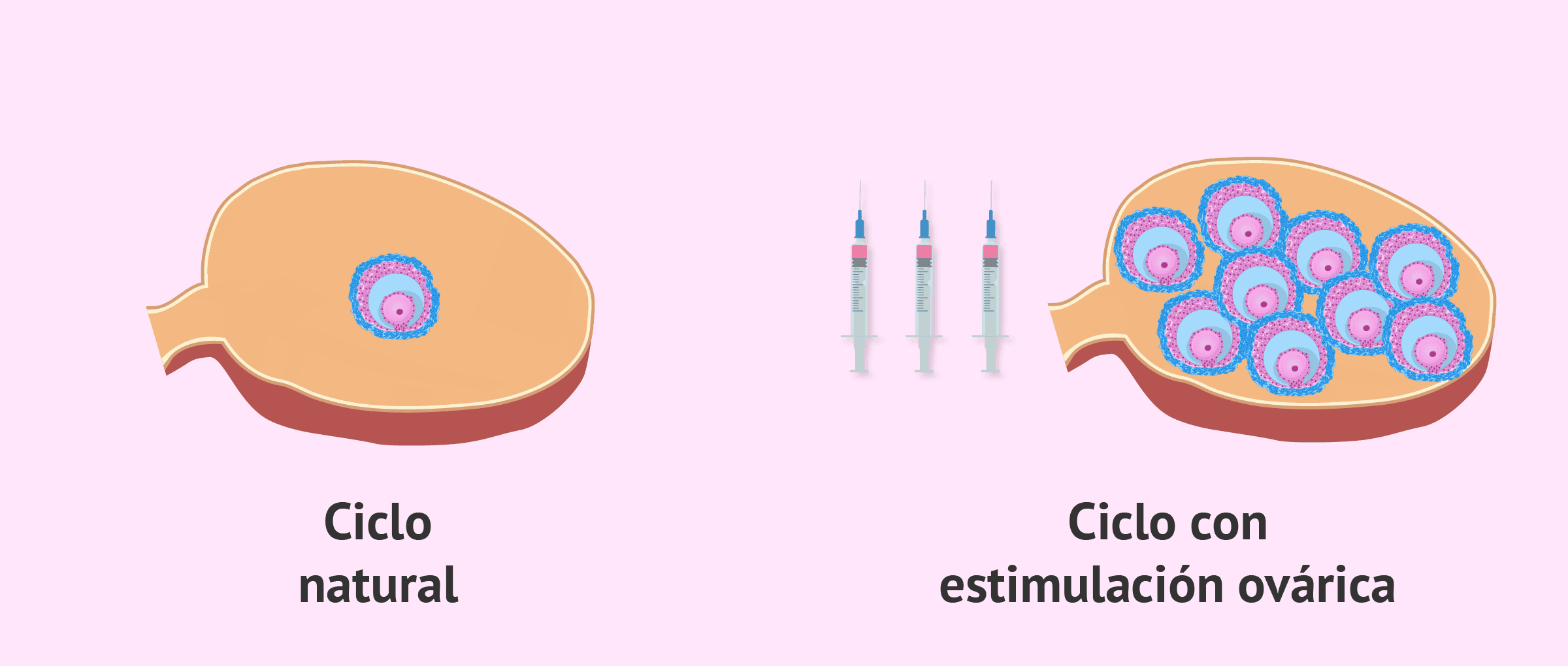
La finalidad de la estimulación ovárica es lograr la maduración de varios folículos a la vez en los ovarios. Con esto, se consigue aumentar el número de ovocitos para fecundar y, con ello, el número de embriones y la posibilidad de conseguir un embarazo.
A continuación tienes un índice con los 9 puntos que vamos a tratar en este artículo.
- 1.
- 2.
- 2.1.
- 2.2.
- 2.3.
- 3.
- 4.
- 5.
- 6.
- 6.1.
- 6.2.
- 6.3.
- 6.4.
- 6.5.
- 6.6.
- 6.7.
- 6.8.
- 6.9.
- 6.10.
- 6.11.
- 7.
- 8.
- 9.
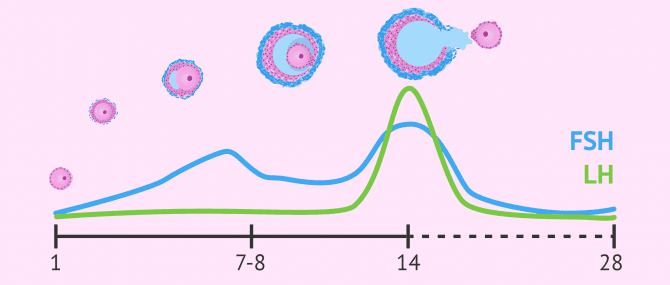
¿Cómo funciona el ovario?
Los folículos son unas pequeñas estructuras ováricas que contienen un óvulo en su interior. Con cada ciclo menstrual, tiene lugar un reclutamiento folicular dependiente de los niveles hormonales de gonadotropinas, sobre todo, de FSH.
La hormona FSH es la encargada de estimular el desarrollo folicular. A los 7-8 días de crecimiento de los folículos, el nivel de la FSH disminuye y solamente uno de ellos es capaz de sobrevivir y continuar su maduración.
Como resultado, en cada ciclo ovárico solamente uno de los folículos es capaz de desarrollarse completamente hasta convertirse en un folículo preovulatorio. El resto de folículos que iniciaron su desarrollo degeneran y, por tanto, se pierden los óvulos que había en su interior.
En la mitad del ciclo menstrual, sobre el día 14, se produce un aumento de la hormona LH, conocido como pico de LH, que provoca la ovulación. De este modo, el folículo ovárico periovulatorio se rompe y el óvulo es expulsado a la trompa de Falopio, donde es susceptible de ser fecundado.
Si quieres profundizar más sobre la función de las hormonas en el ciclo menstrual de la mujer, puedes seguir leyendo aquí: El ciclo menstrual: ¿qué ocurre en cada una de sus fases?
Estimulación ovárica paso a paso
En los tratamientos de reproducción asistida, lo que se pretende es imitar lo que ocurre en el ciclo menstrual natural, pero a mayor escala. Por este motivo se realiza la estimulación ovárica controlada, con el objetivo de que maduren varios folículos ováricos a la vez. Además, la estimulación ovárica es bilateral: los folículos crecen en ambos ovarios.
En concreto, la estimulación ovárica controlada para la FIV consiste en tres fases que se caracterizan por la administración de fármacos diferentes:
- Supresión hipofisaria
- se administran fármacos análogos de la GnRH con la finalidad de hacer un bloqueo del flujo hormonal interno entre la hipófisis y los ovarios. De esta manera, no hay producción endógena de gonadotropinas (FSH y LH) y los ovarios se mantienen en reposo.
- Desarrollo folicular múltiple
- una vez bloqueada la hipófisis, es necesario administrar gonadotropinas exógenas para conseguir un desarrollo folicular controlado. Lo que se pretende es sincronizar toda la cohorte de folículos y que crezcan todos a la vez, hasta conseguir un tamaño adecuado.
- Maduración folicular final
- esta fase consiste en una inyección final de un fármaco que contiene la hormona hCG para que los óvulos que hay en el interior de los folículos completen su maduración.
Es muy importante programar la punción folicular para la extracción de los ovocitos unas 32-34 horas después de la inyección de hCG. Si pasa más tiempo, se produciría la ovulación y los óvulos maduros serían expulsados de los ovarios a las trompas de Falopio.
¿Cuántos días dura?
La duración de la estimulación ovárica depende de muchos factores, sobre todo, de cómo es la respuesta de la mujer a la medicación hormonal y de si los folículos van creciendo correctamente.
De modo general, existen dos tipos de protocolo de estimulación:
- Protocolo corto
- se utilizan antagonistas de la GnRH para la supresión hipofisaria, los cuales tienen un efecto inmediato tras su administración. Por tanto, el número de inyecciones necesarias es menor.
- Protocolo largo
- se utilizan agonistas de la GnRH, los cuales deben empezar a administrarse en el ciclo menstrual previo de la mujer (alrededor del día 21 del ciclo), ya que tardan más en conseguir el bloqueo completo de la hipófisis.
La fase de desarrollo folicular múltiple dura, aproximadamente, unos 10 días. No obstante, la duración total del ciclo va a depender del tipo de protocolo que indique el ginecólogo.
Tipos de fármacos
Para que quede más claro los tipos de medicamentos empleados durante la estimulación ovárica vamos a resumirlos a continuación, así como a nombrar algunas de las marcas comerciales más utilizadas:
- Agonistas de la GnRH
- son utilizados para frenar la hipófisis en los protocolos largos de EOC. Algunos ejemplos son Decapeptyl, Procrin y Synarel.
- Antagonistas de la GnRH
- se emplean para frenar la hipófisis en los protocolos cortos de EOC. Los fármacos más utilizados son Cetrotide y Orgalutran.
- Gonadotropinas
- estos medicamentos contienen hormona FSH y/o LH como principios activos. Entre ellos, podemos encontrar Gonal-f, Puregon, Menopur, Pergoveris, Ovaleap, Bemfola, Fostipur, Rekovelle y Elonva.
- Inductores de la ovulación
- son los fármacos que sirven para realizar la maduración folicular final e inducir la ovulación. El más famoso en la FIV es Ovitrelle, que contiene la hormona hCG.
Puedes encontrar información más detallada sobre este tema en el siguiente artículo: ¿Qué medicamentos se utilizan para la estimulación ovárica en IA y FIV?
Control médico
La medicación hormonal para estimular los ovarios, es decir, las gonadotropinas, se debe empezar a administrar los primeros días de menstruación (entre el día 1-3 del ciclo). Previamente, se realiza una ecografía transvaginal a la mujer para comprobar que los ovarios están en reposo y, si es así, se puede comenzar con la estimulación.
La medicación suele administrarse mediante inyecciones subcutáneas diarias en la zona del abdomen. Tras varios días con la aplicación de estos fármacos, la paciente debe acudir a la clínica para comprobar cómo se van desarrollando los folículos. Además, este control debe repetirse cada dos días aproximadamente.
Durante estos controles, se cuentan por ecografía los folículos que van creciendo y cuál es su tamaño. Si fuera necesario, el ginecólogo ajustaría la dosis de medicación con el fin de obtener una respuesta ovárica óptima.
El tamaño adecuado que deben alcanzar los folículos es de 18 mm aproximadamente. Además, también es necesario controlar el nivel de estradiol mediante analíticas sanguíneas, que suele ser de 200-300 pg/ml por cada folículo maduro.
En este momento, si se trata de una FIV, se programa la punción folicular para la recuperación de los óvulos maduros y se indica a la mujer el momento exacto en el que tendrá que aplicarse la inyección de hCG.
En el caso de la IA, se programa la ovulación y la inseminación intrauterina.
7 son los errores que la mayoría de mujeres cometen cuando van a hacer un tratamiento de reproducción asistida. En Fertilidad con Cabeza te contamos cuáles son estos 7 errores y cómo evitarlos. Además, te contamos el paso a paso de tu tratamiento, audios de Montse Villalobos con tips para evitar esos errores, clínicas recomendadas y precios. Todo esto GRATIS!
Respuesta del ovario a la medicación
Cada mujer puede responder de forma diferente a la medicación hormonal utilizada para la EOC, por lo que es habitual obtener resultados diferentes en distintas mujeres a las que se les ha aplicado el mismo protocolo de estimulación.
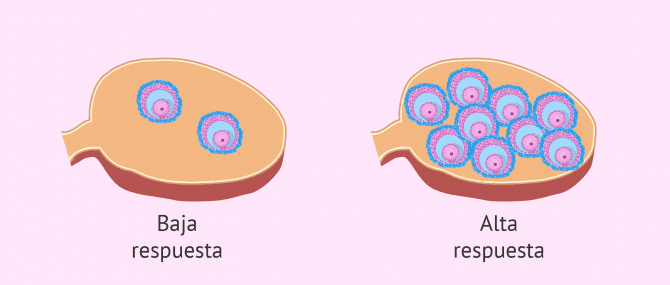
Por una parte, encontramos los casos de baja respuesta, en los que el número de folículos desarrollados es bajo y se recuperan pocos ovocitos en la punción ovárica (3 o menos).
Una baja respondedora también puede tener una estimulación fallida y que no se recupere ningún ovocito, bien porque los folículos estén vacíos, bien porque no alcancen el diámetro adecuado o porque no se consiga la maduración de ninguno.
Esto suele pasar, sobre todo, en mujeres mayores de 35 años que presentan una baja reserva ovárica. Sin embargo, también hay casos de mujeres jóvenes con baja respuesta por insuficiencia ovárica prematura u otros desórdenes.
Por otra parte, están los casos de alta respuesta en los que sucede justo lo contrario. Los ovarios tienen una respuesta excesiva y llegan a desarrollar un gran número de folículos.
Como consecuencia, la mujer corre el riesgo de sufrir el síndrome de hiperestimulación ovárica (SHO) tras la administración de hCG, en el que sus ovarios se encuentran aumentados de tamaño y siente mucho dolor abdominal.
En caso de sospecha de SHO, es necesario cancelar la transferencia embrionaria en fresco para evitar un mayor riesgo. El SHO desaparece con la menstruación, por lo que la solución consiste en vitrificar los embriones y transferirlos en un ciclo posterior, cuando haya desaparecido el SHO.
Síntomas y efectos secundarios
La medicación hormonal utilizada en la EOC produce unos síntomas muy característicos que suelen presentar casi todas las mujeres:
- Moratones en la zona de inyección.
- Hinchazón abdominal.
- Aumento temporal de peso.
- Pesadez en las piernas.
- Cambios de humor.
- Sensación de presión en los ovarios.
- Sequedad vaginal.
Se trata de síntomas y ligeras molestias muy similares a los que se suelen tener en el síndrome premenstrual, pero es importante que la mujer tenga claro que se deben a la medicación.
Por otra parte, la mujer puede pasar por el síndrome de hiperestimulación ovárica (SHO) como ya hemos comentado, el cual puede llegar a ser muy grave si no se toman las medidas necesarias.
Tienes mucha más información sobre esto en el siguiente post: Síndrome de hiperestimulación ovárica: ¿Qué es y cómo se cura?
Vídeo sobre la estimulación ovárica
En el siguiente vídeo, el Dr. Óscar Collado, de HM Fertility Center Montepríncipe, nos habla en detalle sobre la estimulación ovárica.
Tal y como dice en el vídeo:
Los ovarios, generalmente, los empezamos estimulando con la regla. Esa regla, dependiendo también de la técnica que empleemos, puede ser o en ciclo natural (es decir, esperar a que baje la regla y empezar a estimular los ovarios) o con un ciclo médico previo.
Preguntas de los usuarios
¿Cuántos pinchazos requiere, aproximadamente, la estimulación ovárica?
Dependerá del protocolo de estimulación ovárica a seguir y según las características de cada paciente. De manera general, en un protocolo largo de estimulación ovárica habrá que administrase unas 27-29 inyecciones.
En cambio, si se lleva a cabo un protocolo corto de estimulación ovárica, el número de inyecciones será de 20-22 aproximadamente.
Leer más
¿Cuántos controles se realizan durante la estimulación ovárica?
La doctora Marina González, directora médica en Ginemed Bilbao, nos responde en el siguiente vídeo:
El número de controles a realizar es variable, aunque lo más habitual es realizar entre dos y tres controles a lo largo de la estimulación. El primer control lo solemos realizar después de 4-5 días de medicación y a partir de ahí se programan los controles cada 48-72 horas hasta que llegamos a tener unos folículos de entre 18-20 mm, que sería el momento óptimo para hacer la descarga de ovulación y programar la punción.
¿Cómo es posible mejorar el proceso de estimulación y en qué líneas se está trabajando en este sentido?
La estimulación ovárica genera, además de alguna pequeña molestia como hinchazón o retención de líquidos pero no de forma exagerada, algo de angustia por dos motivos: primero por el hecho de tener que pincharse una inyección (o dos) todos los días, y segundo por el miedo a hacerlo bien (hay muchos errores en la administración de la medicación por parte del paciente de los que a veces el paciente no es consciente o que lo es pero no lo comunica al médico por “vergüenza”).
Los avances en este sentido van por la búsqueda de fármacos por vía oral pero, de momento, ha habido ya un gran avance en este sentido, y es la administración de una inyección cuyo efecto dura 7 días (Elonva) en vez de las 24h habituales; esto reduce el número de inyecciones y evita los errores mencionados.
¿Puedo ir al gimnasio y levantar pesas durante un tratamiento de reproducción asistida?
Por lo general, durante un tratamiento de reproducción asistida se puede hacer una vida normal a menos que el ginecólogo indique lo contrario. Normalmente se desaconseja realizar entrenamiento con pesas durante la fase final de la estimulación ovárica y después de una transferencia embrionaria.
En el caso de la estimulación ovárica, cuando los ovarios empiezan a aumentar de tamaño la paciente suele notarse más hinchada y puede tener molestia o dolor abdominal. Si tiene estas molestias es mejor que no realice ejercicio físico intenso. De todas formas, independientemente de las manifestaciones clínicas que pueda notar, si los ovarios han aumentado de tamaño, es recomendable evitar ejercicio físico (como el levantar pesas) por el riesgo de torsión ovárica (el ovario puede rotar sobre su propio eje y se bloquea el riego sanguíneo). Esta es una complicación grave que tiene que ser tratada en el quirófano para recuperar la vascularización ovárica.
Tras una transferencia embrionaria se recomienda también evitar esfuerzos, sobre todo en los siguientes 3 días, para evitar cualquier tipo de contracción uterina que pueda disminuir las posibilidades que el embrión se implante.
¿Cuánto tiempo se recomienda esperar entre dos estimulaciones ováricas?
De modo general, no hay un mínimo de tiempo que dejar pasar entre una estimulación ovárica y otra. Existen diferentes protocolos que se pueden ajustar a las necesidades de cada paciente para obtener el mayor beneficio sin perjudicar su salud.
Leer más
¿Hay productos naturales para hacer la estimulación ovárica de forma más natural?
No, solo es posible una estimulación hormonal de la ovulación y a través de inyecciones. No existe un método más natural. La administración, aunque es mediante un pinchazo, es sencilla y no duele.
¿La estimulación ovárica adelanta la menopausia?
No, la medicación hormonal lo que hace es "rescatar" aquellos folículos que inician la maduración pero iban a degenerar y morir. En un ciclo natural solo un óvulo madura totalmente, pero con la medicación el objetivo es que todos los que comienzan la maduración la terminen.
¿Qué respuesta se espera en la estimulación ovárica a los 45 años?
Es habitual que las mujeres de más de 40 años tengan una baja reserva ovárica, por lo que se espera que el ovario tenga una baja respuesta. Muchas de las mujeres que quieren tener un hijo a estas edades necesitan la ovodonación al no poder utilizar sus propios óvulos.
¿Qué precio tiene la medicación para la estimulación ovárica? ¿La cubre la seguridad social?
En una inseminación artificial, la medicación empleada es más suave y la dosis es menor, por lo que el precio será de unos 200-300€ aproximadamente. Sin embargo, si hay que extraer los óvulos del ovario, como ocurre en la FIV y en la ICSI, la dosis requerida es mayor y la medicación debe ser más fuerte. El precio de la misma es de unos 1.000-1.200€.
Si la mujer o pareja cumple los requisitos para acceder a los tratamientos de reproducción asistida por la seguridad social la medicación, al igual que el resto del tratamiento, será gratuita. Si no puede acceder a los tratamientos por la sanidad pública deberá hacer el tratamiento en un centro privado y por tanto la medicación no será financiada por la seguridad social; deberá pagar su coste íntegro.
¿Qué pasa si inicio la estimulación ovárica y tengo un embarazo natural?
Esto no es posible, ya que antes de iniciar la estimulación ovárica la mujer va a hacerse una ecografía transvaginal para comprobar el estado de los ovarios. En caso de haberse quedado embaraza de forma natural en el ciclo anterior, el ginecólogo lo vería en esta ecografía y se interrumpiría todo el proceso de fecundación in vitro.
Además, puesto que en muchos ciclos de FIV es necesario tomar pastillas anticonceptivas y/o fármacos agonistas de la GnRH previamente, no sería posible quedarse embarazada de forma natural durante este periodo.
¿Es posible hacer una estimulación ovárica con una sola trompa?
Por supuesto que sí. Las trompas de Falopio no influyen para nada en un tratamiento de fecundación in vitro. Mientras la mujer tenga ovarios, es posible hacer la estimulación ovárica con las 2 trompas, con sólo 1 o con ninguna. En la punción folicular, el ginecólogo extraerá los ovocitos directamente de los ovarios.
En el caso de la inseminación artificial esto es diferente, ya que las trompas sí que son necesarias. Por tanto, si la mujer solamente tiene un trompa, la estimulación se hará sobre ambos ovarios pero solamente servirán los folículos del ovario donde se encuentre la trompa sana.
Lecturas recomendadas
La estimulación ovárica controlada es el primer paso para hacer una FIV. A continuación, será necesario extraer los óvulos mediante punción folicular. Para saber cómo es este proceso, te recomendamos leer el siguiente artículo: ¿En qué consiste la punción folicular de un proceso de FIV?
Finalmente, el último paso de la FIV será transferir los embriones que hayan logrado desarrollarse en cultivo para tratar de conseguir el embarazo. Tienes toda esta información aquí: La transferencia de embriones: cuándo y cómo se hace
Hacemos un gran esfuerzo para ofrecerte información de máxima calidad.
🙏 Por favor, comparte este artículo si te ha gustado. 💜💜 ¡Nos ayudas a seguir!
Bibliografía
Coroleu B, Devesa M, y Alvarez M. Guía 18. Estimulación ovárica para FIV-ICSI en los ciclos con presunción de baja respuesta. Servicio de Medicina de la Reproducción Departamento de Obstetricia, Ginecología y Reproducción Hospital Universitario Quirón Dexeus, Barcelona. Sociedad Española de Fertilidad (SEF) y Sociedad Española de Ginecología y Obstetricia (SEGO)
Ferraretti AP et al. (2011). ESHRE consensus on definition of poor response to ovarian stimulation for in vitro fertilization: the Bologna criteria. Hum Reprod; 26: 1616-24.
Griesinger G. y col. (2006). GnRH-antagonists in ovarian stimulation for IVF in patients with poor response to gonadotropins, polycystic ovary syndrome, and risk of ovarian hyperstimulation: a meta-analysis. Reproductive BioMedicine Online; 13: 628-638.
Hamdine O. et al. (2015). Ovarian response prediction in GnRH antagonist treatment for IVF using anti-Müllerian hormone. Hum. Reprod.; 39: 170-8.
Lehert P, Kolibianakis EM, Venetis CA. y col. (2014). Recombinant human follicle-stimulating hormone (r-FSH) plus recombinant luteinizing hormone versus r-FSH alone for ovarian stimulation during assisted reproductive technology: a systematic review and meta-analysis. Reproductive Biology and Endocrinology; 12: article 17.
Rodríguez Gálvez, I., Tocino Díaz, A., Fernández Sánchez, M. Fármacos en la estimulación ovárica: clomifeno, gonadotropinas, análogos GnRH, hCG. En: Unidad 06, Bloque I: Esterilidad femenina. Máster en Reproducción Humana de la Universidad Rey Juan Carlos y el Instituto Valenciano de Infertilidad (IVI).
Preguntas de los usuarios: '¿En qué consiste la estimulación ovárica?', '¿Cuándo se estimulan los ovarios?', '¿Existen diferentes tipos de estimulación ovárica?', '¿Cuánto dura la fase de estimulación ovárica y cuánto se tendrá que pinchar la paciente?', '¿Cuántos controles ecográficos son necesarios durante la estimulación ovárica?', '¿Cuántos pinchazos requiere, aproximadamente, la estimulación ovárica?', '¿Cuántos controles se realizan durante la estimulación ovárica?', '¿Cómo es posible mejorar el proceso de estimulación y en qué líneas se está trabajando en este sentido?', '¿Puedo ir al gimnasio y levantar pesas durante un tratamiento de reproducción asistida?', '¿Me tengo que hacer analítica de sangre en cada control ecográfico durante la estimulación?', '¿Cuánto tiempo se recomienda esperar entre dos estimulaciones ováricas?', '¿Hay productos naturales para hacer la estimulación ovárica de forma más natural?', '¿La estimulación ovárica adelanta la menopausia?', '¿Qué respuesta se espera en la estimulación ovárica a los 45 años?', '¿Qué precio tiene la medicación para la estimulación ovárica? ¿La cubre la seguridad social?', '¿Qué pasa si inicio la estimulación ovárica y tengo un embarazo natural?' y '¿Es posible hacer una estimulación ovárica con una sola trompa?'.













Tengo 36 años, antimulleriana de 0.189, bajos niveles de FSH, menos de 3. Siento que no debo esperar nada bueno ya. Vieron solo 3 folículos en mis dos ovarios, y tengo un pólipo endometrial. ¿Qué probabilidades tengo de poder embarazarme?
Hola natalia36,
La hormona antimulleriana (AMH) es un excelente marcador de la reserva ovárica (cantidad de óvulos disponibles en un momento de la vida). En concreto, los valores de AMH que comentas correspondería con una reserva ovárica muy bajita, prácticamente agotada. En estos casos, la posibilidad de embarazo utilizando tus óvulos es baja, pues están prácticamente agotados.
En esta situación, lo más probable es que tengas que recurrir a la FIV con ovodonación para lograr un embarazo. Te recomiendo visitar el siguiente artículo para obtener más información: Baja reserva ovárica: causas y posibilidad de embarazo.
Espero haberte ayudado.
Un saludo.
¿Es cierto eso de que la estimulación ovárica engorda? Voy a someterme a un tratamiento y me preocupa un poco este tema porque soy de engordar muy fácilmente…
Hola Rubita,
La estimulación ovárica en sí no engorda, pero sí puede haber un ligero aumento de peso durante el tratamiento debido a la retención de líquidos. La mujer también se suele sentir un poco más hinchada por las hormonas, pero no es un aumento de peso real.
Después del tratamiento la mujer recupera su peso, a no ser que se consiga el embarazo por supuesto.
Espero haberte ayudado.
Un saludo
¿Y si la respuesta del ovario es baja qué pasa? Voy a empezar un tratamiento de FIV y parece que tengo baja reserva. ¿Puede que no haya óvulos?
Hola luisa,
Efectivamente, algunas pacientes tienen una baja respuesta a la estimulación ovárica. Para tratar de evitar esto, el médico ajustará la medicación hormonal para intentar conseguir algunos óvulos viables para hacer la FIV.
Puedes encontrar todos los detalles sobre esto aquí: La baja respuesta a la estimulación ovárica.
Espero haberte ayudado.
Un saludo
Buenos días. Les comento mi caso. Tengo SOP y hace 3 años que intento ser mamá. Hace unos meses empecé por la Seguridad Social las pruebas de fertilidad. Todo dio OK. Hace 16 días empecé con el tratamiento de Puregon para empezar mi primera IA. Pues bien, empecé tomando 31 IU, pasé a 75 IU y ahora estoy con 100 IU. En mis últimas tres ecos mis folículos no crecieron. Los tengo estancados al 10.7 (el mayor). Mi pregunta es, ¿cómo puede ser que después de 16 días pinchándome Puregon y al ser mi 20 día de ciclo no crezcan mis folículos? Estoy muy preocupada.
Hola Thorete,
La estimulación ovárica en mujeres con SOP a veces puede resultar más costosa porque los ovarios no responden bien a la medicación y los folículos no crecen.
En estos casos, el ginecólogo suele cambiar la pauta de medicación para intentar conseguir una mejor respuesta ovárica en otro ciclo.
Te deseo mucha suerte.
Un saludo
Estimada Zaira, justo ayer 28-03 le realicé una consulta, y el día de hoy manché rosa. Mi periodo tendría que ser el 01 o el 02 de abril, estamos a 29 de marzo, ¿puede ser sangrado de implantación? Estoy muy triste y bajoneada, no sé qué esperar.
Último periodo: 01-03-17 (empiezo tratamiento de Puregon y Pregnyl)
Última relación programada: 17-03-17
Días transcurridos: 12 días (al día de hoy 29-03)
Próximo periodo: 01-04-17
¿Puede ser los dolores de ovario que tengo y esta manchita rosa amarronada el sangrado de implantación o solo estoy alimentando mi esperanza? Me bajoneo con todo esto. Espero su sincera respuesta. Gracias.
Saludos.
Hola Maia,
Sí que podría tratarse del sangrado de la implantación. Este tiene lugar antes de la fecha teórica de llegada del periodo y es un sangrado muy leve, ya sea una mancha marrón o de color rosado o rojo. Puedes obtener más información aquí:
¿Es normal sangrar en el embarazo?
El sangrado de la implantación
Espero que tengas mucha suerte.
Un saludo.
Hola, quería consultar. Estoy en un tratamiento de reproducción asistida. Es mi 1er ciclo, estoy con 3 ampollas de puregon y mi óvulo llegó a 18 mm después de pregnyl. Tuve relaciones programadas, estoy al día 10 de la última relación programada, tengo hinchazón y sensibilidad en los senos, dolores de ovarios esporádicos, ahora último dolor de pelvis, y el moco cervical muy espeso, ¿Pueden ser síntomas de los medicamentos? ¿Cuánto tengo que esperar para una prueba de farmacia? Los primeros son los días de mi periodo.
Cabe indicar que no tengo ovarios poliquísticos, ni trompas obstruidas y ningún examen raro, lo que mi doctor optó es que es anovulación (mis óvulos no llegan al tamaño ideal para ser fecundados). Mi pareja está médicamente apta.
Agradecería enormemente su respuesta. :)
Saludos.
Hola Maia,
En primer lugar, sí que es posible que los medicamentos que has tomado tengan efectos secundarios como los que comentas. Por otro lado, para hacer el test de embarazo y que éste sea fiable, debes esperar al menos 15 días desde la relación sexual. Puedes obtener más información en el siguiente enlace: Test de embarazo.
Espero haberte ayudado.
Un saludo.
Mi duda es si es preciso que durante los días de la estimulación ovárica guarde un reposo especial. ¿Puedo mantener relaciones sexuales con mi marido? Gracias.
Hola Celia,
No es estrictamente necesario que guardes reposo como si te recuperaras de una cirugía. El descanso que necesites vendrá en función de los síntomas que puedas sufrir durante el periodo de estimulación. Hay mujeres que tienen mayores molestias como consecuencia de la medicación y otras que padecen menos dolores durante esos días. Tómate el descanso que tu cuerpo te pida.
No es muy recomendable mantener relaciones sexuales durante una estimulación ovárica sea cual sea el grado de estimulación que se esté llevando a cabo, pues puede ocurrir una ovulación espontánea y por tanto existe el riesgo de embarazo.
Un saludo.