El síndrome de hiperestimulación ovárica (SHO) es una complicación que puede darse en los tratamientos de reproducción asistida. Este síndrome se caracteriza por una respuesta anormalmente elevada del ovario a la medicación hormonal que se administra, sobre todo, en fecundación in vitro (FIV).
El motivo principal por el que se produce esta reacción exagerada de los ovarios todavía no se conoce. Sin embargo, no cabe duda que el SHO tiene su origen en la administración de la gonadotropina coriónica humana (hCG) que se usa en los ciclos de estimulación ovárica para desencadenar la ovulación.
La identificación de los factores que favorecen la aparición de este síndrome es tan importante como los seguimientos ecográficos y hormonales que permitirán al médico prevenir y/o el manejar esta alteración. Si la paciente consigue quedarse embarazada durante el tratamiento, el SHO podría agravarse y tener serias consecuencias.
A continuación tienes un índice con los 14 puntos que vamos a tratar en este artículo.
- 1.
- 2.
- 3.
- 4.
- 5.
- 6.
- 6.1.
- 7.
- 7.1.
- 7.2.
- 7.3.
- 7.4.
- 8.
- 8.1.
- 8.2.
- 9.
- 10.
- 10.1.
- 10.2.
- 10.3.
- 10.4.
- 10.5.
- 10.6.
- 11.
- 12.
- 13.
- 14.
¿Qué es y cuándo aparece el SHO?
El síndrome de hiperestimulación ovárica (SHO) es una alteración que puede surgir en los tratamientos de reproducción asistida y dificulta todo el proceso. Normalmente, el SHO aparece en los ciclos de fecundación in vitro (FIV) y es raro que surja en la inseminación artificial (IA). Esto es debido a que las dosis hormonales administradas en FIV son mayores que las de IA.
En un tratamiento de FIV, la paciente se administra elevadas dosis de medicación hormonal para incrementar el número de folículos que alcanzarán la maduración.
De esta manera, se consigue que madure más de un óvulo, a diferencia de lo que ocurre mensualmente en un ciclo natural de la mujer.
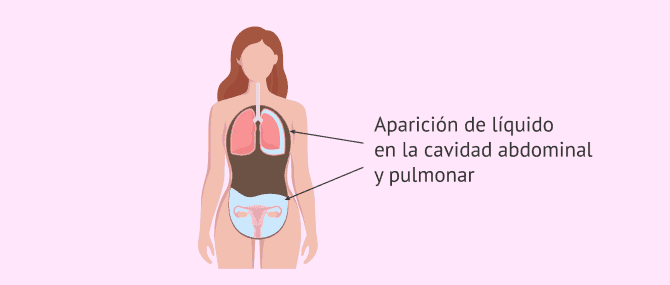
Si se produce una respuesta ovárica a la medicación más pronunciada de lo esperado, puede ocurrir que los ovarios aumenten de tamaño en exceso y se llenen de líquido, llegando a producirse el SHO. La consecuencia más significativa del SHO es la liberación de un volumen anormal de líquido a la cavidad abdominal y pulmonar.
En cualquier caso, el SHO debe estar controlado por un médico que será el encargado de realizar un seguimiento a la paciente mediante ecografía transvaginal y análisis de los niveles de estradiol en sangre para evitar complicaciones más graves en la paciente.
Causas del síndrome de hiperestimulación ovárica
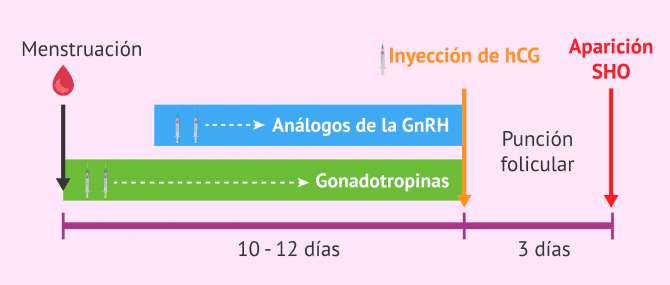
Las causas por las cuales se produce esta reacción a la estimulación hormonal se desconocen. Pese a ello, se sabe que el SHO sólo se desencadena en la fase lútea de los ciclos de estimulación ovárica controlada cuando la mujer se coloca la inyección de hCG.
La administración de hCG es último paso en la estimulación ovárica y es la fase previa la a la punción folicular para la obtención de los óvulos.
La finalidad de esta hormona es producir cambios en la estructura de los folículos y la maduración de los óvulos para que éstos sean óptimos para la fecundación.
Previamente a la inyección de la hCG, la mujer se administrará gonadotropinas y análogos de la GnRH durante 10-12 días aproximadamente para estimular el crecimiento de los folículos ovárico.
El trigger también promueve la liberación de ciertas sustancias que aumentan la permeabilidad de los vasos sanguíneos. Este hecho provoca la liberación excesiva de fluidos fuera del torrente de la sangre. De esta manera se puede comprometer la función de los sistemas hepático, hematológico, renal y respiratorio.
El síndrome de hiperestimulación ovárica no ocurrirá inmediatamente después de la administración de la hCG, sino que la paciente empezará a notar sus síntomas varios días o semanas después de la administración de hCG.
Clasificación del SHO
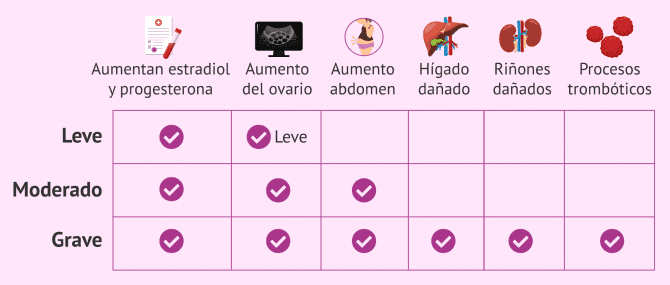
La clasificación original del SHO ha sufrido varias cambios y modificaciones, pero en la actualidad se puede hablar de 3 tipos de SHO según su gravedad:
- Leve
- caracterizado por la presencia de elevados niveles de estradiol y progesterona. Además, él tamaño de los ovarios está ligeramente aumentado.
- Moderado
- además de los cambios hormonales y el aumento del tamaño del ovario, la paciente presenta malestar y aumento de la zona abdominal.
- Grave
- en estos casos, el diámetro de los ovarios es exagero y los niveles hormonales en la mujer están totalmente alterados. Además, es notable el aumento de peso diario de la paciente debido al exceso liquido en su cavidad abdominal y torácica. Todo ello hace que la mujer pueda tener problemas renales, hepáticos y trombóticos.
También existe otra clasificación del SHO según el tiempo que tarda en manifestarse el inicio del síndrome. En este caso, se distingue entre SHO:
- Precoz: aparece entre 3 y 7 días después de la administración de hCG.
- Tardío: se manifiesta 12 y 17 días después de la inyección de la hCG. Este tipo de SHO suele ocurrir cuando existe gestación, debido a que el saco embrionario también produce hormona hCG.
Por tanto, es fundamental consultar con el médico si la paciente comienza a sentir cualquier síntoma durante la estimulación ovárica o después de la punción folicular para poder evaluar su severidad.
Síntomas del SHO
El SHO aparece en el 0,6-10% de las mujeres que se someten a ciclos de estimulación ovárica, por lo que no es habitual. La mayoría de las mujeres que presentan SHO leve o moderado presentan síntomas tales como los siguientes:
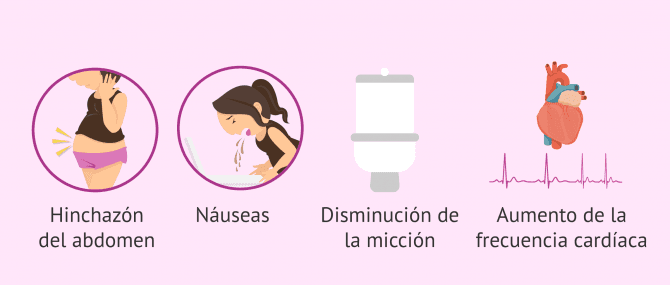
- Hinchazón y dolor leve en el abdomen.
- Aumento de peso.
- Náuseas o vómitos.
- Diarrea.
En raras ocasiones, el SHO se agrava. En concreto, la incidencia del SHO grave es de solamente un 0,5-2%. En estos casos, la paciente sentirá los signos efectos anteriormente comentados, pero también se puede producir aumento de la frecuencia cardíaca, dificultad para respirar, disminución de la frecuencia de micción y alteración de los valores renales y hepáticos.
El diagnóstico precoz del SHO es muy importante para evitar las posibles complicaciones que puedan surgir, ya que podrían poner en peligro la vida de la paciente. Por ello, es muy importante seguir de cerca cada molestia que comente la paciente.
Complicaciones
La mayoría de complicaciones del síndrome de hiperestimulación ovárica son debidas a la liberación de líquido a la cavidad abdominal y pulmonar. Entre las complicaciones más comunes se encuentran:
- El encharcamiento de los pulmones: que puede producir problemas respiratorios.
- La torsión ovárica: la elevada cantidad de líquido abdominal puede hacer que el ovario se quede flotando dentro del líquido y que se dé la vuelta.
- El desequilibrio en los electrolitos: debido a la elevada cantidad de líquido que sale del torrente sanguíneo puede alterar niveles de sales.
- El descenso de la frecuencia y el volumen de las micciones: al liberarse gran parte del líquido a la cavidad abdominal, se puede producir un descenso del volumen de la orina y la frecuencia de micción, pudiendo producir una insuficiencia renal.
También existe otros riesgos a tener en cuenta derivados del SHO, ya que si se produce la rotura de un quiste ovárico, esto puede provocar sangrados internos que pondrían en peligro a la mujer. Además, cabe destacar que si la mujer se queda embarazada se puede producir un aborto espontáneo debido al SHO.
Factores de riesgo
Pese a que cualquier mujer sometida a un tratamiento de hiperestimulación ovárica se encuentra en riesgo de padecer el SHO, se han descrito una serie de factores de riesgo que favorecen su aparición. A continuación, se enumeran algunos de los factores de riesgo para el SHO:
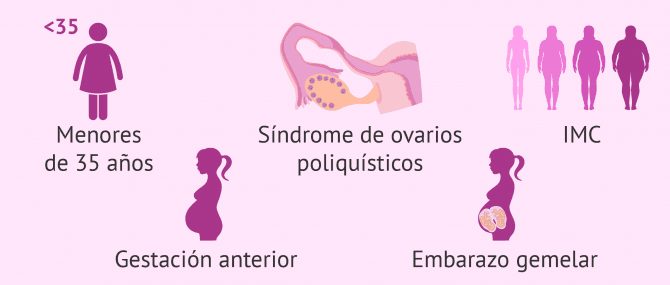
- Edad
- los ovarios de mujeres jóvenes (menores de 30 años) tienen mayor número de receptores de las hormonas gonadotrópicas o mayor número de folículos que las hacen más susceptibles de padecer este síndrome.
- Índice de masa muscular bajo
- existe un mayor número de casos de SHO en mujeres delgadas, aunque hay cierta discrepancia. Muchos autores no han encontrado la relación entre delgadez y SHO.
- Síndrome del ovario poliquístico (SOP)
- aquellas mujeres que padecen SOP son más propensas a desarrollar un SHO cuando son hiperestimuladas debido a la presencia de múltiples quistes en sus ovarios.
- Gestación previa
- aquellas mujeres que han estado embarazadas con anterioridad presentan mayor predisposición a tener SHO que aquellas que nunca lo han estado.
- Embarazo múltiple
- la hCG, la hormona que favorece la aparición de SHO. Esta hormona se duplicará si la paciente se queda embarazada de gemelos, empeorando la evolución del síndrome de hiperestimulación ovárica.
Por ello, es importante evaluar cada uno de los posibles factores de riesgo en la mujer antes de someterse a un tratamiento de fertilidad y una estimulación ovárica.
¿Cuáles son los aspectos indicativos de riesgo de SHO?
El SHO no es fácil de predecir durante la estimulación ovárica, pero hay ciertos signos y señales que pueden hacer sospechar al médico de que la paciente puede estar en riesgo de sufrir el SHO. A continuación, se comentan algunos de ellos:
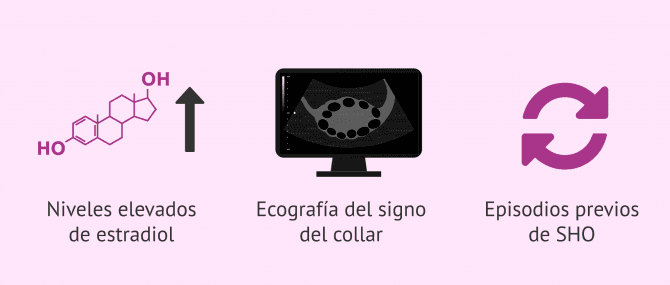
- El estradiol en suero elevado: durante el proceso de estimulación ovárica, la mujer debe acudir cada 2 días a los controles ecográficos para ver la evolución de sus folículos. En estos controles también se revisa la concentración de estradiol en sangre. Esta hormona es secretada por los folículos del ovario. Unos niveles mayores de 25000pg/ml o un aumento rápido en poco tiempo puede poner al médico en alerta del posible desencadenamiento del SHO.
- La imagen ecográfica del signo del collar: las mujeres con el SHO presentan una imagen ecográfica muy característica, ya que los folículos se distribuyen alrededor del ovario de forma que se asemejan a las cuentas de un collar.
- Posibles episodios previos de SHO: un SHO anterior puede alertar al médico de que esta paciente es susceptible a las hormonas del tratamiento. Por lo que debe cambiar la dosis hormonal para evitar un nuevo SHO.
En el caso de que haya gestación, los niveles de hCG aumentarán. Por tanto, el SHO empeorará y puede poner en riesgo tanto la evolución del embarazo como la vida de la gestante.
Ante la sospecha de que se pueda desarrollar el síndrome, se evitará que haya implantación en el mismo ciclo de la estimulación ovárica.
¿Cómo se puede prevenir la aparición de SHO?
Existen varios protocolos de actuación que pueden evitar que la paciente tenga SHO, o que éste empeore. Dependiendo de los análisis y las ecografías realizadas a la mujer, el doctor podrá optar por diferentes alternativas. La elección del método de actuación para evitar o disminuir la sintomatología de SHO serán valoradas por el médico.
Es posible calcular TU probabilidad de embarazo según el tratamiento, edad y otros factores?
Nos parece demasiado importante como para no compartirlo contigo.
Puedes personalizar tu informe de fertilidad en 2 minutos.
En los siguientes apartados se explican más detalladamente algunas de las estrategias utilizadas para evitar la aparición del SHO.
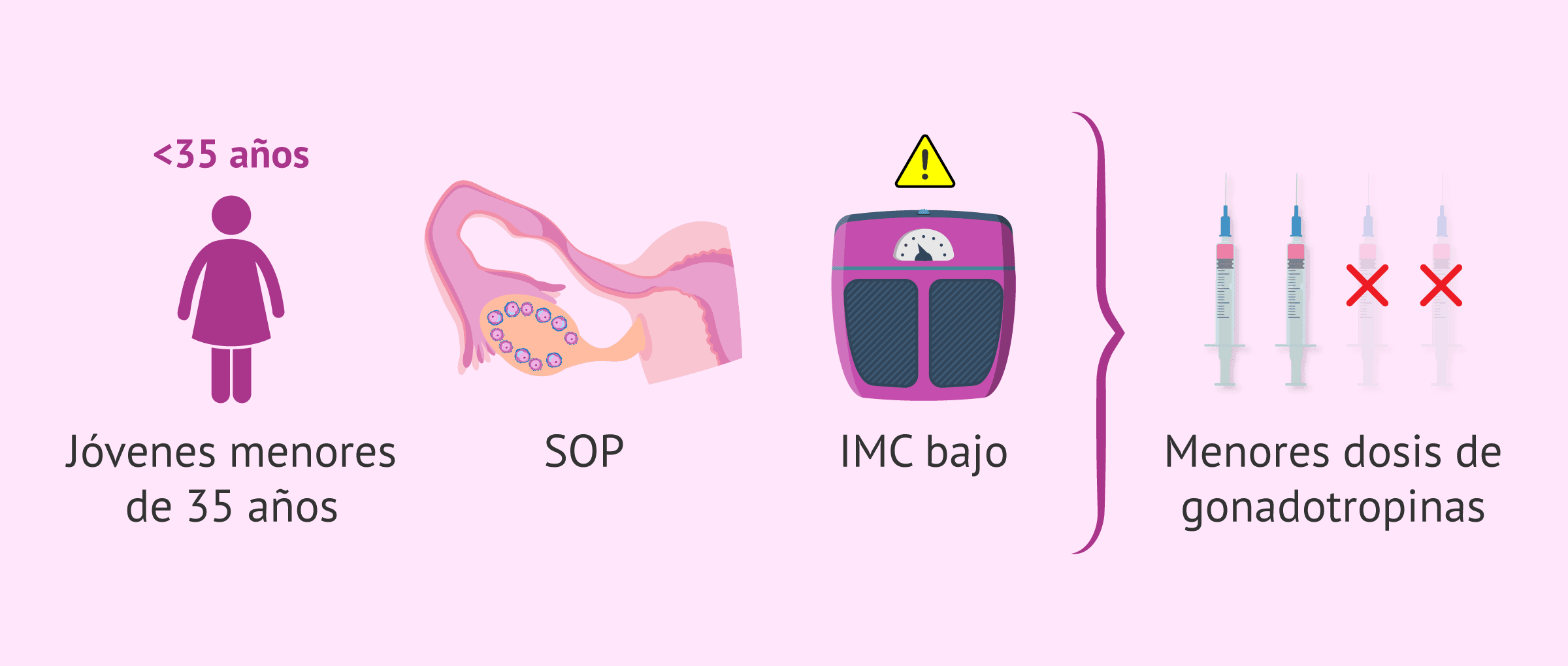
Menores dosis de gonadotropinas
A las pacientes a las que se les administran altas dosis de gonadotropinas tienen mayores probabilidades de desarrollar SHO, ya que hay una mayor respuesta ovárica.
Por eso, en aquellas mujeres que presenten un riesgo elevado de desarrollar SHO por sus características, como ser jóvenes (menores de 35 años), tener SOP o un índice de masa corporal muy bajo, será recomendable iniciar la estimulación con dosis bajas de gonadotropinas y evaluar cómo responden.
Si quieres saber más información acerca de las gonadotropinas, te recomendamos seguir leyendo este artículo: Gonadotropinas: ¿Qué son y cuáles son sus funciones?
Inducción de la ovulación con agonistas de la GnRH
Una de las maneras más eficientes de evitar que aparezca el SHO es sustituyendo la hCG por otros fármacos como son los agonistas de la GnRH.
La principal ventaja que ofrecen este tipo de medicamentos es que previene el SHO a la vez que induce la ovulación.
Los agonistas de la GnRH desencadenan una reacción hormonal provocando el aumento de la hormona LH que induce la ovulación.
La mayoría de estudios y revisiones científicas han demostrado que esta medida reduce el riesgo de padecer SHO, pero también disminuye la tasa de implantación y embarazo debido a que provoca un déficit de la fase lútea.
Cancelación del ciclo
En determinadas situaciones, los especialistas optan por cancelar el ciclo para prevenir de forma efectiva la aparición de SHO. Esta estrategia suele aplicarse en aquellas mujeres que presentan un desarrollo folicular demasiado rápido o que sus niveles de estradiol en sangre sean excesivamente altos.
No obstante, se debe de avisar a la pareja que no pueden tener relaciones sexuales, ya que se puede producir la ovulación espontánea y tener lugar un embarazo múltiple y/o un SHO tardío.
Criopreservación embrionaria
En los casos en que se sospeche que se puede desarrollar SHO, una de las opciones para no empeorar la situación es vitrificar todos los embriones para realizar la transferencia en un ciclo posterior.
De esta manera, no se previene la aparición del SHO, pero impide el agravamiento que supondría que hubiera gestación, ya que se produciría hCG endógena.
Si deseas obtener más información acerca de la criopreservación de los embriones, te recomendamos visitar el siguiente artículo: ¿Qué es la vitrificación de embriones? - Cuándo y cómo se hace.
Tratamiento del Síndrome de hiperestimulación ovárica
El tratamiento indicado para cada paciente dependerá de la gravedad del SHO. En los casos más leves de SHO, no será necesario el ingreso hospitalario. En cambio, en aquellos casos donde la integridad de la mujer corra peligro, la paciente deberá asistir a un hospital.
Tratamiento de SHO leve y moderado
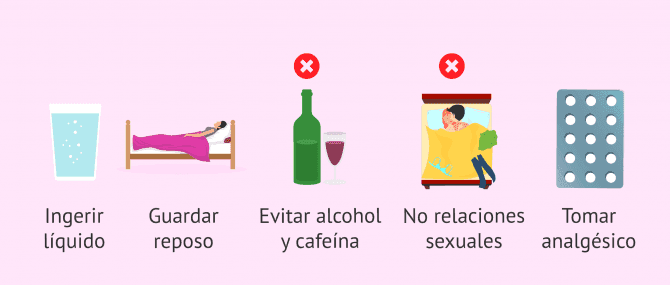
Cuando una mujer sufre un SHO leve o moderado será necesario reducir las molestias ocasionadas por el mismo. Para ello, se recomiendan las siguientes pautas:
- Ingerir mucho líquido, sobre todo bebidas ricas en electrolitos (minerales).
- Realizar reposo con las piernas levantadas para evitar procesos trombóticos.
- Evitar la ingesta de alcohol y cafeína.
- No practicar ejercicio intenso para evitar la torsión ovárica.
- No mantener relaciones sexuales.
- Tomar analgésicos para paliar el dolor.
Pese a cumplir con estos consejos, también será necesario evaluar la evolución del SHO en la mujer para evitar complicaciones.
Tratamiento en SHO graves
En los casos graves de SHO, es de vital importancia la hospitalización de la paciente para poder controlar exhaustivamente su evolución. Además, se administrarán a la mujer líquidos de manera intravenosa.
En situaciones severas de SHO, también puede ser necesario realizar una paracentesis, es decir, una punción quirúrgica para extraer el líquido acumulado.
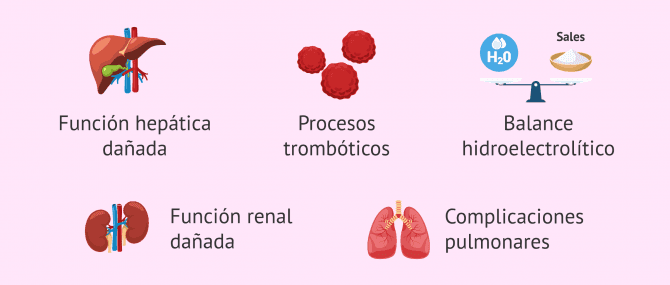
Dada esta situación de síndrome de hiperestimulación ovárica grave, será fundamental llevar a cabo un seguimiento de:
- Las funciones hepáticas.
- Los factores anticoagulantes.
- La función renal.
- Las complicaciones pulmonares.
- El equilibrio hidroelectrolítico.
Por último, se debe tener en cuenta aquellas complicaciones que pueden necesitar de cirugía, como la rotura de un quiste que libere gran cantidad de sangre, la torsión ovárica o la gestación ectópica.
Entrevista a la Dra. María Calomarde
En el siguiente vídeo, la ginecóloga María Calomarde de IVF Spain Madrid nos comenta qué es el síndrome de hiperestimulación ovárica, sus síntomas y el tratamiento para aliviarlo. La ginecóloga nos dice:
Cuando estimulamos a las pacientes, normalmente, para una fecundación in vitro, debemos de inyectar hormonas y esto hace que los ovarios se hiperestimulen. Que se hiperestimulen quiere decir que aumenten de tamaño y que alcanzan los folículos un tamaño adecuado.
Preguntas de los usuarios
¿Se recomienda tener relaciones sexuales si he sufrido síndrome de hiperestimulación ovárica?
El síndrome de hiperestimulación ovárica es una posible complicación de la fecundación in vitro que se desencadena tras la administración de la hormona gonadotrofina coriónica (hCG).
La hiperestimulación ovárica se caracteriza por un aumento del tamaño de los ovarios. En los casos más severos se pueden producir cambios bruscos en los fluidos corporales, con salida de líquido de los vasos sanguíneos hacia, por ejemplo, la cavidad abdominal.
En este tipo de situación, siempre se recomienda evitar el ejercicio físico y las relaciones sexuales. El principal motivo será evitar una posible torsión ovárica. Esto consiste en una rotación completa o parcial del ovario sobre sus elementos de soporte, con la consiguiente pérdida de su aporte sanguíneo. El hecho de que el ovario tenga un tamaño más grande del habitual es un factor de riesgo para que se produzca este tipo de incidente.
De hecho, tras la realización de una fecundación in vitro, incluso aunque no se produzca un síndrome de hiperestimulación ovárica, se desaconsejan las relaciones sexuales hasta pasado un tiempo, ya que en mayor o menor medida, los ovarios siempre van a tener un tamaño mayor de lo habitual debido al crecimiento de múltiples folículos, y por tanto, un riesgo aumentado de torsión ovárica.
¿Qué riesgo tengo si me quedo embarazada con Síndrome de hiperestimulación ovárica (SHO)?
El síndrome de hiperestimulación ovárica (SHO) puede darse en mujeres que han estado bajo tratamiento hormonal para realizarse un tratamiento de reproducción asistida.
Normalmente, este síndrome suele remitir unos días después de tratamiento, pero si la mujer queda embarazada puede empeorar y durar más tiempo, convirtiéndose en un síndrome de hiperestimulación ovárica severo.
Sin embargo, el SHO es muy poco frecuente en la actualidad, ya que si la paciente se encuentra en riesgo de padecerlo se decide no trasferir los embriones y congelados para posteriores ciclos donde no exista riesgo.
Leer más
¿Es aconsejable realizar la punción ovárica con hiperestimulación?
Hay que aclarar que el síndrome de hiperestimulación ovárica ocurre tras la ovulación, habitualmente tras la administración de HCG. Por ello, las punciones nunca se realizan en hiperestimulación, sino en riesgo de hiperestimulación.
Cuando una paciente está en riesgo de hiperestimulación, es posible realizar distintas estrategias:
- Bajar o parar la administración de gonadotrofinas
- disminuirá la calidad ovárica, pero se reduce la probabilidad de que aparezca la hiperestimulación.
- Evitar la administración de HCG (Ovitrelle)
- reduce la hiperestimulación a prácticamente cero. Es la estrategia más usada hoy día.
- Punción folicular
- disminuye el volumen ovárico, las molestias asociadas a la hiperestimulación, y podría reducir el número de células de la granulosa activas, por lo que ayudará a prevenir el síndrome.

¿Cuánto tiempo duran los síntomas del síndrome de hiperestimulación ovárica (SHO)?
La duración del SHO es corta, ya que suele desaparecer cuando baja la primera menstruación después del tratamiento con estimulación ovárica.
En el caso de que haya habido embarazo, los síntomas se prolongarán en el tiempo hasta 70 días y pueden agravarse. Por eso, será necesario realizar un seguimiento exhaustivo de la evolución de la paciente.
¿Cuánto tengo que esperar para la transferencia embrionaria tras una hiperestimulación ovárica?
Es necesario esperar, como mínimo, hasta que baje la primera menstruación después del SHO, es decir, hasta el próximo ciclo.
Después, serán los especialistas los que deberán valorar la situación y, en función del protocolo de preparación endometrial elegido y del estado de la paciente, decidir cuándo es recomendable realizar la descongelación y transferencia de los embriones vitrificados.
¿Disminuir las dosis de hCG evitar el SHO?
Puesto que hay una relación directa entre los niveles de hCG y la gravedad del SHO, se podría pensar que reducir los niveles de esta hormona sería una solución para evitar el síndrome. Sin embargo, cabe recalcar que esta medida no elimina por completo la posibilidad de que aparezca SHO en una mujer.
Lectura recomendada
Como hemos visto, el síndrome de hiperestimulación ovárica puede tener diferentes grados de gravedad y síntomas. Si deseas saber más sobre el curso de esta alteración, te recomendamos que leas: Evolución natural del síndrome de hiperestimulación ovárica (SHO).
Por otra parte, una de las estrategias que hemos explicado que existen para evitar agravar los síntomas del SHO es vitrificar todos los embriones para transferirlos en ciclos posteriores. En este artículo te contamos cómo será la transferencia en este caso: Transferencia de embriones congelados.
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Adrija Kumar Datta, Abha Maheshwari, Nirmal Felix, Stuart Campbell, Geeta Nargund. Mild versus conventional ovarian stimulation for IVF in poor, normal and hyper-responders: a systematic review and meta-analysis. Hum Reprod Update. 2021 Feb 19;27(2):229-253 (Ver)
Bo Sun, Yujia Ma, Lu Li, Linli Hu, Fang Wang, Yile Zhang, Shanjun Dai, Yingpu Sun. Factors Associated with Ovarian Hyperstimulation Syndrome (OHSS) Severity in Women With Polycystic Ovary Syndrome Undergoing IVF/ICSI. Front Endocrinol (Lausanne). 2021 Jan 19:11:615957. doi: 10.3389/fendo.2020.615957 (Ver)
Cerillo Martínez M, Pellicer Martínez A. (2010). Síndrome de hiperestimulación ovárica. En Garcia Velasco JA, Callejo Olmos J Estimulación ovárica en técnicas de reproducción asistida (pp.67-81). Barcelona. Editorial Glosa, S.L
Douglas Timmons, Tim Montrief, Alex Koyfman 3, Brit Long. Ovarian hyperstimulation syndrome: A review for emergency clinicians. Am J Emerg Med. 2019 Aug;37(8):1577-1584. doi: 10.1016/j.ajem.2019.05.018 (Ver)
Practice Committee of the American Society for Reproductive Medicine, Practice Committee of the American Society for Reproductive Medicine. Prevention treatment of moderate and severe ovarian hyperstimulation syndrome: a guideline. Fertil Steril. 2016 Dec;106(7):1634-1647. doi: 10.1016/j.fertnstert.2016.08.048. Epub 2016 Sep 24.
Scott M Nelson. Prevention and management of ovarian hyperstimulation syndrome. Thromb Res. 2017 Mar:151 Suppl 1:S61-S64. doi: 10.1016/S0049-3848(17)30070-1 (Ver)
Preguntas de los usuarios: '¿Se recomienda tener relaciones sexuales si he sufrido síndrome de hiperestimulación ovárica?', '¿Qué riesgo tengo si me quedo embarazada con Síndrome de hiperestimulación ovárica (SHO)?', '¿Es aconsejable realizar la punción ovárica con hiperestimulación?', '¿Cuánto tiempo duran los síntomas del síndrome de hiperestimulación ovárica (SHO)?', '¿Cuándo se produce el Síndrome de Hiperestimulación Ovárica?', '¿Cuánto tengo que esperar para la transferencia embrionaria tras una hiperestimulación ovárica?', '¿Cuáles son los síntomas del Síndrome de Hiperestimulación Ovárica?', '¿Puede prevenirse el Síndrome de Hiperestimulación Ovárica?¿De qué modo?', '¿Disminuir las dosis de hCG evitar el SHO?' y '¿En qué consiste el síndrome de hiperestimulación ovárica?'.







Hola chicas, a mi me sucede que a los 13 días de ponerme la Corgon (por cierto, antes de inyectarme usé zimaquín) comencé a hincharme y tener dolores fuertes pélvicos y me dolía mucho al tener relaciones con mi esposo. El Dr. me mandó reposo y tomar proteínas analgésicos y no hacer esfuerzos. Por cierto, todavía no me ha llegado el periodo. El Dr. dice que hay que esperar que llegue y que mis ovarios estén grandotes. Pero tengo miedo que pueda haber quedado embarazada teniendo hiperestimulación ovárica. En 10 días tengo cita con mi Dr. ¿Que cree que puede pasarme?
Hola ERO,
En una situación así es muy recomendable el seguimiento exhaustivo del síndrome. Un posible embarazo podría empeorar el SHO y tener consecuencias para tu salud y la del bebé.
Te recomiendo que esperes a que baje tu menstruación, pero si esta tarda mucho más en llegar puedes realizarte un aprueba de embarazo para salir de dudas.
Un saludo
Hola yo me pongo la inyección el 11 de cada mes y este mes de abril no me la puse y tuve relaciones con mi novio
el 13 y el 14 de abril sin protección durante esos 2 días lo hicimos varias veces en el día y la noche y el todas las veces eyaculo adentro hay posibilidad de que quede embarazada??
El articulo es muy completo y contesta casi todas las dudas que pueden surgir, pero desde luego lo mejor es consultar cada caso con un medico especialista en reproducción asistida.
Las circunstancias y el metabolismo de cada mujer es único y se hace necesario llevar un control exhaustivo antes, durante y después de realizar cualquier tratamiento.
Hola Instituto Europeo de Fertilidad,
Completamente de acuerdo. En estos casos la mujer debe estar vigilada de cerca por su médico para que regularmente le analice y pueda ver el progreso del síndrome.
Un saludo
Buenas tardes, todo iba genial, hasta que ayer en consulta me dijeron que tenia SHO y la verdad que estoy un poco bastante deprimida, ya tuve un embarazo ectópico y ya ven, mañana mee sacan los óvulos y me han dicho que me los congelan hasta dentro de dos meses ¿qué hago? me encuentro desanimada y no se que hacer, mil gracias
Hola jessi,
Lamento que este pasando por esta situación. La búsqueda del embarazo por reproducción asistida es muy dura y puede suponer una carga emocional muy fuerte para los pacientes. Sin embargo, en tu casa no hay razón para alarmarse. Simplemente, se han congelado tus óvulos para protegerte frente al SHO. Pero en poco tiempo estarás otra vez en forma.
Esta práctica es cada vez más usada, ya que la verificación de óvulos y embriones tiene una tasa de éxito muy elevada. Además permite que se estimule y se controle mejor el crecimiento del endomerio en un ciclo en diferido.
Estos tratamientos tiene una muy buena tasa de éxito y, además, te protegerán antes el SHO.
Un saludo.
Hola, me iban a hacer la transferencia de mis embriones cuando ese mismo día me dicen que lo cancelan por hiperestimulación, ¿cómo es posible? se supone que te van controlando, ¿cómo es posible que si todo iba bien, justo después de la punción aparezca el SHO?, yo me notaba hinchada pero no pensé que mi primera transferencia fuera inexistente, que pena, me han vitrificado los embriones, no sé si tendré suerte para la próxima transfer, estoy bastante desanimada…
Hola Rosa,
Sorprendentemente el SHO es así. Existen indicios que pueden hacer pensar al médico que la paciente puede tener más o menos riesgo de padecer el síndrome. Pero lo cierto es que este no se desarrolla hasta después de la punción ovárica, cuando se tendrá la total certeza del SHO.
No te preocupes, la verificación de embriones en¡es un tratamiento que cada vez se usa más y que tienen una levada tasa de supervivencia tras la descongelación. Además permite estimular y sincronizar correctamente el crecimiento de tu endometrio.
Un saludo.
Hola,
Estoy un poco asustada después de leer los testimonios de SHO, yo tengo todos los síntomas, el vientre hinchadísimo, dificultad para respirar y dolor intenso, el Dr. me recomendó indocid 25 mgs y me dijo que los síntomas desaparecerían lentamente, la otra opción era hospitalizarme pero yo no quise… ¿qué se supone que debería hacer? Digamos que mi aumento estomacal fue de una talla 2 a una talla 4. Obviamente toda mi ropa no me cierra…
Hola Claudia,
Debes seguir las recomendaciones he indicaciones de tu médico para que lentamente estos síntomas vayan disminuyendo. El seguimiento de tus síntomas por parte de tu médico e fundamental.
Un saludo
Tengo SHO leve, ovario izquierdo d 9.71 y derecho d 4,6. Hoy me han dicho que también hay liquido libre. Nno he manchado ni sangrado y me toca la regla ya, ¿podría estar embarazada?. Me hicieron FIV el 28 de mayo y sabré la beta el 11. En marzo me cancelaron por hiperestimulacion de los ovarios de 7cm y líquido libre y en abril la regla se adelantó 1 semana y mucha cantidad, exagerada. ¿Ahora ya me hubiese bajado de no estar o aun puede bajarme?, justo me toca el 10.
Gracias por su ayuda. Saludos
Hola mari,
Siento que te encuentres en esa situación tan incómoda. Sin embargo, debes de confiar en el criterio de los médicos y realizar los seguimientos y pautas que ello te irán indicando. Es posible que tu falta de menstruación se deba a un retraso, pero tampoco se puede descartar que estés embaraza.
No te preocupes, en caso de que tu menstruación venga, los síntomas del SHO se irán poco a poco. Si al final quedas embarazada, tu medico realizará un seguimiento más cercano de tu caso.
Un saludo.