La punción folicular, también conocida como punción ovárica, es uno de los pasos fundamentales de la fecundación in vitro (FIV).
Se trata de una intervención quirúrgica cuyo objetivo es la obtención de los óvulos del interior de los folículos del ovario. Es un proceso sencillo y de corta duración que se realiza bajo anestesia (sedación).
A continuación tienes un índice con los 10 puntos que vamos a tratar en este artículo.
- 1.
- 2.
- 2.1.
- 2.2.
- 2.3.
- 2.4.
- 3.
- 4.
- 5.
- 6.
- 6.1.
- 6.2.
- 6.3.
- 6.4.
- 6.5.
- 6.6.
- 6.7.
- 6.8.
- 6.9.
- 6.10.
- 6.11.
- 6.12.
- 6.13.
- 6.14.
- 6.15.
- 7.
- 8.
- 9.
- 10.
¿Qué es la punción ovárica?
La punción folicular u ovárica es una intervención sencilla que se realiza con la finalidad de extraer los óvulos de la mujer. Se trata de un proceso de corta duración y se realiza bajo anestesia, por lo que la mujer no sentirá dolor. Sin embargo, es posible que la mujer note ciertas molestias después de la punción ovárica.
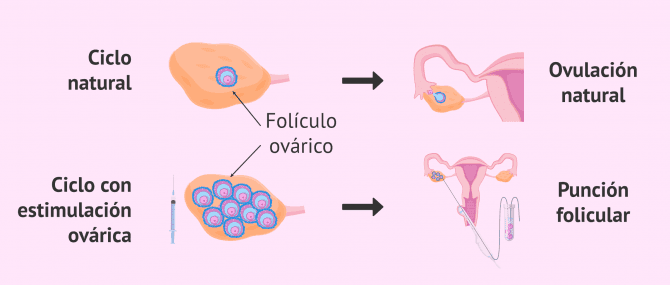
De forma natural, cada mes, un óvulo sale del ovario en el proceso conocido como ovulación.
Cuando realizamos un ciclo de FIV, la paciente recibe un tratamiento hormonal de estimulación ovárica para favorecer la maduración y ovulación del mayor número de óvulos posible. Existen diferentes protocolos y el especialista decidirá cual es el mejor en función de cada caso.
Es posible calcular TU probabilidad de embarazo según el tratamiento, edad y otros factores?
Nos parece demasiado importante como para no compartirlo contigo.
Puedes personalizar tu informe de fertilidad en 2 minutos.
No obstante, para poder fecundar los óvulos en el laboratorio, debemos obtenerlos antes de que salgan del ovario de forma espontánea y no consigamos localizarlos. Por tanto, se debe realizar la punción folicular momentos antes de la ovulación natural.
Si deseas obtener más información sobre la estimulación ovárica, no olvides visitar el siguiente artículo: ¿Qué es la estimulación ovárica? - Proceso, medicamentos y síntomas.
Aspiración folicular paso a paso
Puesto que el objetivo es extraer los óvulos cuando estén en un estado madurativo que permita la fecundación (metafase II), es fundamental programar la punción en el momento adecuado. Para ello, durante el tratamiento de estimulación ovárica, se controla el crecimiento folicular midiendo el tamaño de los folículos por ecografía transvaginal y la concentración de la hormona estradiol en sangre.
La paciente deberá acudir a estos controles aproximadamente cada dos días.
Si quieres más información sobre la fase de estimulación de los ovarios, puedes pinchar aquí: estimulación ovárica controlada.
Se dice que un folículo está maduro, es decir, contiene un óvulo maduro en su interior, cuando tiene un diámetro superior a los 16-18 mm. Cuando se observa que los folículos han alcanzado este tamaño, la mujer se administra la hormona hCG, la cual favorece la maduración final de los óvulos y desencadena la ovulación entre 36 y 48 horas después de su administración.
Aunque puede haber variaciones entre unos centros y otros, de forma generalizada, los pasos de este proceso son los siguientes.
Ingreso de la paciente
La paciente ingresa en el centro el mismo día en el que se se van a extraer los óvulos, aproximadamente una hora antes a la punción folicular. Es importante que la mujer lleve el estudio preoperatorio y la revisión preanestésica que los especialistas habrán realizado con anterioridad para la sedación.
La mujer debe acudir tranquila y en ayunas a la punción ovárica, al menos durante las 6 horas previas a la intervención.
Se trata de una operación sencilla y de corta duración (30 minutos aproximadamente) y que esa mismo día podrá regresar a su casa.
Anestesia
La paciente entra en quirófano por su propio pie y se coloca en posición ginecológica. A continuación, el anestesista le administra la sedación, es decir, una anestesia suave. Por tanto, la recuperación es rápida y permanecerá poco tiempo en el centro una vez realizada la punción ovárica.
No se trata de una intervención compleja, pero requiere anestesia para evitar el dolor y hacer más cómoda la extracción para el ginecólogo.
Aspiración folicular
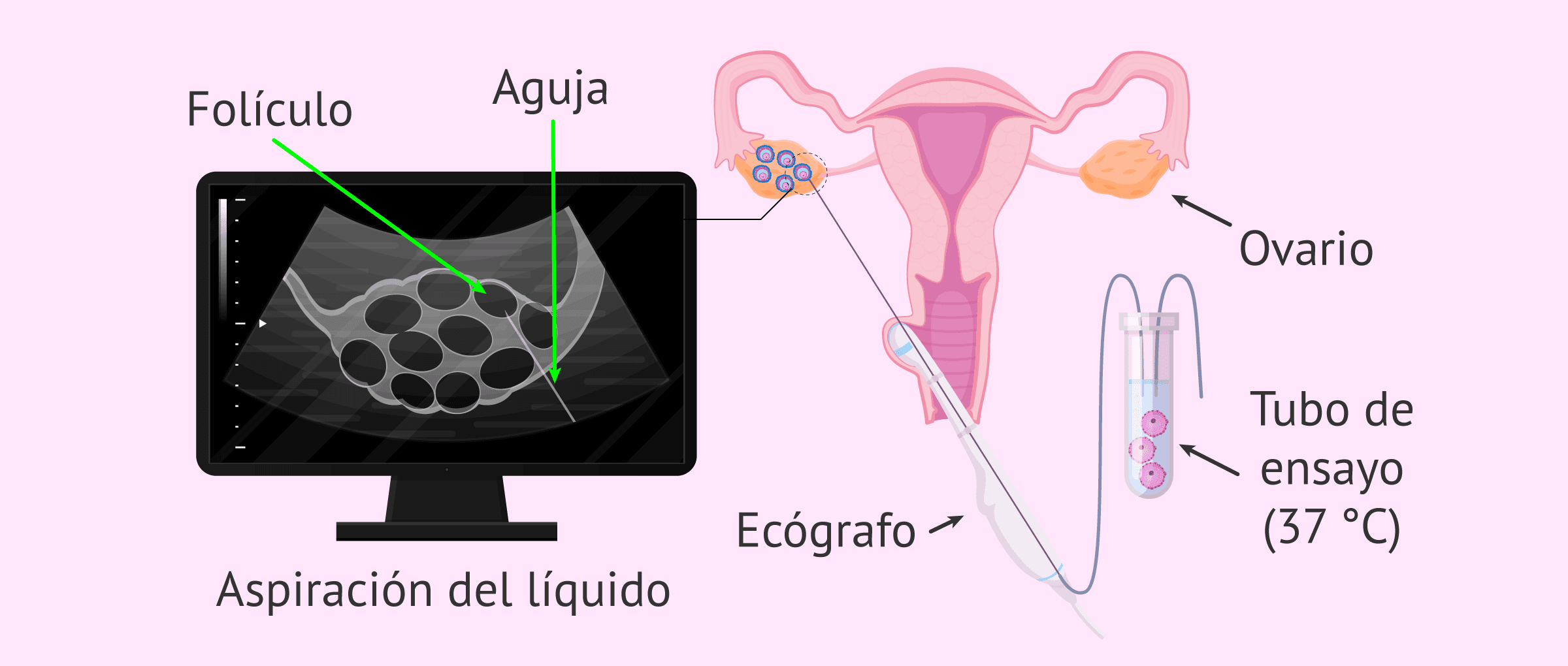
Una vez dormida la paciente, el ginecólogo procede a la aspiración folicular guiada por ultrasonido. Para ello, el especialista introduce el ecógrafo que lleva incorporada la aguja de aspiración y va pinchando los folículos ováricos y aspirando el líquido.
En este líquido están flotando los óvulos, por lo que al aspirar el liquido pasa directamente a los tubos de ensayo, que se encuentran a una temperatura de 37°C. Posteriormente, los tubos son trasladados al laboratorio, manteniendo en todo momento la temperatura. Aquí los embriólogos analizarán el líquido folicular en busca de los óvulos maduros.
Los óvulos maduros obtenidos serán fecundados en el laboratorio con el semen de la pareja masculina o de un donante y se comprobará si se ha producido la fecundación.
Recuperación y reposo
Una vez finalizada la punción ovárica, es decir, cuando el ginecólogo ya ha puncionando todos los folículos ováricos, se traslada a la paciente a una habitación. Allí, permanecerá unas horas en reposo, recuperándose de los efectos de la anestesia.
Pasado este tiempo y tras comprobar que todo está bien, la paciente regresa a casa. Es posible que ese mismo día sienta pequeñas molestias derivadas de la intervención, pero no le impedirán seguir con sus rutinas habituales al día siguiente generalmente.
Posibles riesgos y efectos secundarios
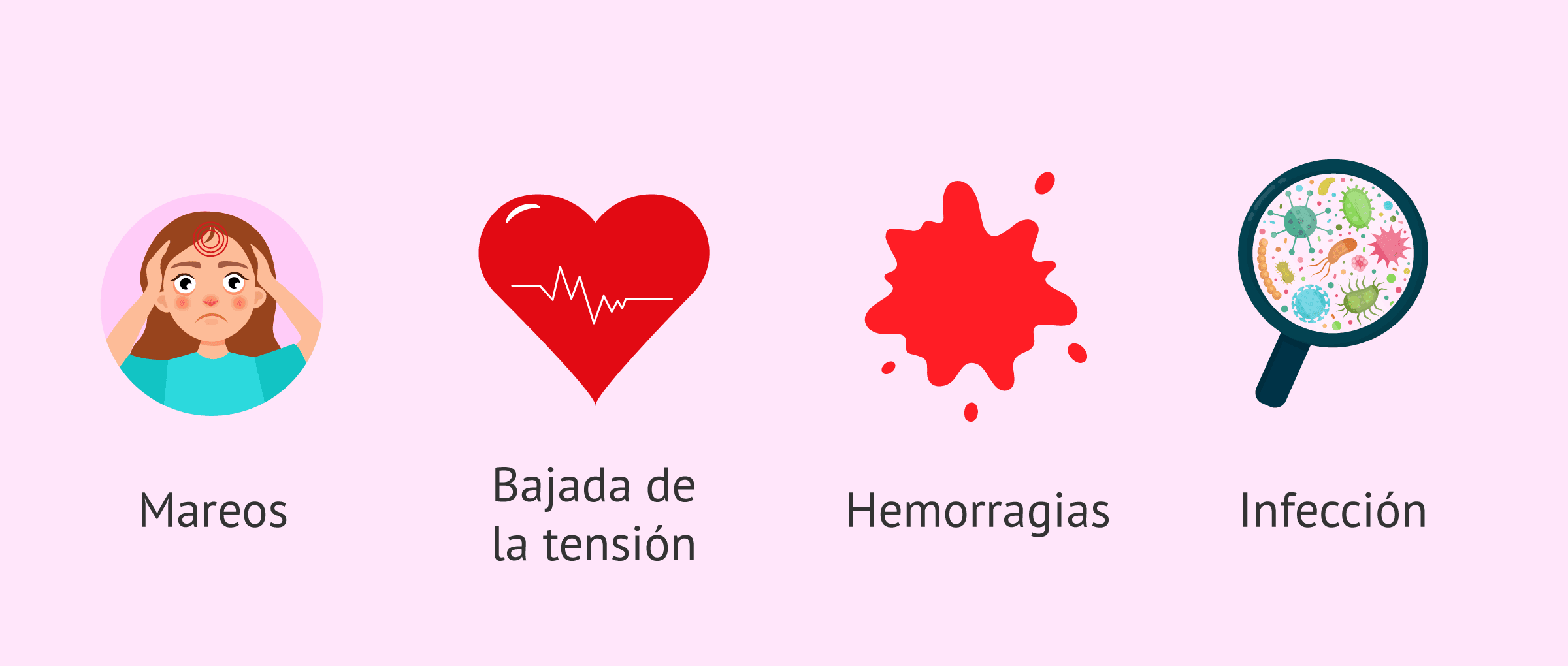
La aspiración ovárica es una cirugía sencilla que se realiza bajo anestesia suave o sedación intravenosa. Por tanto, los riesgos que pueden derivarse son bajos. Puede que la anestesia dé lugar a efectos secundarios como malestar, mareos, bajada de la presión arterial o vómitos, pero esto ocurre en muy pocas ocasiones.
En cuanto a la propia intervención, uno de los principales riesgos que puede derivarse de la punción ovárica es la lesión en los órganos pélvicos, pudiendo a su vez causar hemorragia e infección pélvica.
Para evitar posibles complicaciones, es importante que el ginecólogo haga una adecuada inspección ecográfica de la pelvis para descartar la acumulación de sangre en el fondo del saco de Douglas.
Recomendaciones para la punción
Uno de los requisitos imprescindibles para que la punción transcurra con normalidad y no implique efectos secundarios ni imprevistos, es el ayuno absoluto. No se debe beber ni comer durante las 6 horas anteriores a la punción.
Se aconseja que la paciente acuda acompañada a la clínica, ya que, debido a la sedación es posible que la mujer se sienta desorientada tras la intervención.
La mujer puede abandonar el centro al poco tiempo de realizarse la punción. Es recomendable esperar un tiempo prudencial de unas horas para recuperarse de la anestesia.
Además, pueden producirse molestias o pequeños sangrados vaginales después de la intervención. Lo más adecuado es estar ese mismo día de reposo y no realizar grandes esfuerzos para dar tiempo al organismo a recuperarse del todo.
Vídeo sobre la punción ovárica o folicular
En este vídeo, nuestra embrióloga Silvia Azaña nos cuenta todos los detalles acerca de la punción ovárica en un tratamiento de FIV:
Es una intervención sencilla que se realiza para extraer los óvulos de los folículos ováricos de la mujer. Se trata de un proceso de corta duración unos 30 minutos y se realiza bajo anestesia, por lo que la mujer no sentirá dolor.
Preguntas de los usuarios
¿Es posible realizar la punción si hay un endometrioma?
Sí, es posible realizar una punción teniendo la presencia de un endometrioma en alguno o en ambos ovarios.
Leer más
¿Es normal tener la regla dolorosa y abundante tras la punción ovárica?
Durante la estimulación ovárica controlada (EOC) en un ciclo de fecundación in vitro (FIV), los niveles de estrógenos aumentarán debido al crecimiento de mayor número de folículos a diferencia de un ciclo natural.
Este incremento estrogénico hará que el endometrio crezca un poco más y, al presentarse la regla unos 5-7 días después de la punción si no se ha llegado a realizar una transferencia embrionaria, esta regla podría ser abundante en cuanto a volumen de sangrado y dolorosa por las contracciones uterinas para la expulsión de la masa endometrial.
¿Los folículos con un tamaño superior a 23 mm pueden ser fecundados tras la punción?
Cuando un folículo ovárico alcanza un tamaño de 23 mm o más, puede indicar que se ha producido un crecimiento excesivo y, en algunos casos, la ovulación. Esto puede ser problemático durante un ciclo de tratamiento de FIV o IA, ya que la ovulación prematura significa que los óvulos maduros se liberarán antes de que puedan ser recolectados a través de la punción folicular, lo que reduce las posibilidades de éxito en el tratamiento
Leer más
¿Qué consecuencias graves pueden derivarse de la punción?
La punción folicular es una cirugía sencilla y con un riesgo muy bajo de complicaciones.
Los riesgos más graves serían la lesión de los órganos pélvicos (intestino, vejiga…), hemorragias o infecciones. Estas complicaciones son muy infrecuentes, ya que la punción se hace guiada por ecografía, de forma que el ginecólogo puede controlar hacia donde se dirige.
Otros efectos secundarios menos graves pueden ser mareos y vómitos tras la anestesia o molestias abdominales los primeros días tras la punción.
¿Qué se recomienda cuando solo se obtienen tres óvulos en la punción ovárica de un ciclo de FIV?
La cantidad de ovocitos que se obtendrán en un ciclo de Fecundación In Vitro es predecible, mediante el recuento de folículos antrales y la determinación de la hormona AMH previamente a la punción ovárica.
Así, habitualmente, el hecho de obtener solo tres folículos (o menos) debe haber sido previamente discutido con la mujer o pareja que va a someterse al tratamiento. Es en este momento, previo a la realización de cualquier tratamiento, cuando se debe desarrollar una estrategia conjunta, médico y pacientes, para gestionar esta baja respuesta ovárica.
Una vez se ha concluido el ciclo existen dos opciones. La primera sería congelar los ovocitos, realizar un nuevo ciclo (o varios) y acumular ovocitos. Posteriormente, se llevaría a cabo una Fecundación In Vitro al uso. Por ejemplo, tres ciclos con 3 ovocitos supondrán un tratamiento en el que teóricamente se usarán 9 ovocitos. Esto supone un ahorro de costes, ya que solo se realizará el trabajo del laboratorio en una ocasión, aunque puede suponer la pérdida de aquellos óvulos que no soporten el proceso de congelación y descongelación.
La segunda, consistiría en concluir la FIV. La probabilidad de gestación puede ser suficiente, dependiendo del caso (edad de la mujer, calidad ovárica, calidad seminal, etc.). Cada caso debe ser valorado de forma individual y por el equipo médico.
¿Se puede tomar ibuprofeno el día de antes de la punción ovárica?
Se debería evitar la toma de Ibuprofeno y otros AINEs (medicamentos antiinflamatorios no esteroides) previa a la punción ovárica, ya que este medicamento interfiere directamente con algunos procesos inflamatorios que se dan en el líquido folicular como consecuencia del pico de LH inducido por el ovitrelle o el decapeptyl, pudiendo retrasarlo y, por tanto, alterando el momento y los resultados de la punción.
¿Es aconsejable realizar la punción ovárica con hiperestimulación?
Hay que aclarar que el síndrome de hiperestimulación ovárica ocurre tras la ovulación, habitualmente tras la administración de HCG. Por ello, las punciones nunca se realizan en hiperestimulación, sino en riesgo de hiperestimulación.
Cuando una paciente está en riesgo de hiperestimulación, es posible realizar distintas estrategias:
- Bajar o parar la administración de gonadotrofinas
- disminuirá la calidad ovárica, pero se reduce la probabilidad de que aparezca la hiperestimulación.
- Evitar la administración de HCG (Ovitrelle)
- reduce la hiperestimulación a prácticamente cero. Es la estrategia más usada hoy día.
- Punción folicular
- disminuye el volumen ovárico, las molestias asociadas a la hiperestimulación, y podría reducir el número de células de la granulosa activas, por lo que ayudará a prevenir el síndrome.

¿Se siente dolor en la punción folicular?
No, la punción folicular se hace bajo anestesia y, por tanto, la paciente no siente dolor. Es posible que note ligera incomodidad antes de la intervención debido al aumento del tamaño de los ovarios causado por la estimulación ovárica.
Leer más
¿Qué se hace con los ovocitos tras la punción folicular?
La Dra. Ana Gaitero Martínez, directora médica de los centros HM Fertility Center y ginecóloga en HM Montepríncipe, nos cuenta en este vídeo el proceso de los ovocitos después de la punción ovárica:
Lo primero que hacemos es comprobar que están maduros porque solo vamos a poder fecundar los maduros. Entonces cuando lo sacamos de la punción, tienen unas células por fuera, entonces (hay que acumularlos) hay que quitarle esas celulitas de fuera para comprobar si están maduros o no y si vamos a poder fecundarlos después. En unas horas se fecundarán con el espermatozoide de la pareja.
¿En qué casos se hace la punción ovárica?
La punción ovárica se realiza cuando es necesario extraer los óvulos del ovario, ya sea para someterse a un fecundación in vitro, como para una donación de óvulos. También se realiza la punción folicular cuando una mujer quiere preservar su fertilidad, pues ello supone la obtención y posterior vitrificación de los óvulos.
Leer más
¿Cuánto es normal que duren los síntomas tras la punción ovárica?
Normalmente, las molestias tras la punción folicular suelen ser leves excepto en escasas ocasiones en las que ocurre un síndrome de hiperestimulación ovárica. Por ello, la duración de los síntomas después de la punción ovárica va a depender de si hay embarazo o no.
Si realizamos transferencia de embriones en fresco y el test es positivo, algunos de los síntomas pueden prolongarse durante las primeras semanas de embarazo; en aquellos casos en los que no realizamos transferencia o si el resultado del test es negativo, los síntomas desaparecerán con la siguiente regla.
Leer más
¿Se puede hacer la punción folicular sin anestesia?
Lo cierto es que sí se podría hacer la punción ovárica sin el uso de anestesia, lo que reduciría costes y tiempo. Sin embargo, se trata de un procedimiento doloroso para la mujer, ya que requiere puncionar la pared vaginal y la cápsula ovárica. Por ello, generalmente se realiza con sedación.
Además, si la mujer se mueve durante la intervención debido al dolor, al ginecólogo le resulta más complicado realizar la punción, que puede ser menos eficiente y puede conllevar más riesgos como el daño a estructuras u órganos cercanos.
Leer más
¿Es normal tener dolor abdominal después de la punción folicular?
Sí, muchas mujeres sienten pequeñas molestias en la zona abdominal y vaginal debido a la intervención. Lo habitual es que el dolor se note el mismo día de la punción y quizá también al día siguiente, pero irá disminuyendo hasta desaparecer conforme pasen los días desde la punción.
¿La punción ovárica es igual en FIV que en ICSI?
Sí, la fecundación in vitro convencional y la ICSI solo difieren en el momento de la fecundación propiamente dicha, es decir, en la forma de fusionar el óvulo y el espermatozoide, pero el resto de pasos del proceso son iguales.
Leer más
¿Es normal sangrar tras la punción ovárica?
Marta Barranquero, embrióloga en Reproducción Asistida ORG, nos responde en este vídeo si es normal sangrar tras la punción folicular:
Lo más habitual es que la menstruación llegue al cabo de unos 10 días desde la punción ovárica. Sin embargo, en ocasiones, hay desajustes menstruales debido a la medicación hormonal administrada durante la fase de estimulación ovárica.
Decirte también que, a veces, puede aparecer un ligero manchado tras la punción que es una consecuencia del propio procedimiento y de la propia aspiración folicular.
Lecturas recomendadas
Cuando se han extraído los óvulos y se han fecundado en el laboratorio, hay que esperar a que se desarrollen embriones viables para transferirlos al útero de la mujer. Si quieres obtener más información sobre esta etapa de la FIV, puedes visitar el siguiente artículo: La transferencia de embriones: cuándo y cómo se hace.
Por otro lado, la FIV puede realizarse de forma convencional o mediante inyección intracitoplasmática de espermatozoides, también llamada ICSI. La elección de una técnica u otra dependerá de cada caso particular. Si quieres más información relacionada con el tema, te invitamos a visitar este enlace: FIV o ICSI: ¿Qué es mejor? ¿Cuál es la diferencia?
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Bennett, SJ, Waterstone JJ, Cheng WC, Parsons J. Complications of transvaginal ultrasound-directed follicle aspiration: a review of 2670 consecutive procedures. J Assist Reprod Genet 1993;10:72-7.
Borlum KG, Maiggard S. Transvaginal oocyte aspiration and pelvic infection. Lancet 1989;2:53-4.
Dickey RP, Taylor SN, Lu PY, Sartor BM, Rye PH, Pyrzak R (2002). Effect of diagnosis, age, sperm quality, and number of preovulatory follicles on the outcome of multiple cycles of clomiphene citrate-intrauterine insemination. Fertil Steril;78:1088 – 1095.
Dicker D, Ashkenazi J, Feldberg D, Levy T, Dekel A, BenRafael Z. Severe abdominal complications after transvaginal ultrasonographically guided retrieval of oocytes for IVF & ET. Fertil Steril 1993;59:1313-15.
El-Shawarby SA, Margara RA, Trew GH, Lavery SA. A review of complications following transvaginal oocyte retrieval for in-vitro fertilization. Hum Fertil 2004;7(2):127-33.
Hamoda H, Sunkara S, Khalaf Y, Braude P, El-Toukhy T. Outcome of fresh IVF/ICSI cycles in relation to the number of oocytes collected: a review of 4,701 treatment cycles. Hum Reprod 2010;25:147.
Klemetti R, Sevon T, Gissler M, and Hemminki E. Complications of IVF and ovulation induction. Hum Reprod 2005;20(12):3292-300.
Molina Hita Ma. del M, Lobo Martinez S, Gonzalez Varea, Montejo Gadea JM, Garijo Lopez E, Cuadrado Mangas C. Correlation between the number of oocytes and the pregnancy rate in IVF-ICSI cycles. Revista Iberoamericana de Fertilidad y Reproduccion Humana 2008; 25:153 – 159. Spanish.
Paulson RJ. Oocytes from development to fertilization. In: Lobo RA, Mishell DR Jr, Paulson RJ, Shoupe D, editors. Infertility, contraception and reproductive endocrinology. 4th ed. Cambridge: Blackwell Scientific Publications, 1997:174–82.
Paulson RJ, Marrs RP. Ovulation stimulation and monitoring for in vitro fertilization. Curr Probl Obstet Gynecol Fertil 1986;9:497–526.
Preguntas de los usuarios: '¿Es posible realizar la punción si hay un endometrioma?', '¿Es normal tener la regla dolorosa y abundante tras la punción ovárica?', '¿Los folículos con un tamaño superior a 23 mm pueden ser fecundados tras la punción?', '¿Qué consecuencias graves pueden derivarse de la punción?', '¿Qué se recomienda cuando solo se obtienen tres óvulos en la punción ovárica de un ciclo de FIV?', '¿Se puede tomar ibuprofeno el día de antes de la punción ovárica?', '¿Es aconsejable realizar la punción ovárica con hiperestimulación?', '¿Se siente dolor en la punción folicular?', '¿Qué es la punción ovárica?', '¿Qué se hace con los ovocitos tras la punción folicular?', '¿En qué casos se hace la punción ovárica?', '¿Cuánto es normal que duren los síntomas tras la punción ovárica?', '¿Cómo es la aspiración folicular paso a paso?', '¿Se puede hacer la punción folicular sin anestesia?', '¿Cuáles son los posibles riesgos y efectos secundarios de la punción folicular?', '¿Es normal tener dolor abdominal después de la punción folicular?', '¿Hay alguna recomendación para la punción ovárica?', '¿La punción ovárica es igual en FIV que en ICSI?' y '¿Es normal sangrar tras la punción ovárica?'.
Autores y colaboradores












Hola: Me gustaría saber qué sucede justo después de la punción ovárica. Tengo entendido que los ovocitos que no han madurado se dejan unas horas en laboratorio para ver si maduran. Sin embargo, ¿cuántas horas se deben dejar como mínimo o máximo para ver si maduran y cómo se da cuenta el técnico que no van a madurar? ¡Gracias por la ayuda!
Hola Blaflor,
El líquido folicular obtenido en la punción ovárica pasa al laboratorio y los embriólogos son los encargados de buscar los ovocitos y determinar cuantos de ellos son maduros o, lo que es lo mismo, están metafase II.
Para ello, será necesario decumular los ovocitos, es decir, eliminar la capa de células de la granulosa que se encuentra alrededor del ovocito. Este procedimiento se lleva a cabo unas 2-4 horas después de la punción folicular aproximadamente, ya que los ovocitos pueden experimentar una maduración final durante este tiempo.
Una vez decumulados, se clasificarán los ovocitos como maduros si se observa la presencia del corpúsculo polar en posición adecuada. De no ser así, se clasificaría como ovocito inmaduro que se podría distinguir entre un ovocito en metafase I o una vesícula germinal.
Espero haberte ayudado.
Un saludo.
Buenas a todos, mañana me hacen la punción ovárica. ¿Tengo que tener algunos cuidados? Ánimo a todas.
Hola Vela_36,
Después de ser sometida a una punción ovárica, la mujer puede sentirse un poco desorientada por los efectos de la medicación para la sedación. Por ello, se suele recomendar acudir a la clínica de fertilidad acompañada. Además, se aconseja que la mujer tenga reposo y no realice esfuerzos excesivos para que su cuerpo se recupere por completo.
Espero haberte ayudado.
Un saludo.
Hola! Una duda, ¿la sedación no es obligatoria por ley para la punción ovárica en fiv no? ¿Puedes pedir sin anestesia verdad?
Hola lylym31,
No hay ninguna ley que especifique que deba usarse la sedación obligatoriamente para hacer la punción folicular. No obstante, tal y como hemos comentado en el artículo, esta intervención sin anestesia sería muy dolorosa para la mujer.
Además, también sería peligroso hacer la punción sin sedación, pues si la mujer no está completamente quieta el ginecólogo podría tener dificultad para hacer la aspiración y dañar algún órgano de la pelvis.
Espero haber resuelto tu duda.
Un saludo
Hola a todas, ¿alguien podrá decirme si es normal? Me hicieron una punción para congelar mis óvulos, todo normal, esperé hasta mi menstruación para tener relaciones sexuales, el problema es que me duele demasiado la penetración, ya lo intenté dos veces y cada vez que lo hago tardo varios días en recuperarme del dolor e hinchazón. Desde la punción ya pasó un mes.
Hola Ana,
No es normal sentir molestias de la punción si ya ha pasado un mes. Te recomiendo visitar al médico para valorar si tienes síntomas de un síndrome de hiperestimulación ovárica tardío, aunque si te vino la menstruación es poco probable.
Puedes leer más sobre este tema aquí: Riesgos de la fecundación in vitro.
Espero haberte ayudado.
Un saludo
Hola, hoy estuve en la punción, sin embargo estaba programada para las 7 am y el procedimiento no se hizo hasta las 8 am. ¿Es posible que se haya dañado el resultado porque no se hizo a las 36 horas exactas que me apliqué la inyección de Gonapeptil Daily? El médico fue muy incisivo en que debería ser exacto. ¿Alguien me puede ayudar?
Hola Lina,
No, no te preocupes, la punción no tiene por qué realizarse a las 36 horas exactas de la inyección del inductor de la ovulación, existe un margen de unas 4 horas en las que el procedimiento se puede realizar sin que se vean alterados los resultados. Por una hora el número de ovocitos que extraigan no se va a ver empeorado ni reducido.
Un saludo
¡Hola! A ver si alguien me puede contar su caso y me tranquiliza un poco porque estoy de los nervios… Me tienen que realizar la punción, con sedación lógicamente y estoy súper asustada. A mi nunca me han sedado ni me han puesto si quiera una vía… No se que se siente cuando te sedan, tengo un miedo horrible.
Hola Ana,
es normal que te sientas asustada frente a este tipo de procedimiento, más aún si nunca te has sometido a un proceso de anestesia. La sedación, aunque puede ser molesta en su aplicación, te adormecerá, te relajará y evitará que sufras cualquier tipo de dolor.
No te preocupes, la mayoría de mujeres que se han sometido a la punción folicular expresan que tanto la intervención como la recuperación son muy rápidas y prácticamente no sintieron molestias.
Esperamos que todo vaya bien,
un saludo.
Hola, yo estaba igual que tú pero la verdad es que lo pasas mal antes por los nervios, pero una vez que te dan la anestesia ya está. No te enteras de nada y es un sueño muy tranquilo. Yo entré en el hospital a las 7:30 y entre una cosa y otra, cuando por fin me llamaron para prepararme para entrar, ya eran las 8 y 15 más o menos. Así que no te pongas nerviosa si se retrasa un poco que no pasa nada es normal.
Luego me llevaron en camilla, me pusieron una guía para el suero y anestesia, los enfermeros fueron muy amables. Me llevaron al quirófano donde estaba todo el equipo, el médico me saludó, eso me tranquilizó un poco, estuve 2 minutos despierta mientras me ponían los parches para controlar mis señales vitales, el suero y toda la parafernalia. Y nada, el anestesista me dijo te voy a poner un tranquilizante y te sentirás un poco mareada antes de dormirte y ya no me acuerdo de nada, ni siquiera me acuerdo del mareo jejeje. Ah una cosa, cuando te conectan el calmante en la guía te duele un poquito y notas, tú tranquila y no te asustes. Yo mientras estaban preparando todo me mentalicé que estaba mi marido conmigo y me funcionó. Cuando me desperté me di cuenta que había soñado que él venía a estar conmigo. Así que cuando estés ahí piensa en algo que te tranquilice. Mucha suerte.
¿Cómo te fue la punción? Yo también me la tengo que hacer y me da miedo
Hola eva53,
La punción ovárica es una intervención sencilla, rápida e indolora. Se utiliza una sedación suave para el procedimiento, por lo que no sentirás nada. Además, la recuperación tras la punción ovárica es bastante rápida y podrás regresar a casa el mismo día. No te preocupes.
¡Mucho ánimo!
Un saludo.