La fecundación in vitro (FIV) hace referencia a la unión del óvulo de la mujer y los espermatozoides del hombre en el laboratorio con el objetivo de generar embriones.
El procedimiento de FIV convencional y de FIV con miroinyección intracitoplasmática de espermatozoides (FIV-ICSI) es el mismo, a excepción de uno de los pasos: la unión del óvulo y el espermatozoide. Por ello, en este artículo se van a detallar cada uno de los pasos necesarios para llevar a cabo una FIV de forma general.
Por otra parte, el proceso de FIV tampoco cambia si se lleva a cabo en una clínica privada o en la Seguridad Social. La única diferencia serán los tiempos de espera y el coste del tratamiento.
A continuación tienes un índice con los 8 puntos que vamos a tratar en este artículo.
- 1.
- 1.1.
- 1.2.
- 1.3.
- 1.4.
- 1.5.
- 1.6.
- 1.7.
- 1.8.
- 1.9.
- 1.10.
- 2.
- 3.
- 4.
- 4.1.
- 4.2.
- 4.3.
- 4.4.
- 4.5.
- 4.6.
- 4.7.
- 4.8.
- 5.
- 6.
- 7.
- 8.
¿En qué consiste el proceso de FIV?
Fecundación "in vitro" significa fusionar los gametos (óvulos y espermatozoides) en el laboratorio para crear embriones que, posteriormente, se transferirán al útero de la mujer para lograr un embarazo.
Previamente a la unión de los gametos, es necesario seguir una serie de pasos. A continuación, se detallan cada uno de ellos.
Estimulación ovárica controlada
La estimulación ovárica consiste en la administración de hormonas específicas a la mujer con dos fines principales:
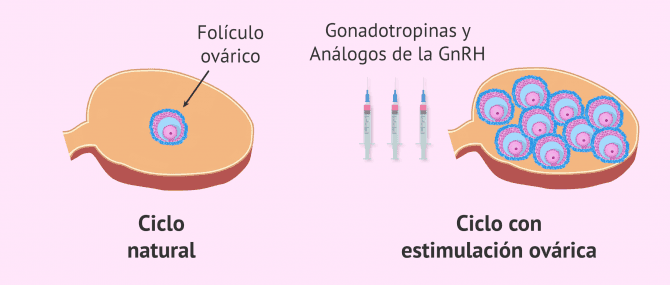
- Conseguir que todos los óvulos que inician el crecimiento en ese ciclo, logren el estadio de maduración final. En el ciclo natural de la mujer, solo uno de los óvulos llega al estadio final de maduración, el cual será liberado en la etapa de ovulación. Por tanto, a mayor cantidad y calidad de óvulos, mayor será la probabilidad de obtener embriones y la tasa de embarazo aumentará.
- Controlar el ciclo ovárico y saber aproximadamente cuándo los óvulos están maduros y, por tanto, cuándo va a ocurrir la ovulación. De esta forma se aumenta la posibilidad de éxito.
Existen varios los protocolos médicos para estimular el ovario, aunque generalmente consisten en la administración de gonadotropinas y análogos de la GnRH.
El médico establecerá el tratamiento de estimulación ovárica más apropiado para cada paciente.
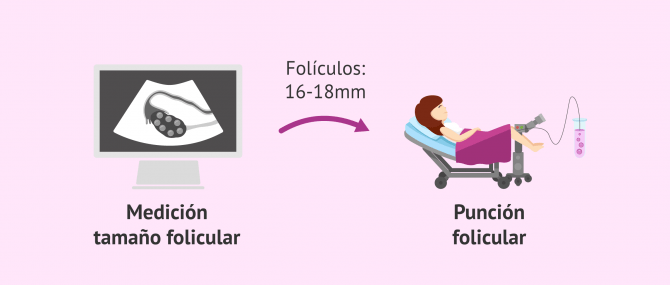
Normalmente, la estimulación ovárica tiene una duración de 6-10 días, tiempo durante el cual será necesario que la paciente acuda a consulta médica periódica cada 2 ó 3 días. Así, el especialista controlará la evolución del ovario y podrá programar la punción en el momento adecuado, es decir, cuando los folículos ováricos alcancen un tamaño de 16-18 mm.
En el siguiente vídeo, nuestra embrióloga Silvia Azaña, nos explica por qué se realiza este paso de la estimulación ovárica en la FIV.
En un ciclo con estimulación ovárica, de manera muy resumida, las inyecciones hormonales tienen la finalidad de que esos folículos ováricos que se iban a perder en ese ciclo menstrual, gracias a las hormonas administradas, puedan avanzar en su desarrollo.
Si quieres conocer los detalles exactos de este paso, visita este enlace: Estimulación del ovario.
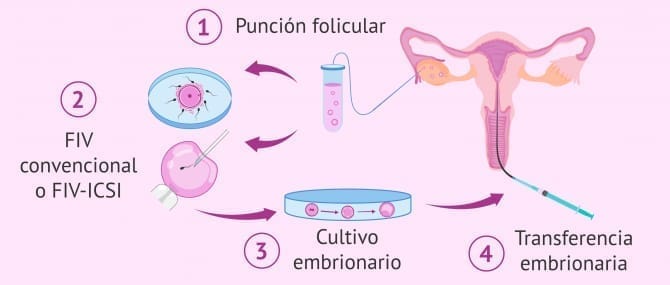
Punción folicular
Una vez que los folículos ováricos alcanzan el tamaño deseado, el siguiente paso es la obtención de los óvulos por punción folicular u ovárica. Se trata de una intervención quirúrgica realizada bajo anestesia en la que el ginecólogo va pinchando los folículos del ovario ("bolsas" que contienen los óvulos) y aspirando su contenido. Posteriormente, el líquido folicular aspirado será analizado en el laboratorio en busca de los óvulos.
Este proceso dura más o menos 30 minutos y la paciente no siente dolor.
La mujer puede volver a casa cuando finaliza la punción ovárica, por lo que no requiere hospitalización.
Si quieres conocer más datos sobre la punción folicular, puedes visitar este artículo: ¿Qué es la punción ovárica en un proceso de FIV?.
Recogida y preparación del semen
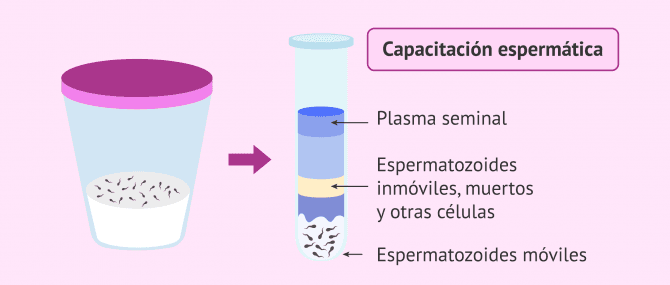
Generalmente, la muestra de esperma se obtiene por masturbación y requiere un periodo de abstinencia de 3-5 días. Unos minutos después de la eyaculación, la muestra pasa por un proceso conocido como capacitación espermática que consiste en eliminar los espermatozoides de mala calidad y el plasma seminal. Así, se concentra la muestra en espermatozoides con movilidad progresiva.
En casos en los que la masturbación no permite obtener espermatozoides, la muestra puede ser obtenida por biopsia testicular o aspiración de epidídimo. Este tipo de muestras requieren la fecundación a través del método de ICSI, debido a la baja cantidad y mala calidad de los espermatozoides.
Cuando los espermatozoides se obtienen mediante biopsia testicular o aspiración de epidídimo, la técnica de fecundación siempre es la ICSI.
Fecundación o fusión de los gametos
La fecundación se refiere al momento en que óvulo y espermatozoide se fusionan para juntar la dotación genética de ambos padres y dar lugar al nuevo ser. La unión puede darse con mayor o menor intervención del embriólogo. No obstante, en general funciona de la siguiente manera:
- FIV convencional
- el embriólogo simplemente coloca en la misma placa de cultivo los óvulos y los espermatozoides, a la espera de que éstos últimos sean capaces de penetrar en el óvulo.
- ICSI
- el embriólogo es el que deposita directamente el espermatozoide en el interior del óvulo.
Nuestra embrióloga, Silvia Azaña, te cuenta en este vídeo a qué se refieren cuando hablan de FIV, FIV convencional, ICSI, FIV-ICSI, para que no haya dudas.
Como dice Silvia:
FIV es el término más general y son las siglas de Fecundación in vitro. Por tanto, una FIV hace referencia a un tratamiento de reproducción asistida en el que la fecundación del óvulo por el espermatozoide ocurre in vitro, es decir, en el laboratorio. Pero hay distintas formas de llevar a cabo esa fecundación en el laboratorio y, de ahí, surgen los otros términos.
Además, en el siguiente artículo puedes leer todas las diferencias entre estos dos tipos de fecundación in vitro: Diferencias FIV convencional e ICSI.
Comprobar la fecundación
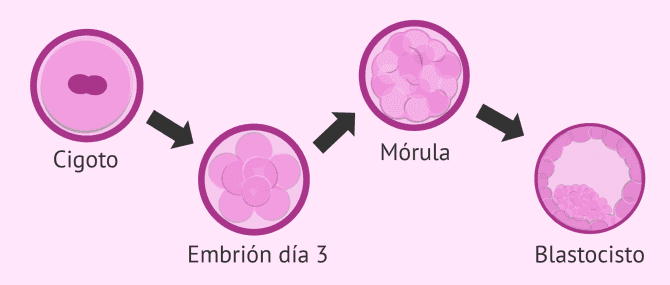
Cuando han transcurrido entre 16 y 20 horas de la fecundación, el embriólogo comprueba si el óvulo ha sido correctamente fecundado o si por el contrario a habido algún error que ha impedido la fusión.
Para ello, analiza la presencia de los dos corpúsculos polares (CP) y los dos pronúcleos (PN), que se fusionarán para dar lugar al cigoto (embrión de una célula).
Cultivo de los embriones
Los cigotos se dejan en cultivo para que continúen su evolución, pasando por el estadio de embrión y blastocisto. Estos embriones se dejarán en un incubador específico que mantiene las condiciones de temperatura y gases idónea para el crecimiento embrionario hasta el momento de la transferencia al útero materno. Durante el tiempo en que están en el incubador, se analizará su estado y se determinará su calidad.
Puedes leer más pinchando en el siguiente enlace: Calidad embrionaria para transferencia o congelación de embriones.
Preparación del endometrio
La paciente recibirá medicación hormonal distinta a la de la estimulación ovárica para conseguir que su endometrio esté receptivo, es decir, sea capaz de interaccionar con el embrión para que éste implante y de inicio al embarazo.
El endometrio debe tener un aspecto trilaminar y un grosor de entre 7 y 10 mm aproximadamente para favorecer la implantación embrionaria.
En la mayoría de las ocasiones, la medicación para la preparación endometrial consiste en estrógenos y progesterona. Estos fármacos se pueden administrar por vía vaginal, oral o en forma de parches.
Si la FIV se hace en fresco, muchas veces se aprovecha la liberación natural de estrógenos y únicamente se da progesterona para apoyar la fase lútea.
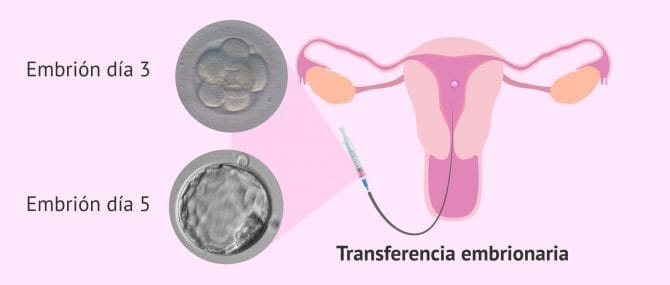
Transferencia de embriones
En base a la calidad de los embriones, se selecciona el mejor embrión, es decir, el de mayor potencial de implantación. Este embrión se transfiere al útero de la futura madre a través de una cánula específica, a la espera de que implante en el endometrio uterino y se produzca así el embarazo.
La transferencia es indolora y de corta duración. Se trata de un proceso sencillo que es realizado por el ginecólogo en la consulta o en el quirófano sin necesidad de anestesia.
Te recomendamos leer este artículo para mayor información relacionada con esa fase de la FIV: La transferencia de embriones: cuándo y cómo se hace.
Congelación de los embriones
La legislación española permite transferir un máximo de tres embriones, aunque lo común es uno o en algunos casos dos. Sin embargo, él número de embriones que se obtiene en un ciclo de FIV puede ser superior. Por esta razón, existen tres posibles destinos para aquellos embriones de buena calidad que no se vayan a transferir:
- Criopreservar los embriones para futuras transferencias embrionarias.
- Donación de embriones a otras personas con problemas de fertilidad.
- Donación de embriones a la investigación.
Prueba de embarazo
Una vez realizada la transferencia embrionaria, la mujer deberá esperar entre 10 y 15 días para hacer una prueba de embarazo y comprobar si el tratamiento de FIV ha tenido éxito.
La prueba de embarazo se puede hacer tanto en orina como en sangre. Ambas técnicas se basan en la detección de la hormona beta-hCG, conocida por ello como "la hormona del embarazo". Por esta razón, al periodo entre la transferencia y el test de embarazo se le conoce como "la beta-espera".
¿Cómo organizarse para una FIV?
En este vídeo, Silvia Azaña, embrióloga en Reproducción Asistida ORG, nos habla sobre los tiempos en un tratamiento de FIV, para una mejor organización.
Como dice Silvia:
Si ya tienes (o tenéis) los resultados de todas las pruebas del estudio de fertilidad y el gine te ha dicho que el tratamiento más indicado es una fecundación in vitro, es posible que tengas algunas dudas sobre cómo organizarte para todas las visitas a la clínica. Así que voy a contarte, de modo general, la planificación de una FIV.
Precio de la FIV
El coste de la fecundación in vitro varía en función del centro donde se realice el tratamiento y de las características de cada paciente. Aproximadamente puede costar entre 3.000 y 5.000€.
Hay que tener en cuenta que muchos de los pasos comentados anteriormente no se incluyen en el presupuesto inicial, como por ejemplo la congelación de embriones. Esto se considera un proceso aparte y su precio es de 300-600€. Los mismo ocurre con la medicación para la estimulación y para la preparación del endometrio, lo cual encarece el tratamiento unos 1.000-1.500€.
La pareja debe informarse bien de todo lo incluido en el presupuesto inicial una vez decidido que el tratamiento de reproducción asistida va a llevarse a cabo.
Si al comparar presupuestos lo haces solo mirando el precio final, es muy probable que no estés teniendo en cuenta aquello en el que las clínicas son menos claras.
Hemos creado esta guía de fertilidad para que entender los presupuestos sea muy sencillo y puedas compararlos sin sorpresas, ni abusos.
Es importante tener presente que el embarazo no siempre se consigue a la primera. Por ello, debes consultar el coste de someterte a más intentos en la clínica y si hacen algún tipo de descuento.
Preguntas de los usuarios
¿Puede cancelarse un ciclo de FIV, una vez comenzado y no llegar a la transferencia?
Si. Tanto de forma esperable como inesperada. En ocasiones, se sabe que la reserva ovárica de la mujer es baja, que la calidad seminal es mala, o existen otras condiciones que pueden determinar que un ciclo de FIV no llegue hasta el final.
Sin embargo, otras veces no es esperable y en algún momento del ciclo de FIV se debe proceder a su cancelación.
¿Las pastillas anticonceptivas se dan siempre antes de un tratamiento de fertilidad?
No necesariamente. Un ciclo de estimulación ovárica puede comenzar entre el 1º y 4º día de la regla sin usar anticonceptivos. Sin embargo, tienen muchas utilidades en nuestra especialidad.
Leer más
¿Cuáles son las recomendaciones después de una FIV?
Hace un tiempo se decía que tras la fecundación in vitro debía de realizarse reposo, al menos durante dos días, pues habitualmente las transferencias embrionarias se realizaban en día 3 del desarrollo embrionario, por lo que la implantación embrionaria tenía lugar en aproximadamente dos días. Así, se pensaba que los esfuerzos físicos podrían ser contraproducentes para el proceso de implantación de unos embriones que de forma natural estarían viajando por las trompas de Falopio, mientras que en una FIV quedaban libres en la cavidad uterina.
Con la llegada de las transferencias en día 5, este concepto se ha ido abandonado poco a poco. Sin embargo, todavía existen centros que recomiendan reposo a sus pacientes tras la transferencia, de al menos un día.
En la actualidad existen estudios científicos que demuestran que no es necesario ningún tipo de reposo tras realizar una FIV. De hecho, muchas pacientes internacionales vuelan a sus países de origen el mismo día de la transferencia, sin que eso suponga una disminución de sus probabilidades de embarazo.
De esta forma, una mujer puede reincorporarse a su vida habitual tras la finalización de su Fecundación In Vitro, por supuesto, usando el sentido común y evitando esfuerzos que no son habituales en ella. Por ejemplo, los días posteriores a una FIV, no deben ser utilizados para iniciar actividades para las que la mujer no esté ya entrenada y/o para batir marcas deportivas.
¿Cómo es el procedimiento de FIV con embriones congelados?
La FIV con embriones congelados consiste directamente en la preparación endometrial y la transferencia de los embriones al útero materno. Los pasos de estimulación ovárica, punción folicular y cultivo de embriones se obvian puesto que los embriones ya han sido creados y criopreservados.
¿Qué vacunas son imprescindibles tener antes de una FIV?
La mujer con deseos de gestación debe ser tratada como el resto de la población en general. Esto quiere decir que debe de haber cumplido con el calendario de vacunación durante la niñez con lo que se encontrará protegida frente a determinadas enfermedades infectocontagiosas.
Dentro del estudio básico de infertilidad solicitado a las pacientes previo al inicio de un ciclo, se encuentra la rubeola. Si en los resultados se observa que no se encuentra inmunizada, se recomienda colocarse la vacuna y esperar tres meses antes de empezar el ciclo o quedarse embarazada.
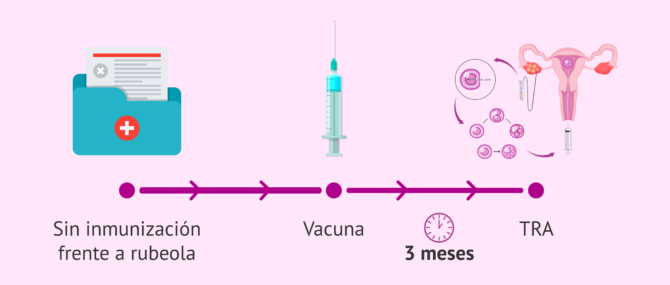
En cuanto al COVID, las recomendaciones del Ministerio de Sanidad Español aconsejan vacunarse a todas aquellas mujeres que planean quedarse embarazadas en el futuro cuando corresponda por calendario de vacunación, sin rechazar ni posponerla por el deseo de embarazo.
¿Cuál es la duración del procedimiento de fecundación in vitro?
La fecundación in vitro dura aproximadamente un ciclo femenino, es decir, unos 30 días. Desde el inicio del ciclo menstrual, marcado en el momento en que baja la regla, la mujer empieza a estimularse. Unos 6-10 días después, se programará la punción folicular, en la que se obtendrán los óvulos, los cuales se fecundarán y darán lugar a los embriones. Éstos se mantendrán en cultivo y, pasados 3 o 5 días, dependiendo del caso, se transferirán al útero materno. En este momento, habrán pasado unos 15 días aproximadamente.
Dos semanas después de la transferencia, podremos hacer la prueba de embarazo y comprobar si el tratamiento ha tenido éxito.
¿Cuándo se hace la transferencia embrionaria tras la punción ovárica?
Marta Barranquero, embrióloga en Reproducción Asistida ORG, nos cuenta en este vídeo cuánto tiempo pasa desde la punción ovárica hasta la transferencia embrionaria:
Si la transferencia embrionaria se realiza en fresco, es decir, en el mismo ciclo en el que se hace la punción ovárica, entonces los embriones permanecerán en el laboratorio entre 3 y 5 días desde la punción. La decisión de si transferir embriones en día 3 o en día 5 de desarrollo dependerá de cada situación, pero siempre es conveniente evaluar los pros y los contras de transferir en día 3 o en día 5 antes de tomar una decisión.
¿La medicación de FIV es siempre la misma?
No. Existen distintos protocolos de estimulación ovárica que requieren diferentes fármacos. Sin embargo, el objetivo de todos ellos es el mismo. Además, para la preparación endometrial también existen varios protocolos, ya que es muy importante personalizar los tratamientos de reproducción asistida para conseguir el mejor resultado.
Por ello, será necesario tener en cuenta la situación de cada paciente y sus características para determinar la medicación hormonal y la dosis más adecuada. Además, será necesario llevar un control de la respuesta ovárica a la medicación por si procediera hacer alguna modificación del tipo de fármaco o de la dosis.
Lecturas recomendadas
Si te gustaría conocer la tasa de embarazo de la FIV según tu edad, te recomendamos visitar el siguiente artículo: Porcentajes de éxito de la fecundación in vitro (FIV).
Además, si quieres profundizar en el coste de este tratamiento de fertilidad, entonces te resultará interesante acceder a este enlace: ¿Cuál es el precio de la FIV y qué es lo que incluye y no incluye?
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
ACE, Association of Clinical Embryologists (2003). Accreditation Standards and Guides for IVF Laboratories.
Alper M, Brinsden PR, Fischer R, Wikland M (2002). Is your IVF program good? Hum Reprod; 17: 8-10 (Ver)
Bourgain C, Devroey P. The endometrium in stimulated cycles for IVF. Hum Reprod Update 2003;9:515 – 522 (Ver)
Brian, K. (2010). The Complete Guide to IVF: An Insider’s Guide to Fertility Clinics and Treatments. Published by Hachette Digital, Londres (Ver)
The Practice Committee of the American Society for Reproductive Medicine and the Practice Committee of the Society for Assisted Reproductive Technology. Criteria for number of embryos to transfer: a committee opinion. Fertil Steril 2013; 99(1):44-6 (Ver)
Gianaroli L, Plachot M, van Kooij R, Al-Hasani S, Dawson K, DeVos A, Magli MC, Mandelbaum J, Selva J, van Inzen W (2000). ESHRE guidelines for good practice in IVF laboratories. Committee of the Special Interest Group on Embryology of the European Society of Human Reproduction and Embryology. Hum Repro; 15: 2241-6 (Ver)
Lenton, E. (1993) Natural cycle versus stimulated cycle IVF. /. Assist. Reprod. Genet., 10,406-08.
Mantikou E, Youssef MA, van Wely M, van der Veen F, Al-Inany HG, Repping S, et al. Embryo culture media and IVF/ICSI success rates: a systematic review. Hum Reprod Update 2013;19:210–20 (Ver)
Mayer J, Jones EL, Dowling-Lacey D, Nehchiri F, Muasher SJ, Gibbons WE, Oehninger SC. Total quality improvement in the IVF laboratory: choosing indicators of quality. Reprod BioMed Online 2003;7:695- 9 (Ver)
Nijs, M. and Geerst, L. (1993) Prevention of multiple pregnancies in an IVF program. Fertil. Steril., 59, 1245-1250 (Ver)
Preguntas de los usuarios: '¿Cuáles son los tiempos durante un tratamiento de FIV?', '¿Puede cancelarse un ciclo de FIV, una vez comenzado y no llegar a la transferencia?', '¿Por qué se pierden embriones a lo largo del tiempo de cultivo?', '¿Las pastillas anticonceptivas se dan siempre antes de un tratamiento de fertilidad?', '¿Cuáles son las recomendaciones después de una FIV?', '¿Cómo es el procedimiento de FIV con embriones congelados?', '¿Qué vacunas son imprescindibles tener antes de una FIV?', '¿Cuál es la duración del procedimiento de fecundación in vitro?', '¿Cuándo se hace la transferencia embrionaria tras la punción ovárica?' y '¿La medicación de FIV es siempre la misma?'.










Estamos a punto de hacerme la punción para extraer los óvulos este viernes y estoy súper nerviosa, muy nerviosa. Nunca he entrado en un quirófano. ¿Duele mucho? ¿Me tienen que ingresar en el hospital o me puedo ir a mi casa el mismo día a descansar?
Hola M_M_Clarita,
Comprendo perfectamente tus nervios, pero quiero transmitirte mucha tranquilidad. La punción folicular es una intervención muy sencilla, rápida (suele durar unos 15-20 minutos) y totalmente indolora.
La punción ovárica se realiza bajo una sedación suave, lo que significa que estarás dormida durante el proceso y no sentirás absolutamente nada. No requiere ingreso hospitalario. Tras la intervención, permanecerás en el hospital un breve periodo de tiempo hasta comprobar la tolerancia tras la anestesia. En cuanto estés recuperada por completo, podrás volver a casa.
Generalmente, se recomienda que el día de la punción descanses en el sofá y no hagas grandes esfuerzos, pero al día siguiente podrás hacer vida prácticamente normal. Tienes más información acerca de este tema en el siguiente artículo: ¿En qué consiste la punción folicular de un proceso de FIV?
Además, si te gustaría saber algunos consejos tanto para mañana como para los próximos pasos de tu FIV, puedes acceder gratis a nuestra Guía de Fertilidad.
¡Que vaya fenomenal el viernes!
Un saludo.
Hola, estoy un poco asustada porque el martes me hacen la punción ovárica seguramente. Todo el mundo me decía que la FIV era un proceso largo y desesperante, estoy de los nervios. ¿Es dolorosa la punción ovárica? Tengo miedo…
Hola Herolin,
La etapa de extracción de óvulos en un procedimiento de FIV es un tema que siempre preocupa a la mayoría de mujeres, pero no debes asustarte.
Durante el proceso de punción ovárica no se siente dolor, ya que se realiza bajo sedación. No obstante, la mujer puede sentir una sensación incómoda antes de someterse a la intervención debido al gran tamaño de los ovarios.
Te recomiendo leer el siguiente artículo para obtener más información sobre el tema: ¿Qué es la punción folicular de un proceso de FIV?
Espero haberte ayudado.
Un saludo.
Hola, yo estoy con la estimulación ovárica y me encuentro muy hinchada… Si al final tengo hiperestimulación, ¿me harán la transferencia en otro mes? ¿Tendré que esperar más? Gracias…
Hola aBBa,
Eso te lo dirá el médico cuando vayas a las revisiones y cuando finalmente te haga la punción folicular. Efectivamente, si hay riesgo de padecer el síndrome de hiperestimulación ovárica, será necesario posponer la transferencia embrionaria a un siguiente ciclo.
Puedes leer más sobre esto aquí: Transferencia embrionaria en ciclo sustituido.
Espero haberte ayudado.
Un saludo
Necesito ayuda, tengo 45 años y tengo una relación desde los 29 años y tanto él como yo queremos un hijo pero estoy esterilizada desde hace 15 años. Todavía soy fértil porque veo mi periodo de forma normal, ¿cuánto me costaría la fecundación in vitro?
Hola noralis,
Aunque tus ciclos menstruales sigan siendo regulares, es muy probable que tu reserva ovárica esté afectada. En primer lugar, deberías hacerte un estudio de fertilidad para saber si puedes hacer la FIV con tus propios óvulos o necesitas óvulos de donante.
El precio de la FIV en España es de unos 3.500-5.500€ en función de la clínica y de los que incluya el tratamiento. Te recomiendo que entres en esta herramienta: Informe de fertilidad. De este modo, podremos recomendarte las clínicas que mejor se adapten a ti. Además, también te daremos algunos consejos para cuando llegue la hora de visitar las clínicas.
Espero haberte ayudado.
Un saludo
Susi, soy de España y me gustaría saber cuánto dura lo que es todo el procedimiento desde que das el primer paso de ir a solicitar la primera cita y todo el proceso hasta que quedas embarazada. Gracias
Hola, marianelabb:
La duración de un proceso de FIV es de mínimo un mes entero contando desde que visitas la clínica por primera vez, te haces las pruebas necesarias, la estimulación ovárica, la extracción de los óvulos, la transferencia embrionaria y después la betaespera (esta última son 15 días hasta que puedes hacerte el test de embarazo). No obstante, en muchos casos puede alargarse, ya que no todas las pacientes responden de la misma manera a la medicación, entre otras cosas.
Si necesitas ayuda para elegir una clínica de calidad cercana a tu zona, puedes acceder a esta útil herramienta: Informe de fertilidad. Gracias a ella, recibirás un informe personalizado con información muy interesante y consejos para visitar las clínicas.
Espero que te sirva de ayuda,
¡Un saludo!
Hola, mi nombre es Desiré y hace poco me realizaron una histerectomía, pero todavía tengo mis ovarios. Quisiera saber si se puede realizar una extracción de óvulos para una fertilización in vitro y después implantar el embrión el útero de una amiga.
Hola Desiree,
La gestación subrogada en España no es legal y, por tanto, no puede llevarse a cabo en ninguna clínica de reproducción asistida. Para tener un hijo mediante este procedimiento tendrás que viajar a países como EE.UU., Canadá, Ucrania, etc.
Puedes consultar toda esta información en el siguiente artículo: Gestación subrogada en el mundo.
Espero haberte ayudado.
Un saludo