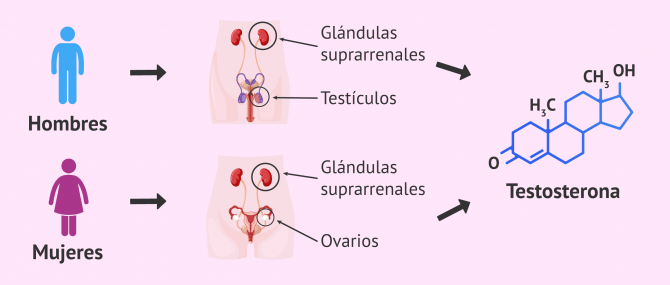
La testosterona es una hormona sexual masculina que participa en el desarrollo de los genitales y en la aparición de los caracteres sexuales secundarios en los hombres.
Se trata de un esteroide anabólico que está producido principalmente por los testículos, aunque una pequeña cantidad también es liberada por las glándulas suprarrenales.
La testosterona es la hormona androgénica por excelencia, pero no es exclusiva de los hombres. Los ovarios y las glándulas suprarrenales de las mujeres también producen testosterona en menor cantidad y está relacionada con el aumento del deseo sexual femenino.
A continuación tienes un índice con los 10 puntos que vamos a tratar en este artículo.
- 1.
- 2.
- 3.
- 3.1.
- 3.2.
- 4.
- 4.1.
- 4.2.
- 5.
- 5.1.
- 5.2.
- 6.
- 6.1.
- 6.2.
- 6.3.
- 6.4.
- 6.5.
- 7.
- 8.
- 9.
- 10.
¿Qué es la testosterona?
La testosterona es una hormona esteroidea porque proviene del colesterol. Concretamente, la testosterona forma parte del grupo de hormonas llamadas andrógenos y es la principal hormona sexual masculina.
Otras hormonas del grupo de los andrógenos son la dehidroepiandrosterona sufato (DHEAS), dehidroepiandrosterona (DHEA), androstendiona y dihidrotestosterona (DHT). Sin embargo, la DHEAS, DHEA y androstendiona realmente son precursores hormonales, ya que necesitan convertirse en testosterona y DHT para poder expresar sus efectos.
Otro tipo de hormonas esteroideas sexuales son los estrógenos. Tradicionalmente se conoce a los estrógenos como las hormonas femeninas y a los andrógenos como las hormonas masculinas, pero ambos tipos están presentes tanto en las mujeres como en los hombres.
¿Dónde y cómo se produce la testosterona?
En el hombre, alrededor del 95% de la testosterona es producida por las células de Leydig de los testículos.
Este proceso es conocido como esteroidogénesis y está perfectamente regulado por el hipotálamo y la hipófisis del cerebro a través de la hormona LH.
Una vez expulsada a la sangre, la testosterona viaja por el torrente sanguíneo ligada a otras proteínas: la globulina fijadora de hormonas sexuales (SHBG) y a la albúmina. Debido a esta unión, la función de la testosterona queda inhibida porque no puede unirse a su receptor.
La testosterona biodisponible es la suma de la testosterona libre y la testosterona unida a la albúmina, ya que esta proteína tiene una baja afinidad de unión a la testosterona y, por tanto, puede liberarla rápidamente.
Por otra parte, una pequeña cantidad de testosterona queda libre en la sangre y está activa para llevar su función.
En el caso de las mujeres, la testosterona es producida por las células de la teca de los ovarios y por las glándulas suprarrenales.
Función de la testosterona
La testosterona aparece en las primeras semanas de desarrollo embrionario y es la responsable de la virilización del feto masculino.
Esta hormona tiene un papel fundamental en el desarrollo del sistema reproductor del varón y en el desarrollo de sus caracteres sexuales secundarios.
Por otra parte, la testosterona también interviene en la sexualidad de hombres y mujeres, es muy importante para la salud de los huesos, tiene acción antiinflamatoria y antioxidante y, además, tiene efectos favorables sobre los vasos sanguíneos.
En los siguientes apartados vamos a comentar con mejor detalle cuáles son las funciones de la testosterona para ambos sexos.
En los hombres
Además de en el periodo fetal, la testosterona se hace especialmente importante en los hombres una vez llegada la pubertad. A partir de los 11-13 años, se empieza a incrementar la producción de testosterona en los niños y ésta ya se mantiene durante el resto de su vida.
A continuación, vamos a detallar las funciones de la testosterona en el cuerpo de los hombres:
- Promueve el desarrollo y crecimiento del pene, los testículos, el escroto y las glándulas secretoras sexuales.
- Promueve la aparición de las características fenotípicas de los hombres: aparición de barba y vello en el cuerpo, profundización de la voz, crecimiento de la nuez de Adán, etc.
- Estimula la producción de espermatozoides (espermatogénesis) en los túbulos seminíferos y con ello el desarrollo de la fertilidad masculina.
- Estimula la maduración de las espermátidas para convertirse en espermatozoides y la formación definitiva del semen.
- Desarrolla el crecimiento óseo y previene la osteoporosis.
- Promueve el aumento de la masa muscular y la fortaleza.
- Incrementa la libido o deseo sexual.
En las mujeres
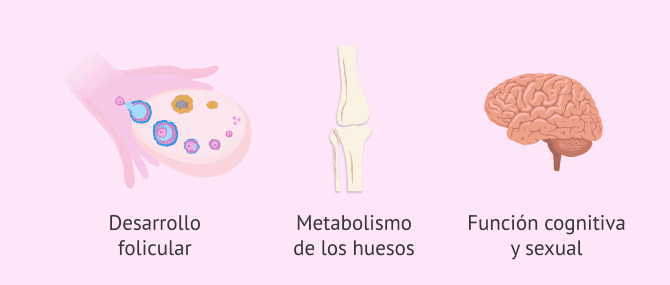
En el caso de las mujeres, éstas también produce testosterona y otros andrógenos que son importantes para mantener la función del ovario, el metabolismo de los huesos, la función cognitiva y la función sexual.
En cuanto a la reproducción femenina, el papel de los andrógenos no está del todo claro, aunque es necesario mantener unos niveles adecuados de los mismos para el correcto funcionamiento ovárico.
Los andrógenos son fundamentales para el desarrollo folicular, de forma que unos niveles elevados pueden dar lugar a un excesivo crecimiento con formación disfuncional de folículos antrales, como sucede en el síndrome de ovarios poliquísticos (SOP). En cambio, niveles demasiado bajos de andrógenos se asocian a una baja respuesta ovárica e insuficiencia ovárica.
Además, se ha demostrado que los andrógenos aumentan los niveles de receptores para la hormona FSH en los folículos, la cual es la encargada de inducir el crecimiento folicular.
Valores de testosterona
El análisis hormonal es una de las pruebas diagnósticas básicas para el estudio de la fertilidad, tanto en los hombres como en las mujeres.
¿Te han pedido cinco pruebas en una clínica y el doble en otra? ¿Ninguna te ha explicado de verdad cuáles necesitas tú?
En este informe de fertilidad te decimos qué prueba tiene sentido según tu caso, cuáles puedes ahorrarte y las 12+1 preguntas que no deberían faltar en tu primera consulta. Personalizarla son menos de 2 minutos.
Una de las hormonas que se cuantifica es la testosterona, ya que puede aportar información sobre causas de infertilidad, disminución del deseo sexual, ciclos menstruales irregulares, tumores testiculares, etc.
Un hombre adulto produce unas 20 veces más testosterona que una mujer adulta. En concreto, estos son los valores de testosterona que se consideran normales:
- En el hombre
- entre 300-1.000 ng/dL.
- En la mujer
- entre 15-70 ng/dL.
Además, tener una cifra dentro de este rango "normal" no descarta automáticamente un desequilibrio si. Por ello, el especialista nunca valorará estos números de forma aislada; siempre los cruzará con síntomas clínicos y el resto del perfil hormonal para ofrecer un diagnóstico certero y personalizado.
Niveles bajos de testosterona en el hombre
La deficiencia de testosterona en hombres tiene varias consecuencias en diferentes procesos fisiológicos como los que indicamos a continuación:
- Dificultad para mantener una erección
- Falta de deseo sexual
- Bajo recuento de espermatozoides (oligozoospermia)
- Disminución de la fuerza y pérdida de masa muscular
- Acumulación de grasa y agrandamiento de los pechos
- Disminución de la densidad mineral ósea y osteoporosis
- Falta de energía y aparición de fatiga
Ante la aparición de estos síntomas, es recomendable que el varón acuda a un especialista para realizar los exámenes hormonales correspondientes y valorar su caso.
Si tras varias analíticas el médico comprueba que los niveles de testosterona son bajos y las manifestaciones clínicas no se deben a otra causa, se podría proceder a la terapia hormonal con testosterona.
Niveles altos de testosterona en el hombre
A menudo existe la falsa creencia de que "cuanta más testosterona, más virilidad y fertilidad". Sin embargo, el exceso de esta hormona en los hombres puede ser, de hecho, uno de los mayores enemigos para conseguir un embarazo.
Tener la testosterona naturalmente muy por encima de los límites normales es poco frecuente y, cuando ocurre, suele deberse a alteraciones en las glándulas suprarrenales o, en casos raros, a tumores testiculares.
No obstante, la causa más habitual de niveles excesivamente altos de testosterona en sangre es de origen externo. El consumo de esteroides anabólicos (muy comunes en el entorno del culturismo y fitness) o el uso de Terapias de Reemplazo de Testosterona (TRT) sin supervisión médica adecuada puede causar un desajuste en los niveles de testosterona en el varón.
Tienes más información relacionada con esto en el siguiente artículo: Infertilidad masculina por consumo de esteroides anabólicos.
¿Cómo aumentar la testosterona?
Cuando una analítica confirma que los niveles de testosterona están por debajo del rango óptimo, o si simplemente se está buscando mejorar la salud hormonal para favorecer la fertilidad, es completamente normal preguntarse cuál es el siguiente paso a seguir.
A grandes rasgos, existen dos caminos principales que se comentan a continuación.
Consejos para mejorar los niveles de testosterona
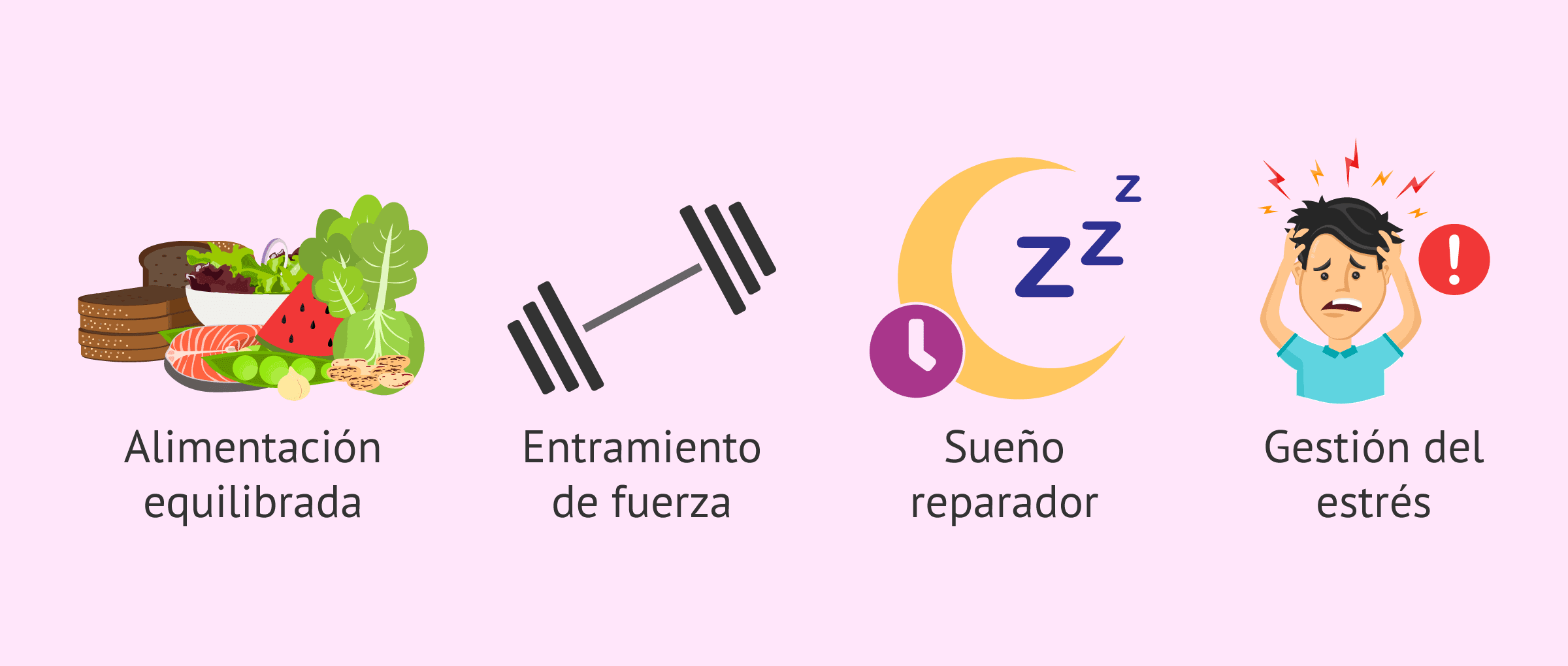
En primer lugar, pequeños cambios en el estilo de vida pueden optimizar la producción hormonal y aumentar los niveles de testosterona. Algunas recomendaciones para ello serían las siguientes:
- Alimentación equilibrada: el consumo de grasas saludables (omega-3, aguacate, frutos secos) es esencial, ya que la testosterona se sintetiza a partir del colesterol. El zinc y la vitamina D también son aliados clave.
- Entrenamiento de fuerza: el levantamiento de pesas y los ejercicios de alta intensidad (HIIT) han demostrado elevar los niveles de forma natural.
- Sueño reparador: la mayor parte de la testosterona se libera durante la fase REM del sueño. Dormir menos de 6 horas puede reducir drásticamente sus niveles.
- Gestión del estrés: el cortisol (la hormona del estrés) es el enemigo directo de la testosterona; cuando uno sube, la otra baja.
En definitiva, adoptar estos hábitos saludables es una estrategia excelente para crear un entorno propicio que permita al cuerpo regular sus propias hormonas. Sin embargo, es importante mantener expectativas realistas.
Aunque el estilo de vida tiene un impacto enorme, no es una cura milagrosa. Si existe un déficit hormonal clínico severo (hipogonadismo) o un problema de base que está afectando directamente a la fertilidad, el deporte y la dieta no serán suficientes por sí solos.
Fármacos con testosterona
Existen varios tipos de medicamentos con el fin de administrar testosterona de forma exógena:
- En gel
- Androgel, Testogel...
- En parches
- Androderm, Testopatch...
- En inyecciones
- Reandron, Testex Prolongatum...
- En implante o chip
- Rejuvchip
El médico responsable del tratamiento escogerá el método de administración de testosterona en función del déficit concreto y de las características del hombre o de la mujer.
La administración artificial de testosterona puede tener efectos secundarios, por lo que es muy importante el seguimiento médico y el control de las dosis. Los efectos adversos más comunes son el aumento de las mamas, retención de líquidos y crecimiento de la próstata.
Este último es el riesgo más importante por lo que los médicos suelen realizar antes del tratamiento un análisis específico de próstata para asegurar que no exista ningún tumor en la zona, disminuyendo la probabilidad de que se produzca un cáncer tras el crecimiento anormal prostático.
Preguntas de los usuarios
¿Dónde se produce la testosterona en la mujer?
Si bien es cierto que los niveles de testosterona son más bajos en mujeres que en hombres, esta hormona es muy importante y necesaria en ambos sexos. Una mujer produce alrededor de unos 300 microgramos de testosterona al día.
La producción de testosterona en la mujer se produce en los ovarios y en las glándulas suprarrenales (un 25%, aproximadamente, de la testosterona en cada una de las glándulas) y, el 50% restante, se produce por la conversión periférica de androstendiona a testosterona.
Leer más
¿Qué ocurre si los valores hormonales en el hombre son elevados?
Hablar de niveles hormonales elevados en los hombres por si solos y sin otros factores tiene poca utilidad, es decir, la indicación para verificar los valores hormonas en un hombre es secundaria, en reproducción asistida, a una patología del semen. Lo que queremos decir es que no es necesario hacer tests hormonales en hombres en la consulta de fertilidad antes de valorar la calidad espermática.
Para valores hormonales alterados en el hombre en el contexto de una patología del semen, cabe explicar que la patología seminal se puede dividir por sus causas en dos: obstructiva y secretoria; y ambas deben ser estudiadas al momento de un seminograma no satisfactorio. Si causas obstructivas de problemas con el semen han sido descartadas entran en juego las patologías secretoras. Secretoras hace referencia a la producción misma del espermatozoide en el testículo. Al igual que la producción de los óvulos en la mujer esta dirigida por las hormonas sexuales FSH, y LH, estas hormonas van a la célula productora de espermatozoides y le ordenan que produzca espermatozoides y testosterona. El balance de estas hormonas está asociada a la producción de testosterona y espermatozoides. Por lo tanto, una baja producción de testosterona y espermatozoides hace que el cuerpo aumente la producción de FSH para promover este procesos, dentro de este contexto unas hormonas elevadas y una mala calidad espermática pueden ser un signo de agotamiento del testículo.
¿Cuál es la diferencia entre la testosterona total, libre y biodisponible?
Cuando recibes un resultado de laboratorio respecto a un análisis hormonal, es común ver diferentes tipos de testosterona. Entender la diferencia entre los distintos tipos de testosterona es clave para un diagnóstico preciso:
- Testosterona total: es la cantidad total de la hormona en sangre. Sin embargo, este número por sí solo puede ser engañoso, ya que agrupa tanto a la testosterona que tu cuerpo puede usar como a la que está "bloqueada.
- Testosterona libre: es la fracción más pequeña que hace referencia a la testosterona que que circula sin unirse a proteínas. Aunque representa solo el 1-2% del total, es la que realmente realiza las funciones biológicas, ya que puede entrar en las células de tus músculos, cerebro o sistema reproductivo para ejercer su función de manera inmediata.
- Testosterona biodisponible: es la suma de la testosterona libre y la unida a la albúmina. Es la hormona que tu cuerpo puede utilizar de forma rápida y efectiva, es decir, se trata de la fracción total de hormona que realmente está "disponible" para que tus tejidos la utilicen a corto plazo.
¿Cuál es la función de la testosterona en los hombres?
Principalmente, la testosterona desempeña dos roles en el cuerpo del varón:
- Efecto andrógeno: contribuye al desarrollo y mantenimiento de los caracteres sexuales masculinos (aparición de la barba, el cambio de voz, etc.)
- Efecto anabólico: favorece el aumento de la masa ósea y la fuerza de los hombres. Además, este efecto anabólico de la testosterona en el hombre provoca la estimulación del crecimiento y la maduración de los huesos.

Si los valores de testosterona están alterados, ¿qué tratamientos existen?
La testosterona sintética puede ser administrada por diferentes vías:
- Intramuscular (inyectable): existen diferentes formulaciones de testosterona que se administran por esta vía. El propionato es la que menos dura en el cuerpo, por lo que hay que administrarla cada 2 o 3 días. El enantato y el cipionato se pueden inyectar cada dos semanas (dosis de 200 mg). En cambio, el undecanoato de testosterona permite hacerlo cada 12-15 semanas (1000 mg).
- Transdérmica (tópica): puede administrarse en forma de gel o crema diariamente, en parches o mediante una implantación cutánea.
- Oral (pastillas): es poco común que la testosterona sea tomada por vía oral debido a que es nociva para el hígado (hepatotóxico).
A pesar de que la testosterona sintética puede proporcionar beneficios, como el desarrollo de la musculación o de los caracteres masculinos secundarios, hay que tener en cuenta que, como cualquier medicamento, puede tener efectos secundarios, por lo que será recomendable seguir las indicaciones de un especialista.
Lectura recomendada
Si quieres saber más sobre las hormonas sexuales y su función tanto en los hombres como en las mujeres, no te pierdas el siguiente artículo: Hormonas sexuales masculinas y femeninas.
También te puede interesar conocer los valores de referencia de la testosterona y otras hormonales sexuales con tal de evaluar la fertilidad. Para ello, puedes seguir leyendo los dos artículos siguientes:
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Davis SR, Wahlin-Jacobsen S. Testosterone in women--the clinical significance. Lancet Diabetes Endocrinol. 2015 Dec;3(12):980-92 (Ver)
Nagels HE. Androgens (dehydroepiandrosterone or testosterone) for women undergoing assisted reproduction. Cochrane Database Syst Rev. 2015 Nov 26;(11):CD009749 (Ver)
Nieschlag E, Nieschlag S. ENDOCRINE HISTORY: The history of discovery, synthesis and development of testosterone for clinical use. Eur J Endocrinol. 2019 Jun 1;180(6):R201-R212 (Ver)
Preguntas de los usuarios: '¿Dónde se produce la testosterona en la mujer?', '¿Qué ocurre si los valores hormonales en el hombre son elevados?', '¿Cuál es la diferencia entre la testosterona total, libre y biodisponible?', '¿Cuál es la función de la testosterona en los hombres?' y 'Si los valores de testosterona están alterados, ¿qué tratamientos existen?'.
Autores y colaboradores
Además, el doctor ha participado en varias publicaciones científicas y ponencia, aparte de realizar cursos de formación complementaria. Más sobre Dr. John Peay Pinacho








Ayer me dieron los resultados de mi seminograma y me ha salido que tengo muy pocos espermatozoides (oligozoospermia, creo que ponía). He estado leyendo en internet que la testosterona es la hormona masculina, así que mi duda es: ¿si tomo algún suplemento o inyección de testosterona mejoraré la cantidad de mis espermatozoides para poder lograr el embarazo natural? Muchas gracias de antemano.
Hola Marquitos21,
Si el parámetro seminal alterado es la concentración de espermatozoides y la cantidad de espermatozoides en el eyaculado es inferior a los valores de referencia, entonces se denomina oligospermia u oligozoospermia.
Aunque es cierto que la testosterona es fundamental para que se produzcan los espermatozoides (espermatogénesis) dentro de los testículos, si te inyectas o tomas suplementos de esta hormona, tu cerebro interpretará que ya hay demasiada en el cuerpo. Como consecuencia, dejará de enviar las señales a los testículos para que trabajen, lo que provocará que la producción de espermatozoides baje drásticamente. Por tanto, no debes tomar testosterona externa por tu cuenta.
Si estás buscando un embarazo, el siguiente artículo te interesará: ¿Cuál es la probabilidad de conseguir un embarazo con oligozoospermia?
Espero haberte ayudado.
Un saludo.
Llevo meses intentando quedarme embarazada sin éxito porque mis reglas son súper irregulares; a veces me paso 3 meses sin manchar. Fui a la ginecóloga y en los análisis de sangre salió que tengo la testosterona bastante por encima de lo normal y me diagnosticó Síndrome de Ovarios Poliquísticos (SOP). Estoy un poco agobiada… ¿Cómo afecta tener la testosterona alta para quedarme embarazada? ¿Tendré que hacerme una fecundación in vitro directamente o hay otras opciones? Gracias.
Hola Cris-SOP,
El síndrome de ovarios poliquísticos (SOP) es una de las principales causas de los niveles elevados de testosterona en la mujer, causando anovulación e hiperandrogenismo. Como consecuencia de ello, se producen alteraciones en el ciclo menstrual. Si los folículos no maduran correctamente y no se produce la ovulación, no hay óvulo que el espermatozoide pueda fecundar.
Sobre tu duda: no, no tienes que ir directamente a una Fecundación in Vitro (FIV). El primer paso suele ser intentar regular tus ciclos y provocarte la ovulación. Esto se consigue a veces con cambios en el estilo de vida (dieta adecuada y ejercicio) y/o con medicación específica que te recetará tu médico para inducir la ovulación de forma controlada (como el letrozol o el clomifeno). Si esto no funcionara o hubiera otros factores, entonces se recurriría a las técnicas de reproducción asistida.
Tienes mucha más información relacionada con tu caso en el siguiente artículo: Embarazo con el síndrome de ovarios poliquísticos (SOP).
En cualquier caso, si llevas más de 6 meses intentando una gestación sin éxito, mi recomendación es que acudas a un especialista en fertilidad para que pueda estudiar tu situación y proponerte el tratamiento reproductivo más adecuado para ti.
Si necesitas ayuda, puedes accede gratis a nuestra guía de fertilidad donde encontrarás consejos útiles para tu primera visita e incluso podrás calcular tu probabilidad de embarazo.
Espero haberte ayudado.
Un saludo.
¡Hola! Llevo diagnosticada de SOP desde los 18 años, siempre con la testosterona por las nubes, acné y sin regla durante meses. Cuando decidimos buscar bebé, me propuse intentar mejorar mis hábitos antes de ir a la clínica. He estado 6 meses comiendo súper sano, controlando los picos de azúcar, tomando suplementos y haciendo deporte. Hoy me han dado los resultados de mi analítica y mi testosterona ha mejorado muchísimo.
Hola, tengo 58 años y estoy comenzando a tener problemas de falta de deseo sexual y problemas con la erección, creo que puede que ver con la testosterona, mi pregunta es ¿qué médico me puede dar una solución?
Gracias
Hola, para mi próximo ciclo de FIV me han dicho que me tengo que poner unos parches de testosterona. En el ciclo anterior sólo tuve 3 óvulos buenos, ¿con estos parches podré obtener más óvulos? Gracias, estoy muy preocupada…
Hola Yanis_38,
El pretratamiento con andrógenos antes de una FIV es una técnica utilizada hoy en día para intentar conseguir un mayor número de folículos en aquellas mujeres que han tenido una mala respuesta a la estimulación ovárica. Su eficacia no está probada, pero hay varios estudios que indican que puede ser beneficioso.
Puedes leer más sobre este tema en el siguiente artículo: La baja respuesta a la estimulación ovárica: causas y tratamientos.
Te deseo mucha suerte en el próximo ciclo.
Un saludo