La teratozoospermia, también denominada teratospermia, es una alteración que afecta al semen del varón en la que la gran mayoría de espermatozoides presentan una morfología anormal.
Por tanto, la teratospermia se considera una causa de esterilidad masculina debida a un factor espermático y su origen es diverso, algunas veces incluso desconocido.
Existen varios tratamientos para poder tener un hijo con espermatozoides teratozoospérmicos en función de si el semen del varón presenta otras alteraciones espermáticas o no, como por ejemplo, en la concentración o la movilidad.
A continuación tienes un índice con los 11 puntos que vamos a tratar en este artículo.
- 1.
- 1.1.
- 2.
- 3.
- 4.
- 4.1.
- 5.
- 5.1.
- 5.2.
- 6.
- 7.
- 7.1.
- 7.2.
- 7.3.
- 7.4.
- 7.5.
- 7.6.
- 7.7.
- 7.8.
- 7.9.
- 8.
- 9.
- 10.
- 11.
Definición
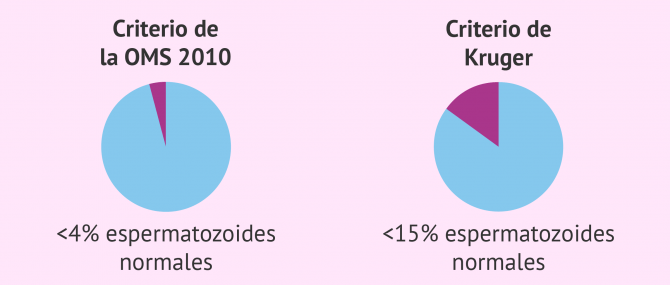
La teratospermia se define como la mala morfología de los espermatozoides, ya sea por presentar defectos en su cabeza, pieza intermedia o cola. Según los criterios de la Organización Mundial de la Salud (OMS) del año 2010, un hombre presenta teratozoospermia cuando más del 96% de sus espermatozoides tienen una morfología extraña o anormal.
A pesar de que la Organización Mundial de la Salud (OMS) ha publicado una actualización del Manual de Laboratorio para el Examen y Procesamiento del semen en 2021 (constituyendo la sexta edición), lo cierto es que lo más habitual es seguir atendiendo a los criterios de la quinta edición (correspondiente a 2010).
Un hombre con un mínimo del 4% de espermatozoides con forma normal no tiene problemas de fertilidad y podría conseguir un embarazo de forma natural sin ningún problema.
Teratozoospermia según los criterios de Kruger
Existen algunos laboratorios que también incluyen en el resultado del seminograma los criterios estrictos de Kruger además de los de la OMS.
Según Kruger, un hombre padece teratozoospermia si el semen presenta más del 85% de espermatozoides amorfos. Por tanto, los criterios de Kruger son mucho más severos que los de la OMS.
Dicho de otra manera, el mínimo de referencia para considerar que el hombre es fértil se encuentra en un valor igual o superior al 15% de espermatozoides con forma normal, en lugar del 4% que estipula la OMS actualmente.
Si no se especifica nada en el informe del laboratorio, se toman como referencia los parámetros dictados por la OMS y no los criterios estrictos de Kruger.
¿Por qué se produce la teratozoospermia?
La teratozoospermia implica infertilidad masculina puesto que los espermatozoides que llegan a alcanzar el óvulo no son capaces de fecundarlo debido a su mala morfología.
Las causas que provocan la existencia de espermatozoides amorfos en el semen del varón son varias y difíciles de diagnosticar. Algunas de ellas se comentan a continuación:
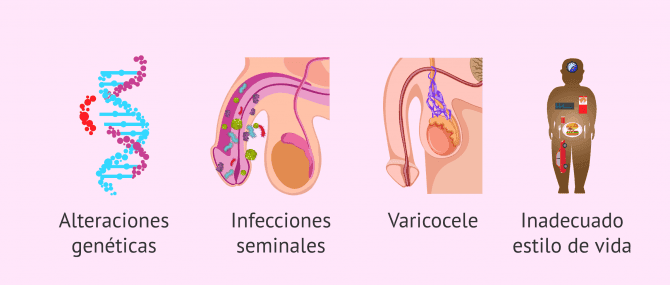
- Alteraciones genéticas.
- Quimioterapia y radioterapia.
- Infecciones seminales y orquitis.
- Traumatismos en el testículo.
- Varicocele y otras alteraciones testiculares.
- Periodo febril.
- Diabetes mellitus o meningitis.
- Abuso de tabaco, alcohol y drogas, además de otros hábitos de vida inadecuados como una mala alimentación, exposición a agentes tóxicos, uso de ropa ajustada, etc.
Algunos de estos factores pueden causar teratozoospermia reversible, la cual desaparece al revertir la fiebre, la infección o los periodos de estrés. Del mismo modo, es posible recuperar parte de buena morfología espermática siguiendo hábitos de vida saludable, cuidando la alimentación, dejando de fumar, etc.
Puedes leer más sobre esto en el siguiente artículo: ¿Cuáles son las causas de la teratozoospermia?
Diagnóstico
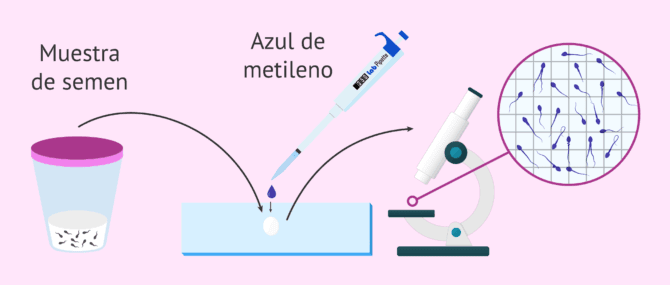
Cuando un hombre padece teratozoospermia no sentirá ningún dolor. Por ello, la forma de diagnosticar esta alteración seminal es mediante un seminograma. Este estudio del semen permitirá estudiar la forma de los espermatozoides en el laboratorio de andrología.
Para ello, el especialista realizará una tinción de una gota de semen y observará la morfología de los espermatozoides teñidos bajo el microscopio. La forma más habitual para teñir los espermatozoides es usando el colorante azul de metileno.
Generalmente, se hace un recuento de 200 espermatozoides para tener un resuelto correcto del porcentaje de espermatozoides anómalos.
Un espermatozoide es normal cuando presenta una cabeza con forma oval y un acrosoma en su interior. El cuello o pieza intermedia es ligeramente más engrosado que la cola y, por último, la cola es alargada y está desenrollada.
Si estás interesado y quieres leer información más detallada, puedes visitar este enlace: ¿Cómo se puede diagnosticar la teratozoospermia?
¿Qué tipos de teratospermia existen?
Los defectos que se encuentran en la morfología de los espermatozoides se clasifican en función de su ubicación en la cabeza, el cuello o la cola. No obstante, para dar un diagnóstico de teratospermia, se tienen en cuenta todas las alteraciones en conjunto.
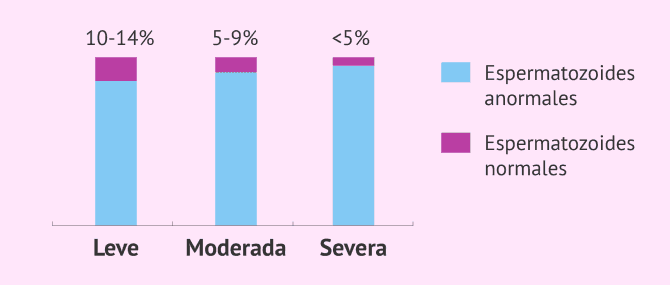
Después de analizar la morfología de los espermatozoides con el seminograma, es posible determinar el tipo de teratozoospermia en función de la gravedad que presente la muestra seminal. Para ello, se utilizan los criterios de Kruger y la teratospermia se clasifica en tres grados:
- Teratozoospermia leve
- se encuentran entre el 10% y el 14% de espermatozoides con morfología normal.
- Teratozoospermia moderada
- el porcentaje de espermatozoides normales se sitúa entre el 5% y el 9%.
- Teratozoospermia severa
- menos del 5% de espermatozoides presentan morfología normal.
Como ya hemos dicho, hoy en día se suelen utilizar los criterios de la OMS para diagnosticar la teratospermia y, por tanto, esta clasificación ha quedado obsoleta. No obstante, aún es posible encontrarla en los resultados de algunos espermiogramas.
Para más información sobre esto, te animamos a leer el siguiente artículo: Tipos de teratozoospermia.
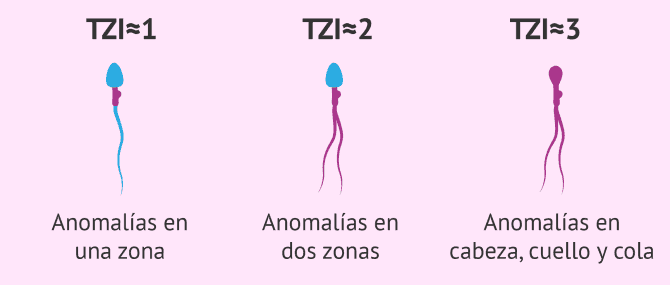
Índice de teratozoospermia
Este parámetro seminal se utiliza para saber el número de defectos que presenta cada espermatozoide. Es posible que un espermatozoide solo tenga una malformación o, en cambio, diferentes malformaciones en cada una de sus partes.
Para calcular el índice de teratospermia (TZI), se aplica la siguiente fórmula: TZI = ( c + p + q ) / x, donde cada variable significa:
- c = alteraciones en la cabeza
- p = alteraciones en la pieza intermedia
- q = alteraciones en la cola
- x = total de espermatozoides anormales
La interpretación de los resultados es la siguiente:
- TZI cercano a 1
- espermatozoides con anomalías en una única zona
- TZI cercano a 2
- espermatozoides con malformaciones es dos zonas
- TZI cercano a 3
- espermatozoides con defectos en cabeza, cuello y cola
Cabe destacar que en la misma muestra seminal es posible encontrar espermatozoides de las tres clases: con solo una malformación, con dos o con tres. El índice de teratospermia indicará cuál de las tres formas es la más abundante.
Cómo conseguir el embarazo
Un hombre con teratospermia podría dar lugar a un embarazo natural sin problemas si el resto de parámetros seminales como la concentración y la movilidad no se encuentran alterados.
No obstante, en los casos en que el embarazo se retrasa, es posible seguir algunas recomendaciones médicas para intentar recuperar la buena morfología espermática.
Por otra parte, si la teratospermia tiene una causa genética o es congénita, será más difícil encontrar un tratamiento que pueda ser efectivo para curarla.
Tratamientos naturales
En primer lugar, los hombres que padecen teratospermia deben cambiar su estilo de vida y dejar los hábitos perjudiciales para su organismo como el tabaco o el alcohol.
Llevar una dieta sana y equilibrada siempre ayuda a recuperar parte de la fertilidad. En concreto, los alimentos con alto contenido en antioxidantes y aminoácidos esenciales como la L-carnitina ayudan a aumentar la calidad seminal.
El pescado azul es otro producto rico en ácidos omega 3 que aporta grandes beneficios a la salud reproductiva del varón.
Por otra parte, estos aportes nutricionales pueden ser tomados mediante suplementos alimenticios como, por ejemplo, la maca andina o los complejos de vitamina E, la cual es un potente antioxidante.
Te recomendamos ampliar esta información en el siguiente artículo: Tratamiento de la teratozoospermia.
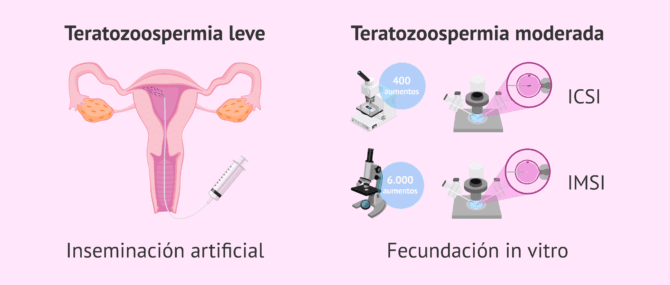
Reproducción asistida
Aquellos varones que tienen una teratozoospermia leve y no consiguen tener un hijo, deberán recurrir a la reproducción asistida. En estos casos, será posible hacer una inseminación artificial (IA) siempre y cuando la concentración y movilidad de los espermatozoides no se encuentren alteradas.
La IA será la primera opción a considerar si la mujer no tiene problemas de fertilidad y la única causa que impide la gestación es la teratozoospermia.
Por otra parte, ante casos de teratozoospermia moderada o severa, u otras alteraciones que provoquen esterilidad, será necesario hacer una FIV-ICSI. Ésta es una técnica de fecundación in vitro en la que se utiliza la inyección intracitoplasmática de espermatozoides para conseguir la fecundación de los óvulos.
Es posible calcular TU probabilidad de embarazo según el tratamiento, edad y otros factores?
Nos parece demasiado importante como para no compartirlo contigo.
Puedes personalizar tu informe de fertilidad en 2 minutos.
Por último, existe una técnica más novedosa que es una variante de la anterior. Se denomina IMSI y consiste en hacer una amplificación de la imagen previamente a la microinyección para poder observar la morfología espermática con mayor detalle.
El microscopio empleado en el IMSI para escoger el espermatozoide incluye un objetivo que amplifica la imagen hasta tal punto que es posible reconocer cada una de las anomalías morfológicas que presentan los espermatozoides.
Para obtener más información sobre un tratamiento de reproducción asistida con IMSI, te animamos a seguir leyendo en el siguiente artículo: ICSI con espermatozoides morfológicamente seleccionados.
Vídeo sobre la teratozoospermia
En este vídeo, el Dr. Pascual Sánchez Martín, Responsable del Área Médica de Ginemed, nos habla acerca de la teratozoospermia y de la posibilidad de embarazo con esta alteración seminal.
Tal y como dice el Dr. Pascual Sánchez:
Cuando los espermatozoides no tienen la forma correcta, digamos que tienen más dificultades, aquellos que llegan al óvulo, para producir la fecundación.
Preguntas de los usuarios
¿Los medicamentos pueden provocar teratozoospermia?
La doctora María Victoria Herranz de HM Fertility Center Montepríncipe nos responde en este vídeo:
Hay distintas causas de esta teratozoospermia. Una de ellas sí que pueden ser medicamentos o más que medicamentos tóxicos, el alcohol, las drogas, el tabaco... pueden afectar a la morfología de los espermatozoides. Esa puede ser reversible. Y luego también determinados tratamientos como puede ser la quimioterapia, radioterapia... también puede dañar los espermatozoides e incluso en esas situaciones se puede dar el caso de que sea irreversible.
¿Cuál es la causa de la teratozoospermia?
La teratozoospermia es una alteración que afecta al semen del varón en la que la mayoría de los espermatozoides tienen forma anormal.
Debido a su mala morfología, los espermatozoides no pueden fecundar el óvulo y causan esterilidad.
Las causas de la teratozoospermia son las siguientes:
- Alteraciones genéticas
- Quimioterapia y radioterapia
- Infecciones seminales y orquitis
- Traumatismos testiculares
- Varicocele
- Fiebre
- Diabetes Mellitus y meningitis
- Tabaco, alcohol, drogas
- Malos hábitos alimentarios, tóxicos, ropa ajustada…
Hay algunas causas que se pueden solucionar (fiebre, dejar el tabaco, hábitos saludables…) con lo que el problema en algunos casos sería reversible.
¿La leucospermia puede provocar teratospermia y esterilidad masculina?
La leucospermia o leucocitospermia es el término que define que la concentración de leucocitos o glóbulos blancos en el semen está elevada, por encima de 1 millón de leucocitos por ml de semen. Cuando esto ocurre, puede ser debido a una infección o inflamación en el tracto reproductor o urinario del varón.
la leucospermia puede producir una afectación en la calidad seminal. Sin embargo, tras el tratamiento adecuado para la infección o inflamación, se repetirá el seminograma para ver si ha desaparecido la leucospermia y cómo es ahora la calidad seminal. Generalmente, la leucospermia produce una afectación reversible de la calidad seminal y, por tanto, no causa esterilidad masculina.
¿Debo recurrir a semen de donante si tengo teratozoospermia?
En principio no debemos recurrir directamente a un tratamiento con semen de donante sin antes probar técnicas de fecundación in vitro con semen propio.
Sin embargo, si es una teratozoospermia severa o no se logra la gestación utilizando el semen propio, la alternativa sería optar por un semen de donante.
Leer más
¿Qué características tiene un espermatozoide normal?
De acuerdo con los criterios establecidos por la Organización Mundial de la Salud (OMS), un espermatozoide ideal debe presentar las siguientes características para que su morfología sea excelente:
- Cabeza ovalada y contorno regular.
- Cola única y recta.
- Núcleo fijo.
- Color transparente.
Todos aquellos espermatozoides que cumplan con estas características morfológicas, tendrán una mayor capacidad para fecundar el óvulo y favorecer el embarazo.
¿Cuáles son las consecuencias de tener espermatozoides anormales en el semen?
Cuando la cantidad de espermatozoides amorfos es demasiado elevada en el semen es lo que se conoce como teratozoospermia. Su principal consecuencia es la infertilidad masculina, ya que los espermatozoides con formas anormales no son capaces de fecundar el óvulo o incluso presentan alteraciones en su ADN.
Leer más
¿La teratozoospermia puede causar abortos?
La teratozoospermia hace referencia a que el porcentaje de espermatozoides con formas anómalas está por encima de los valores considerados normales, pero no tiene por qué producir un aborto. No obstante, sí podría causar un aborto si estos espermatozoides presentaran también alteraciones genéticas.
¿Cómo puedo mejorar los espermatozoides amorfos del semen?
Mejorar la mala morfología de los espermatozoides es complicado. No obstante, siempre será beneficioso para mejorar la calidad del semen mantener unos hábitos de vida saludables como llevar una dieta variada y equilibrada basada en alimentos saludables, realizar ejercicio moderado y dejar tabaco y alcohol.
¿Es lo mismo teratozoospermia y necrozoospermia?
La respuesta es no. Teratozoospermia y necrozoospermia son alteraciones seminales, pero cada una hace referencia a un parámetro espermático.
Por un lado, la teratozoospermia es una alteración en la morfología espermática. En cambio, la necrozoospermia se refiere a problemas en la vitalidad de los espermatozoides, es decir, cuando hay una gran cantidad de espermatozoides muertos en el eyaculado.
Lectura recomendada
Existen otras alteraciones espermáticas que influyen en la consecución de un embarazo. Puedes encontrarlas en el siguiente post: Esterilidad masculina por factor espermático.
El seminograma es el método utilizado en todos los laboratorios de andrología para analizar la calidad del semen. Si quieres saber en qué consiste, solo tienes que hacer clic en el siguiente enlace: ¿Qué es el seminograma y cómo se hace?
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Auger J, Jouannet P, Eustache F. Another look at human sperm morphology. Hum Reprod. 2016;31(1):10-23 (Ver)
De Braekeleer M, Nguyen MH, Morel F, Perrin A. Genetic aspects of monomorphic teratozoospermia: a review. J Assist Reprod Genet. 2015;32(4):615-23 (Ver)
El Khattabi L, Dupont C, Sermondade N, Hugues JN, Poncelet C, Porcher R, Cedrin-Durnerin I, Lévy R, Sifer C. Is intracytoplasmic morphologically selected sperm injection effective in patients with infertility related to teratozoospermia or repeated implantation failure? Fertil Steril. 2013;100(1):62-8 (Ver)
French DB, Sabanegh ES Jr, Goldfarb J, Desai N. Does severe teratozoospermia affect blastocyst formation, live birth rate, and other clinical outcome parameters in ICSI cycles? Fertil Steril. 2010;93(4):1097-103 (Ver)
Lee RK, Hou JW, Ho HY, et al. Sperm morphology analysis using strict criteria as a prognostic factor in intrauterine insemination. Int J Androl. 2002; 25: 277-80. (Ver)
Marchini M, Ruspa M, Baglioni A, Piffaretti-Yanez A, Campana A, Balerna M. Poor reproductive prognosis in severe teratozoospermia with a predominant sperm anomaly. Andrologia. 1989;21(5):468-75.
Shabtaie SA, Gerkowicz SA, Kohn TP, Ramasamy R. Role of Abnormal Sperm Morphology in Predicting Pregnancy Outcomes. Curr Urol Rep. 2016;17(9):67.
World Health Organization (WHO) (2010). WHO laboratory Manual for the examination of human semen and sperm-cervical mucus interaction. Cambridge Academic Press.
Preguntas de los usuarios: '¿Los medicamentos pueden provocar teratozoospermia?', '¿Cuál es la causa de la teratozoospermia?', '¿La leucospermia puede provocar teratospermia y esterilidad masculina?', '¿Debo recurrir a semen de donante si tengo teratozoospermia?', '¿Qué es la teratozoospermia?', '¿Qué características tiene un espermatozoide normal?', '¿Cuáles son las consecuencias de tener espermatozoides anormales en el semen?', '¿Qué consecuencias tiene un elevado porcentaje de espermatozoides amorfos?', '¿La teratozoospermia puede causar abortos?', '¿Se puede curar la teratozoospermia?', '¿Es mejor la FIV convencional o la ICSI en caso de teratozoospermia?', '¿Cómo puedo mejorar los espermatozoides amorfos del semen?', '¿Se recomienda hacer alguna técnica complementaria si el diagnóstico es teratozoospermia?' y '¿Es lo mismo teratozoospermia y necrozoospermia?'.
Autores y colaboradores








¡Hola! Me han hecho ya por la Seguridad Social dos inseminaciones, porque mi novio tiene teratozoospermia 2%, pero las dos han dado negativo. En principio nos pidieron análisis a mí y a él, y está todo bien. A mí me da todo bien y tengo la histerosalpingografía hecha y me dio bien, y bien, tengo ovarios multifoliculares y todo en orden, pero no dan resultado las inseminaciones. ¿Pudiera ser que necesitemos una in vitro o ICSI porque no son capaces de penetrar el óvulo los espermatozoides al ser anormales, y por eso están fallando las inseminaciones? De todas maneras, le han hecho varios análisis de REM y le dan altos los valores; la movilidad la tiene bien, ¿pero por qué las inseminaciones están fallando?
Hola Gema8,
Cuando hay una gran cantidad de espermatozoides con formas alteradas, la fecundación del óvulo puede estar dificultada. Pese a que la movilidad y la cantidad de espermatozoides en el eyaculado sea correcta, si, por ejemplo, hay muchos espermatozoides con su cabeza anómala, puede costarle o ser incapaz de penetrar la capa pelúcida del óvulo para su fecundación.
Por ello, como alternativa, se podría plantear realizar una FIV-ICSI. En este caso, el personal del laboratorio se encargará de elegir a los mejores espermatozoides y los introducirá en el interior del ovocito. Así el espermatozoide no es el encargado de perforar la capa del óvulo por sí mismo, aumentando la probabilidad de éxito.
Si te gustaría saber más sobre el paso a paso de la FIV-ICSI, puedes acceder a nuestra Guía de Fertilidad. Es gratuita y aquí también encontrarás una herramienta que te permitirá calcular tu probabilidad de embarazo en base al tipo de tratamiento, tu edad y situación clínica.
Espero haberte ayudado.
Un saludo.
Buenas tardes, hace 2 años y medio me hicieron un espermograma o examen de fertilidad, allí la movilidad progresiva rápida de los espermatozoides era de 73% y la morfología era de 64% de espermatozoides normales. Hace unos dias me hice la misma prueba en otra institución y el resultado fue movilidad progresiva 35% y espermatozoides normales 0%, estuve revisando las causales de Teratozoospermia y no cumplo con ninguna (buena alimentación, no golpes en los testículos, etc.). Entonces mi pregunta es, ¿pudo ser una mala lectura de la muestra o en dos años pudo pasar esto? Tenía 43 y ahora tengo 45 años. Gracias.
A mi pareja le ha pasado lo mismo, en menos de 1 año ha pasado de 80% normales a 3%, no entendemos la razón porque el también lleva buena alimentación etc, incluso antes fumaba mucho cuando tenia 80% y ahora no fuma nada… También nos gustaría entender que ha podido pasar, nos estamos planteando que se hayan equivocado con las muestras? o que en el laboratorio que consideraron el 80% normales usen otros paráetros para valorar esto?
Pedro tu te lo hiciste en el mismo laboratorio las dos veces? sacaste algo en claro? Estoy muy preocupada
¡Hola! Tengo 31 años y me han detectado prolactina alta. A mi marido le han detectado teratozoospermia con un 97%. Me han dicho que mi prolactina con medicación se puede conseguir embarazo. Pero mi duda es si, aunque tome medicación; mi marido no pueda dejarme embarazada. Gracias.
Hola Marta889,
Los valores altos de la hormona prolactina pueden provocar alteraciones en el ciclo menstrual y anovulación, lo que causaría dificultad para lograr un embarazo. Sin embargo, es cierto que una vez diagnosticados problemas con la prolactina y llevando un manejo correcto, es posible que la mujer logre una gestación.
Por otro lado, la teratozoospermia es una alteración seminal caracterizada por anomalías en las formas de los espermatozoides. El embarazo de forma natural es posible siempre y cuando el resto de parámetros seminales (concentración y movilidad especialmente) estén dentro de la normalidad. En caso contrario, será necesario recurrir a la reproducción asistida para conseguir un embarazo.
En el siguiente artículo puedes seguir leyendo información más en profundidad sobre este tema: ¿Es posible conseguir el embarazo con teratozoospermia?
Espero haberte ayudado.
Un saludo.
Buenas noches, mi marido se hizo un examen de espermatograma y estos son los resultados.
Ph: 7.5
Viscocidad: muy aumentada
Espermatozoides aglutinados: no
Otras: epitelias y redondas.
Color: amarillento grisaceo
Aspecto: normal
Volumen: 2.1 ml
Licuefacción: completo
Leucocitos: escaso
Hematies: no
Concentración:
10×10 vr >= 15×10
Total 21×10 >=30×10
Motilidad
Progresivo (p) 30%
No Progresivo (np) 20%
Inmóvil 50%
Vr(p)>=32 %
Vr(P+np)>=40%
Morfología
Normal 1%
Anormales 99%
Cabeza 75%
Pieza 11%
Cola 14%
Inmaduros 0%
Índice de teratozoosperma 1.01
Estoy muy preocupada, mi marido está destrozado. ¿Podremos tener hijos?
¿Cuál sería una solución más factible? ¿Su decendencia de gemelos tiene algo que ver. ¿Cuál sería una solución?
Espero su apoyo.
Hola Rakel123,
La teratozoospermia es una alteración del semen que corresponde con un alto porcentaje de espermatozoides con morfología anormal. Además, en relación a la movilidad, existe un 50% de espermatozoides inmóviles, lo que también hace difícil el encuentro entre el espermatozoide y el óvulo.
En estos casos de teratozoospermia severa, se recomienda recurrir a técnicas de reproducción asistida y concretamente a una fecundación in vitro con IMSI.
Para obtener más información sobre este tratamiento de reproducción asisitda, puedes visitar el siguiente enlace: ¿Qué es la IMSI? – Indicaciones, ventajas e inconvenientes
Espero haberte ayudado.
Un saludo.
En mi análisis se semen resultó lo siguiente:
Volumen: 0,5 ml
pH.8
Concentración. 256,6 mill/ml>=15mill/ml
Tipo A: 0%
Tipo B: 49%
Tipo C: 10%
Tipo D: 41%
Progresivo (A+B+C) 59%
Total mov. Prog. 62,87 mill
Normales 2%
Anormales 98%
Alt. En cola 93.88%
Ant en pieza med 62,24%
Índice de terazoos 1,7
Total mov programa norm 1,26 mill
Lucocitos 1,8 mill/mil
Hola Alberto1,
Efectivamente, tienes un problema de teratozoospermia, ya que solamente tienes el 2% de espermatozoides con forma normal.
Además, también has obtenido un número elevado de leucocitos en el semen, lo cual se corresponde con una posible infección.
Puedes leer más sobre esto aquí: La leucospermia y su tratamiento.
Espero haberte ayudado.
Un saludo
DÍAS DE ABSTINENCIA: 3 días
ANÁLISIS MACROSCÓPICO
VOLUMEN : > 1,5 ml >= 1,5 ml
VISCOSIDAD : Normal
pH : 8 >= 7,2
ANÁLISIS MICROSCÓPICO
CONCENTRACIÓN: 114.000.000 /ml >= 20.000.000 /ml
VITALIDAD: 75% >= 65%
MOTILIDAD: 62% >= 50%
PROGRESIVOS RÁPIDOS: 10%
PROGRESIVOS LENTOS: 39%
SIN PROGRESIÓN: 13%
INMÓVILES: 38%
MORFOLOGÍA
MORFOLOGÍA NORMAL: 12% >= 30 % *
ANOMALÍAS DE LA CABEZA: 31 %
ANOMALÍAS DE LA PIEZA INTERMEDIA: 23 %
ANOMALÍAS DEL FLAGELO: 34 %
OTROS HALLAZGOS
LEUCOCITOS: 8 X C
Por favor, necesito su consejo.
Buenos días, mi marido tiene un 99% de espermatozoides amorfos y llevamos 2 años intentando el embarazo. ¿Cómo podemos hacer para revertir este problema? O qué tratamiento deberíamos hacer. Gracias por su ayuda
Hola Airam20,
Si lleváis dos años intentando el embarazo y, además, con una teratozoospermia grave, deberíais acudir a una clínica de reproducción asistida para poder conseguir un embarazo. En vuestro caso, la técnica de elección sería una ICSI para poder seleccionar los espermatozoides con buena morfología y utilizarlos para fecundar los óvulos.
Reproducción Asistida ORG quiere ayudaros a dar el primer paso en el mundo de la reproducción asistida. Por ello, hemos creado una útil herramienta que está disponible para todos nuestros lectores aquí: Informe de fertilidad. Se trata de un informe personalizado que te enviaremos en tiempo real y en el que podrás encontrar una explicación detallada con vídeos de los tratamientos que selecciones, un listado de clínicas en tu zona que cumplen nuestros rigurosos criterios de calidad y mucho más.
Espero haberte ayudado.
Un saludo
Hola, me he realizado dos espermiogramas, el primero hace un año con los siguientes resultados:
Volumen: 3ml
Espermios: *********0 por cc.
Reacción: 8 Básica
Viscosidad: Normal
Morfología:
Normales: 70%
Movilidad – Porcentajes:
Vitalidad Activa: 40%
Vitalidad Lenta: 2%
Inmóviles: 60%
Y me he realizado otro espermiograma ha principios de mes con los siguientes resultados:
Volumen: 3,5ml
Espermios: *********00 por cc.
Reacción: 8 Básica
Viscosidad: Normal
Morfología:
Normales: 72%
Movilidad – Porcentajes:
Vitalidad Activa: 10%
Vitalidad Lenta: 3%
Inmóviles: 87%
Mi pregunta es, como puede haber tanta diferencia en un año. El ginecólogo nos ha indicado que con tan poca movilidad, será difícil conseguir el embarazo. Llevamos 3 años intentando. ¿Puede volver a mejorara la movilidad? ¿Existe algún fármaco para ello? Yo sigo realizando las misma tareas que hace un año, muchas gracias.
Hola Alberto,
La calidad de los espermatozoides varía mucho a lo largo de un año; es algo normal.
Respecto a como mejorar, puedes leer el siguiente post: Espermatozoides y antioxidantes.
Las mejoras en la calidad se observan a los 3-6 meses, en caso de que las haya. Aunque, en función de la edad de tu mujer, el tiempo es importante y tal vez deberíais acudir a un centro de reproducción asistida.
Suerte