La placenta es un órgano materno-fetal que se desarrolla durante el embarazo. Esta estructura se encuentra en el útero y se encarga de suplir las necesidades básicas del feto a través de la madre: la respiración, la alimentación y la excreción.
Algunos problemas durante el embarazo pueden surgir como consecuencia de alteraciones en la placenta. Uno de estos casos es la placenta previa, que se produce cuando ésta crece en la parte más baja del útero y cubre toda la abertura del cuello uterino o parte de ella. Sin embargo, la placenta previa no es la única anomalía placentaria.
A continuación tienes un índice con los 10 puntos que vamos a tratar en este artículo.
- 1.
- 2.
- 3.
- 4.
- 5.
- 6.
- 6.1.
- 6.2.
- 6.3.
- 6.4.
- 6.5.
- 7.
- 8.
- 9.
- 10.
Tipos de placenta previa
A medida que avanza la gestación y el útero crece, la placenta se va desplazando por el útero. Durante los primeros meses de embarazo, es común que la placenta se encuentre en la parte más baja del útero, pero conforme avanzan las semanas de embarazo, la placenta va creciendo y situándose en la parte superior.
Una vez llega el tercer trimestre de embarazo, la placenta mide unos 22 cm y pesa alrededor de 0,5 kg. En este momento de la gestación, la placenta deberá estar ya en la parte superior del útero para dejar libre el canal del parto.
Si esto no sucede, habrá un problema de placenta previa, en el que se pueden diferenciar los siguientes tipos:
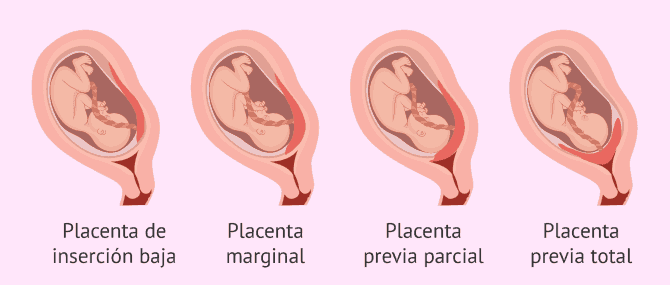
- Placenta de inserción baja
- la placenta se encuentra en el segmento inferior del útero pero no alcanza la abertura del cuello uterino.
- Placenta previa marginal
- la placenta está al lado del cuello uterino pero no cubre la abertura.
- Placenta previa parcial
- la placenta cubre parte de la abertura cervical.
- Placenta previa total
- la placenta cubre toda la abertura cervical. Este tipo también es conocido como placenta previa oclusiva.
Por tanto, los diferentes tipos de placenta previa se distinguen ´dependiendo de la severidad de obstrucción uterina. Pese a ello, hay especialistas que únicamente diferencian entre placenta previa menor o baja y placenta previa completa o mayor.
¿Cuáles son las causas de la placenta previa?
La causa exacta de la placenta previa es desconocida. Lo más común es pensar que esta anomalía en la placenta esté relacionada con causas uterinas o por alteraciones en la propia placenta.
No obstante, existen algunos factores de riesgo que predisponen a las mujeres a sufrir esta complicación. Son los siguientes:
- Malformaciones uterinas
- Embarazo gemelar o embarazo múltiple
- Haber tenido varios embarazos previamente
- Poco tiempo entre dos partos
- Haber tenido un parto previo por cesárea
- Cicatrices uterinas por abortos o cirugías previas
- Edad materna avanzada
- Tabaco y abuso de cocaína
La placenta previa se presenta en 1 de cada 200 mujeres embarazadas en el tercer trimestre de gestación.
¿Cómo se diagnostica la placenta previa?
La placenta previa se diagnostica mediante ecografía, en la que se observa si la posición de la placenta es la correcta o no.
Si se detecta esta afección antes del tercer trimestre de embarazo, no hay por qué alarmarse, ya que es muy probable que la placenta varíe su posición a medida que el útero se agrande.
Tan solo el 30% de las mujeres con placenta previa antes de la semana 24 de embarazo aún la mantienen en esa posición en el momento de dar a luz.
Si la mujer presenta un sangrado vaginal a partir de la semana 20, es necesario acudir al ginecólogo para realizar una ecografía y comprobar si se debe a una placenta previa o a algún otro problema.
La evolución de esta complicación dependerá de la intensidad de los sangrados y de la semana exacta de embarazo. La probabilidad de tener placenta previa en el momento del parto aumenta en función de la edad gestacional.
En concreto, alrededor del 70% de las mujeres presentará placenta previa en el momento de dar a luz si el diagnóstico se hace a partir de las 30 semanas. También es más probable que persista si se trata de una placenta previa completa, en lugar de una marginal o parcial.
Síntomas y tratamiento
La mayoría de mujeres con placenta previa antes de la semana 20 de gestación son asintomáticas.
Los síntomas de placenta previa se suelen presentar cuando ésta persiste en un estado más avanzado del embarazo, a partir de las 20 semanas. El principal síntomas es la hemorragia vaginal indolora de sangre roja brillante y de intensidad variable.
El sangrado ocurre porque el cuello uterino comienza a dilatarse y rompe los vasos sanguíneos de la placenta y del área donde está implantada. Este sangrado puede detenerse por sí solo y volver a empezar unos días después. En ocasiones, el sangrado vaginal no ocurre hasta el comienzo del trabajo de parto.
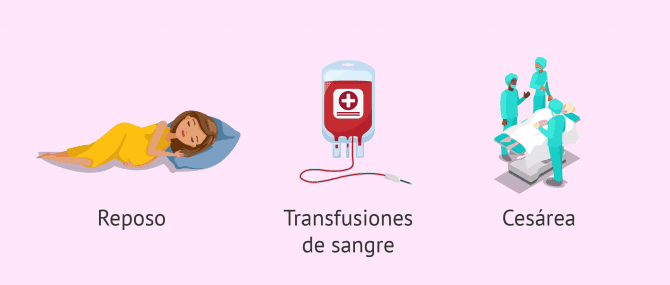
En función de la intensidad de la hemorragia vaginal y el tipo de placenta previa, la manera de proceder será la siguiente:
- Sangrado leve y placenta previa baja o marginal
- el médico mandará reposo absoluto en cama, reducir actividades y descansar la pelvis, lo que implica no mantener relaciones sexuales ni usar tampones.
- Sangrado abundante y placenta previa parcial o total
- es probable que la mujer sea hospitalizada para estar más vigilada y tratada con transfusiones de sangre. El aumento de sangrado puede poner en riesgo la salud de la madre y del bebé.
A continuación, el médico tendrá que tomar una decisión sobre el tipo de parto, que en la mayoría de casos será programado.
Parto con placenta previa
La forma de proceder a la hora de dar a luz con placenta previa va a depender del tipo que sea y de su gravedad.
En caso de embarazo con placenta previa sin complicaciones, se programa un parto vaginal o cesárea sobre la semana 37. No se recomienda que el embarazo llegue a término porque el riesgo asociado a la placenta previa podría ser mucho peor que el hecho de tener un parto prematuro. Por ejemplo, habría que proceder a una cesárea urgente si aparece una hemorragia grave en las últimas semanas de gestación.
En general, la mayoría de mujeres con placenta previa parcial o total darán a luz a través de una cesárea, ya que un parto vaginal podría causar un sangrado intenso que podría ser mortal para la madre y el bebé.
En caso de embarazo con placenta previa que presenta sangrados abundantes y otros factores de riesgo, se procederá a hacer una cesárea si la mujer está de al menos 36 semanas. Antes de esto, es posible que sea necesario administrar corticosteroides para acelerar el proceso de maduración pulmonar del feto.
Si la mujer tiene menos de 35 semanas de embarazo, ésta permanecerá ingresada para controlar los sangrados y, en caso de sufrimiento fetal y/o hemorragia imparable, se procederá también a la cesárea.
Preguntas de los usuarios
¿Cuáles son los signos y síntomas de la placenta previa en el embarazo?
La placenta previa es un problema del embarazo, en el cual ésta crece en la parte más baja del cuello uterino, obstruyendo total o parcialmente su apertura.
El principal síntoma es el sangrado vaginal indoloro y repentino. Se detecta mediante ecografía que muestra la posición de la placenta.
Es conveniente tener un control ecográfico exhaustivo en estos casos con el fin de evitar el parto prematuro.
En ocasiones puede ser necesario la realización de una cesárea de urgencia.
¿Es posible tener un parto vaginal con placenta previa?
Esto depende del tipo de placenta previa. Si se trata de una placenta previa completa o parcial, pero con un borde inferior a 2 cm del orificio de salida del cérvix, la vía de parto será necesariamente una cesárea.
Por otra parte, si el borde de la placenta se encuentra a más de 2 cm del orificio de salida del cérvix, es posible tener un parto vaginal. En este caso, si surge alguna complicación durante el parto o hay un sangrado, se procederá a practicar una cesárea inmediatamente.
¿Qué cuidados hay que tener durante el embarazo con placenta previa?
Cuando se diagnostica un caso de placenta previa, el especialista suele recomendar evitar los esfueroz físicos y llevar una vida tranquila. Además, suele ser aconsejable evitar las relaciones sexuales si hay placenta previa.

Tampoco estarían indicados los viajes largos en caso de embarazo con placenta previa, especialmente al extranjero, así como estresarse o agotarse mucho.
Si la embarazada presentara un sangrado vaginal, deberá acudir a urgencias tan rápido como sea posible.
¿Qué complicaciones pueden surgir en el embarazo con una placenta previa?
La principal complicación de la placenta previa durante el embarazo es la presencia de sangrado intenso antes o durante el parto.
Además, si fuera necesario practicar una cesárea de forma urgente, el bebé podría nacer prematuro y tal vez algunos de sus órganos mayores no se habrían terminado de desarrollar.
Otra complicación muy temida de la placenta previa es que esta se convierta en una placenta accreta. Esto sucede cuando la placenta se implanta profundamente en el útero y no termina de despegar en el momento del parto, lo cual puede provocar una hemorragia masiva y tener que recurrir a una histerectomía (extirpación del útero).
¿Qué es la placenta previa oclusiva?
La placenta previa oclusiva es un tipo de placenta previa y que también se conoce como placenta previa total . Esto significa que la placenta crece en la parta más inferior del útero, por lo que la abertura del cuello uterino queda cubierta por completo.
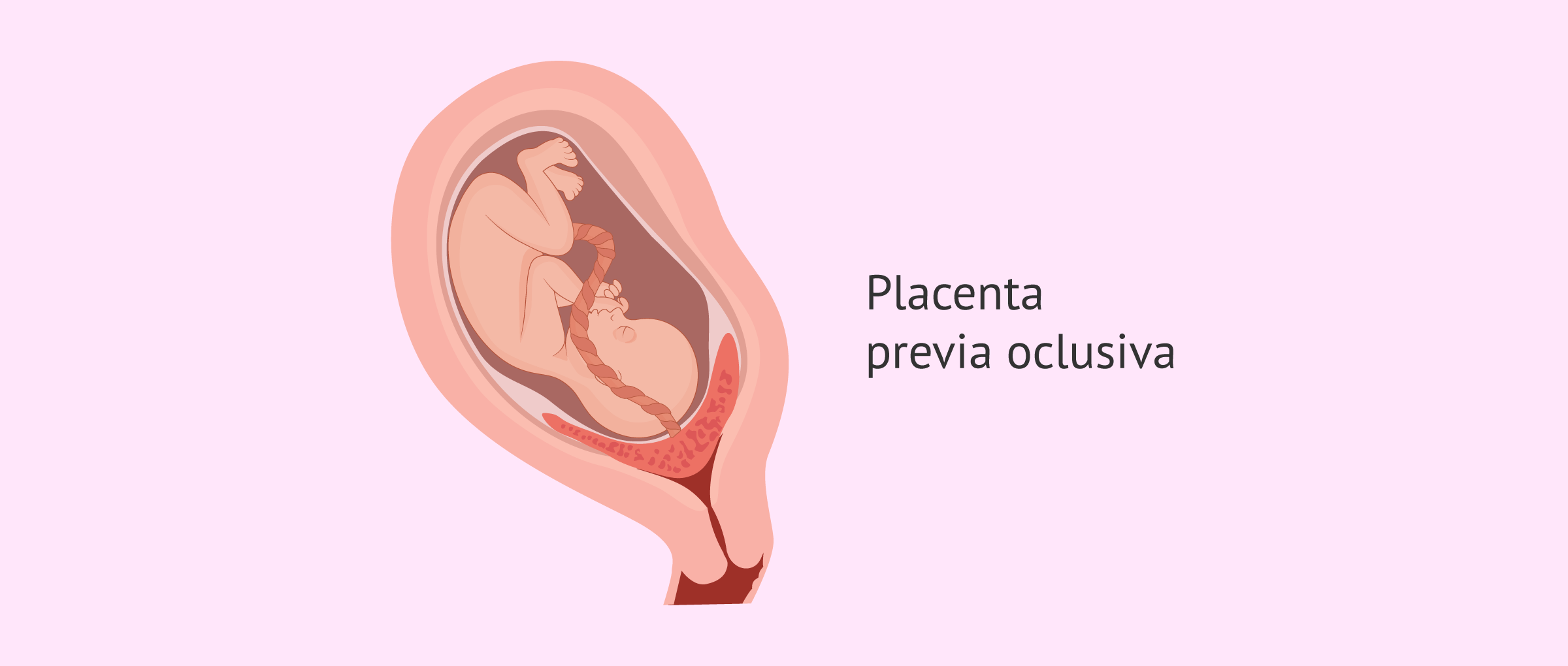
Por este motivo, las mujeres con placenta previa oclusiva no podrán dar a luz por parto vaginal, sino que tendrán que recurrir a una cesárea.
Lectura recomendada
A lo largo de este post, hemos hablado de las diferentes formas de dar a luz. Si quieres obtener más detalles sobre este tema, te recomendamos seguir leyendo aquí: ¿Es mejor el parto natural o la cesárea?
Por otra parte, para profundizar más sobre el funcionamiento de la placenta y otras patología asociadas, puedes entrar en el siguiente artículo: Formación de la placenta y el cordón umbilical.
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Adeyemi Adebola Okunowo, Ephraim Okwudiri Ohazurike, Fatimah Murtazha Habeebu-Adeyemi. Undiagnosed placenta praevia percreta: A rare case report and review of management. Niger Postgrad Med J. 2019 Jan-Mar;26(1):61-64. doi: 10.4103/npmj.npmj_191_18
Eric Jauniaux, Lene Grønbeck, Catey Bunce, Jens Langhoff-Roos, Sally L Collins. Epidemiology of placenta previa accreta: a systematic review and meta-analysis. BMJ Open. 2019 Nov 12;9(11):e031193. doi: 10.1136/bmjopen-2019-031193 (Ver)
FengXiang Yao, YuBo Shi, HuiQing Ding, Min Yang, YuTing You. Total placenta previa and partial/marginal placenta previa. Taiwan J Obstet Gynecol. 2022 Sep;61(5):913. doi: 10.1016/j.tjog.2022.06.008 (Ver)
Hee-Sun Park, Hyun-Seok Cho. Management of massive hemorrhage in pregnant women with placenta previa. Anesth Pain Med (Seoul). 2020 Oct 30;15(4):409-416. doi: 10.17085/apm.20076 (Ver)
Satoru Takeda, Jun Takeda, Yoshihiko Murayama. Placenta Previa Accreta Spectrum: Cesarean Hysterectomy. Surg J (N Y). 2021 May 25;7(Suppl 1):S28-S37. doi: 10.1055/s-0040-1721492. eCollection 2021 Dec (Ver)
Shinya Matsuzaki, Yoshikazu Nagase, Yutaka Ueda, Mamoru Kakuda, Michihide Maeda, Satoko Matsuzaki, Shoji Kamiura. Placenta Previa Complicated with Endometriosis: Contemporary Clinical Management, Molecular Mechanisms, and Future Research Opportunities. Biomedicines. 2021 Oct 26;9(11):1536. doi: 10.3390/biomedicines9111536 (Ver)
Xueyin Li, Yun Feng. Complete placenta previa in the second trimester: clinical and sonographic factors associated with its resolution. Ginekol Pol. 2019;90(9):539-543. doi: 10.5603/GP.2019.0093 (Ver)
Preguntas de los usuarios: '¿Cuáles son los signos y síntomas de la placenta previa en el embarazo?', '¿Es posible tener un parto vaginal con placenta previa?', '¿Qué cuidados hay que tener durante el embarazo con placenta previa?', '¿Qué complicaciones pueden surgir en el embarazo con una placenta previa?' y '¿Qué es la placenta previa oclusiva?'.
Autores y colaboradores






Buenas tardes, a mi me han visto placenta previa parcial en la semana 18 de embarazo. Me han recomendado reposo relativo, pero tengo mucho miedo de que nos pase algo al bebé y a mi. Hay alguien que esté en mi misma situación? Gracias por las respuestas.
Hola MartaMora,
No te preocupes. Aún no has llegado ni a la mitad del embarazo y lo más probable es que la placenta se desplace en las próximas semanas a la parte superior del útero. Piensa que solamente alrededor del 12% de las mujeres con placenta previa antes de las 20 semanas van a tener complicaciones a la hora de dar a luz.
Sigue todas las recomendaciones de tu médico y ya verás que todo sale bien.
Te deseo mucha suerte.
Un saludo