En los últimos años, la incidencia de algún tipo de cáncer en las mujeres en edad reproductiva ha aumentado.
Los avances en la medicina y los tratamientos oncológicos han permitido que la supervivencia de estas mujeres sea elevada. No obstante, las terapias contra el cáncer tienen el inconveniente de afectar a la fertilidad.
Por esta razón, es importante que las mujeres que vayan a enfrentarse a la quimioterapia o radioterapia estén informadas sobre las técnicas de preservación de la fertilidad, pues de esta manera tendrán la posibilidad de ser madres una vez superado el cáncer.
A continuación tienes un índice con los 8 puntos que vamos a tratar en este artículo.
- 1.
- 1.1.
- 2.
- 2.1.
- 2.2.
- 2.3.
- 3.
- 3.1.
- 3.2.
- 3.3.
- 3.4.
- 3.5.
- 3.6.
- 4.
- 4.1.
- 4.2.
- 4.3.
- 4.4.
- 4.5.
- 4.6.
- 5.
- 6.
- 7.
- 8.
Cáncer y fertilidad en la mujer
En los últimos años ha habido un aumento en el número de casos de cáncer de mama en mujeres con edades comprendidas entre los 25-39 años.
El segundo tipo de cáncer con mayor incidencia y prevalencia en la mujer es el de útero.
Además, se estima que alrededor de un 25% de las mujeres que han padecido cáncer no han podido cumplir su deseo reproductivo.
La supervivencia de las pacientes jóvenes frente al cáncer de mama, útero y otros tipos de cáncer ha aumentado considerablemente por la combinación de altas dosis de quimioterapia y radioterapia. También han contribuido los nuevos avances en la investigación.
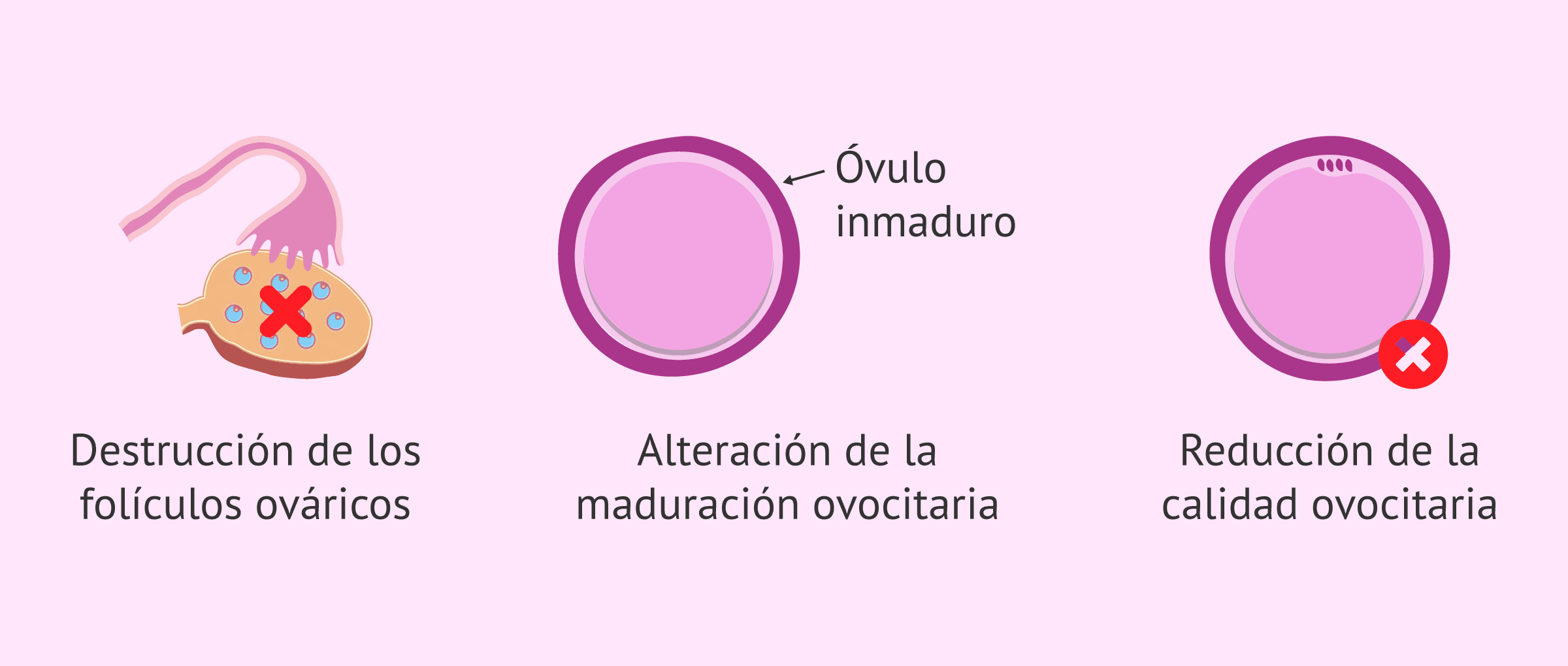
No obstante, la quimioterapia tiene efectos sobre la fertilidad de las mujeres como los siguientes:
- Destrucción de los folículos ováricos.
- Alteración del proceso de maduración de los óvulos.
- Reducción de la calidad de los óvulos.
Por otro lado, la radioterapia es capaz de generar en la mujer insuficiencia ovárica precoz (IOP), destrucción de óvulos inmaduros, etc. en función del lugar donde se recibe la radiación ionizante.
Si quieres obtener más información sobre el efecto del cáncer en la fertilidad de los hombres y de las mujeres, puedes seguir leyendo en el siguiente enlace: ¿Cómo afecta el cáncer a la fertilidad de los hombres y las mujeres?
Alteraciones tras el tratamiento oncológico
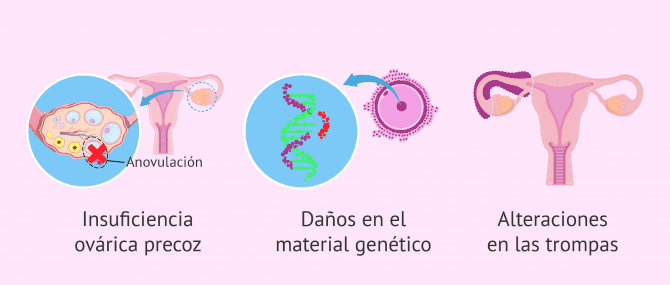
Una vez terminado el tratamiento oncológico, pueden ocurrir diversas alteraciones en la fertilidad femenina:
- Insuficiencia ovárica precoz o una amenorrea transitoria, es decir, ausencia de menstruación de forma temporal.
- Recuperación de los ciclos menstruales pero no de la fertilidad.
- Daños en el material genético (ADN) de los óvulos.
- Alteraciones en las trompas de Falopio que causarían problemas a la hora de conseguir el embarazo.
Es de vital importancia que los oncólogos hablen con la paciente sobre los efectos que producen los tratamientos oncológicos sobre la capacidad reproductiva y le explique las distintas opciones que existen para preservar su fertilidad.
Lo idóneo es que esta conversación se produzca antes de iniciar el tratamiento, pero también existen opciones de preservar la fertilidad durante el tratamiento de quimioterapia o radioterapia.
En función del tipo de cáncer, de la edad de la mujer y del estadio de la enfermedad, se decidirá la opción más adecuada para que la mujer pueda cumplir su deseo de ser madre en el futuro.
Técnicas antes de iniciar quimioterapia y radioterapia
Una mujer diagnosticada de cáncer debe ser informada de las posibles consecuencias que tienen los tratamientos oncológicos, así como de las técnicas para preservar su fertilidad antes de iniciarlos.
Vitrificación de ovocitos
Este método consiste en congelar los óvulos maduros obtenidos tras una estimulación ovárica controlada a través de la técnica de vitrificación (congelación ultrarrápida), en la que se pasan los óvulos de 15ºC a -196ºC. Así se conservan los ovocitos de manera inalterada durante un tiempo infinito, independientemente que después sea sometida la mujer a un tratamiento oncológico.
En la vitrificación de ovocitos, debido a la rapidez con la que se realiza el cambio de una temperatura a otra, no se produce la formación de cristales de hielo. Por este motivo, la supervivencia de los óvulos es elevada y se permite retrasar la maternidad con bastante posibilidad de éxito.
Una vez la mujer haya superado la enfermedad y esté lista para ser madre, se desvitrifican los óvulos y se inseminan mediante una técnica de fecundación in vitro (FIV). Posteriormente se transfieren los embriones generados al útero de la mujer.
Actuar cuanto antes contra el cáncer es crucial, pero para realizar la vitrificación de óvulos es necesario retrasar el inicio del tratamiento cerca de 1 mes. Este aplazamiento del tratamiento oncológico no es siempre posible. Además, en el caso de que se trate de un tumor dependiente de hormonas, como es el cáncer de mama, esta opción no está recomendada porque el tumor podría aumentar su tamaño.
La vitrificación de óvulos también se recomienda en mujeres jóvenes sin pareja que quieren mantener su posibilidad de ser madres en el futuro. Además, se puede llevar a cabo en mujeres que por razones personales o profesionales desear retrasar el momento de tener un hijo.
En referencia a este tema, la Dra. Carolina Arboleya, nos cuenta cuándo es el mejor momento para preservar la fertilidad:
Normalmente, aconsejamos preservar la fertilidad a una edad menor de 35 años porque para plantearnos una estimulación ovárica y un buen resultado de esta estimulación y el poder tener un buen número de ovocitos vitrificados congelados en el laboratorio, tenemos que partir de una reserva ovárica que sea lo mejor posible.
Criopreservación de embriones
La criopreservación de embriones es otro procedimiento de gran eficacia para preservar la fertilidad femenina. Se trata de congelar los embriones generados previamente al tratamiento oncológico con los ovocitos de la mujer y el esperma de su pareja o de un donante anónimo. La criopreservación de embriones se puede llevar a cabo mediante congelación lenta o vitrificación para que puedan estar almacenados a -196ºC durante un periodo de tiempo indefinido.
Cuando se lleva a cabo esta técnica para preservar la fertilidad, se recomienda conseguir embriones en estado de blastocisto, es decir, el embrión en día 5-6 del desarrollo y vitrificarlos.
Los puntos a tener en cuenta en la criopreservación de embriones son:
- Se necesita una pareja masculina o semen de donante.
- La mujer se va a someter a una estimulación ovárica y punción para la extracción de óvulos.
- Realizar un tratamiento de FIV para generar los embriones y dejarlos evolucionar hasta día 5-6 para obtenerlos en estado de blastocisto. Esto conlleva un tiempo mínimo de 2 semanas.
Es muy importante que exista una comunicación fluida, rigurosa y sincera por parte del oncólogo responsable del tratamiento. De este modo, se podrán tomar decisiones de forma más segura y coherentes para cada caso.
Es posible calcular TU probabilidad de embarazo según el tratamiento, edad y otros factores?
Nos parece demasiado importante como para no compartirlo contigo.
Puedes personalizar tu informe de fertilidad en 2 minutos.
Cirugía para el cáncer de ovario
Las mujeres jóvenes con cáncer en un solo ovario tienen la opción de extirpar este ovario enfermo para preservar el otro que está sano.
Debe ser el oncólogo el que compruebe que se puede realizar la extirpación sin riesgo. Para poder llevarse a cabo esta técnica, el tumor debe ser:
- De crecimiento lento.
- Con pocas posibilidades de propagación.
- Baja malignidad.
- Tumores de células germinales y limítrofes.
Se realiza un seguimiento exhaustivo para asegurarse que no aparece ningún tumor en el otro ovario. Con esta opción, la mujer sigue siendo fértil y puede lograr el embarazo de forma natural. El médico se encargará de extirpar el ovario dañado y deja el ovario sano al igual que el útero en su sitio.
Si existe riesgo de que vuelva a aparecer el cáncer, el oncólogo podrá retirar el ovario que quedaba tras haberse cumplido el deseo reproductivo.
Técnicas durante el tratamiento oncológico
Una vez que la mujer se ha sometido a un tratamiento oncológico de quimioterapia y/o radioterapia, las posibilidades para preservar la fertilidad son otras. Las detallamos a continuación.
Supresión ovárica
Este procedimiento provoca que los ovarios dejen de funcionar durante la quimioterapia y radioterapia, protegiéndolos de los efectos dañinos que estos tratamientos causan. Se trata de disminuir la actividad normal del ovario causando un menor número de óvulos dañados. Además, diversos estudios indican que esta técnica parece funcionar mejor en mujeres menores de 35 años.
El proceso para la supresión ovárica consiste en inyectar agonistas de la GnRH (hormona liberadora de gonatropinas) dos semanas antes de iniciar la radioterapia pélvica o la quimioterapia. Está basado en el uso de medicamentos hormonales que tienen una acción prolongada y que van a provocar en la mujer una menopausia por un corto tiempo.
La supresión ovárica es un procedimiento experimental, es decir, es una técnica sin eficacia y seguridad demostrada. Dado que todavía se requiere más investigación al respecto, se recomienda combinarla con una técnica de vitrificación de óvulos o embriones.
Algunos inconvenientes de esta técnica son la aparición de bochornos, debilidad y el uso de medicamentos de elevado coste.
Protección de los ovarios
La radioterapia o la irradiación corporal total puede tener un efecto sobre el ovario, causándole lesiones que van a provocar infertilidad o un fallo ovárico precoz. Además, según diversos estudios, se ha demostrado que las mujeres tratadas con radioterapia en la zona abdominal tienen un mayor riesgo de sufrir abortos.
Por todo ello, los ovarios deben ser protegidos con un delantal cuando hay un tratamiento de radioterapia en la pelvis o una región cercana. Todavía se requieren más estudios para demostrar su eficacia.
Congelación de tejido ovárico
La congelación de tejido ovárico es una técnica experimental cuya eficacia y seguridad no está demostrada. No obstante, está recomendada en niñas prepúberes que sufren un cáncer.
Consiste en extirpar el ovario completo o parte de él realizando un corte del tejido de la corteza ovárica y se criopreserva mediante la técnica de vitrificación. Se lleva a cabo mediante una laparoscopia, es decir, una cirugía menor a través de un tubo delgado que se introduce por una incisión realizada cerca del ombligo.
En el momento que la mujer desea ser madre tras el tratamiento oncológico y está totalmente preparada, se descongela el tejido ovárico y se implanta cerca de las trompas de Falopio. Este tejido se reactiva y vuelve a producir óvulos, los cuales se pueden recolectar y emplear en un tratamiento de FIV.
Actualmente, este método no está recomendado en mujeres con cánceres de la sangre (tales como leucemias o linfomas) o cáncer de ovario por el riesgo de que en el implante existan células cancerosas.
El coste de esta técnica es muy variable, ya que se debe realizar la extracción, la congelación y el trasplante.
Transposición ovárica
El método de la transposición ovárica, también conocido como ovariopexia, se lleva a cabo para impedir posibles lesiones en la gónada por las radiaciones ionizantes. Solamente se puede emplear en casos de radiación en la pelvis y está permitido antes y después de la pubertad.
La ovariopexia consiste en alejar los ovarios de la zona de radiación. Para ello, el cirujano traslada los ovarios a otra parte del cuerpo, alejándolos del lugar donde se va a llevar a cabo la radioterapia. Una vez realizado, se puede comprobar su efecto mediante la determinación de hormonas gonadotropinas o esteroides.
Este cambio de los ovarios se debe realizar justo antes a iniciarse el tratamiento de radioterapia para evitar que los ovarios vuelvan a su lugar con el paso del tiempo.
Posteriormente, tras terminar el tratamiento de radioterapia, se vuelven a colocar los ovarios en su posición original. Aproximadamente el 50% de las mujeres recuperan su menstruación de forma natural.
La transposición ovárica está recomendada en mujeres con menos de 40 años y que no muestren metástasis. Además ha sido demostrada en mujeres afectadas de Linfoma de Hodgkin.
Las complicaciones que se pueden producir tras la transposición ovárica son: lesiones vasculares, infarto de la trompa de Falopio por torsión de la misma, formación de quistes y la aparición de adherencias uterinas.
Maduración ovocitaria in vitro
La técnica de preservación mediante maduración ovocitaria in vitro consiste en una técnica experimental aplicada a través de la extracción de óvulos de la mujer o a partir de tejido ovárico. Se obtienen ovocitos en profase I, es decir, ovocitos inmaduros de pequeño tamaño y se hacen madurar in vitro en el laboratorio.
Esta técnica no tiene riesgo de hiperestimulación ovárica; sin embargo, conlleva el riesgo de que se produzca un incremento de las alteraciones cromosómicas, genéticas y epigenéticas.
Las alteraciones epigenéticas son cambios en la estructura química del ADN por la inserción o eliminación de grupos metilos en el ADN y que no altera la secuencia codificante.
Las características de la maduración ovocitaria in vitro son:
- No se lleva a cabo una estimulación ovárica, por lo que no hay riesgo de hiperestimulación.
- Reducción de los costes derivados de la estimulación ovárica.
- Menor complejidad.
- Menor tasa de implantación.
- Mayor tasa de aborto.
Si deseas seguir leyendo más información acerca de este tema, te recomendamos visitar el siguiente artículo: ¿Qué es la maduración in vitro de ovocitos (IVM)?
Cervicectomía radical
Se trata de una opción para mujeres que padecen cáncer de cuello de útero en etapa inicial. Consiste en extraer el cuello uterino dejando en su sitio el útero y los ovarios. De este modo, se va a conectar el útero con la parte superior de la vagina a través de una banda.
Las mujeres pueden conseguir el embarazo tras la cervicectomía; no obstante, hay riesgo de aborto y partos prematuros.
Preguntas de los usuarios
¿Es posible que dé tiempo a congelar los óvulos antes de un tratamiento contra el cáncer?
El tratamiento del cáncer puede requerir, en ocasiones, la extirpación de los ovarios o la administración de quimioterapia o radioterapia. Esto frecuentemente provoca una pérdida de la fertilidad. Sin embargo, en muchas situaciones, con una adecuada planificación va a ser posible preservar la fertilidad de estas pacientes para que puedan ser madres en un futuro. Lo más importante en este sentido es consultar con un especialista en fertilidad tan pronto como se diagnostique la patología maligna.
Leer más
¿En qué mujeres está indicada la preservación del tejido ovárico?
La congelación de tejido ovárico forma parte de las técnicas de preservación de la fertilidad que están disponibles en el momento actual para aquellas mujeres que, ante tratamientos oncológicos o quirúrgicos, puedan poner en riesgo su capacidad reproductiva.
El procedimiento consiste en la extracción mediante cirugía de la capa más superficial de uno de los ovarios, y la conservación en nitrógeno líquido con medios protectores celulares. Una vez superado el proceso oncológico o quirúrgico, ese fragmento de ovario se volverá a colocar en el lugar del que se extrajo.

En el momento actual, la rapidez en la programación de ciclos de estimulación ovárica para la obtención de ovocitos para su criopreservación hace que la preservación de tejido ovárico quede relegada para aquellos casos en que debe aplicarse el tratamiento oncológico/quirúrgico de manera inmediata, cuando las pacientes son niñas que aún no han tenido la primera menstruación o en aquellas pacientes con patologías en que está contraindicada la estimulación ovárica para obtener ovocitos.
¿Está disponible la maduración de ovocitos in vitro?
La maduración de ovocitos in vitro se considera una técnica experimental en el ámbito de la reproducción asistida para preservar la fertilidad en las mujeres. Esto quiere decir que consiste en una técnica cuya eficacia y seguridad no está aún demostrada.
¿Son necesarias técnicas de reproducción asistida tras la transposición ovárica?
Pueden ser necesario diversas técnicas de reproducción asistida tras la realización de la transposición ovárica para preservar la fertilidad de la mujer.
Los ovarios es posible que tengan una menor accesibilidad, lo que dificulta el proceso de la punción ovárica para la obtención de óvulos.
¿Cuáles son las técnicas para preservar la fertilidad en mujeres con cáncer con seguridad y eficacia demostrada?
Las técnicas para preservar la fertilidad que no son consideradas experimentales y tienen seguridad y eficacia demostrada son la vitrificación de óvulos, criopreservación de embriones y la ovariopexia o transposición ovárica.
¿Cuánto tiempo se debe administrar la inyección de GnRH en el caso de la supresión ovárica?
La inyección de GnRH para la supresión ovárica debe repetirse cada mes durante el tiempo que dure el tratamiento oncológico.
Lecturas recomendadas
Si quieres conocer los métodos de preservación de la fertilidad en el caso de los hombres con cáncer, puedes leer el artículo Preservación de la fertilidad en hombres con cáncer.
Además, hemos hablado acerca de los tipos de cáncer frecuentes en las mujeres. Si quieres saber más sobre el cáncer de mama, te recomendamos leer la información del siguiente enlace: Cáncer de mama: síntomas, diagnóstico y tratamiento.
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Ana Cobo, Juan Antonio García-Velasco, José Remohí, Antonio Pellicer. Oocyte vitrification for fertility preservation for both medical and nonmedical reasons. Fertil Steril. 2021 May;115(5):1091-1101. doi: 10.1016/j.fertnstert.2021.02.006 (Ver)
Anna Marklund, Frida E Lundberg, Sandra Eloranta, Elham Hedayati, Karin Pettersson, Kenny A Rodriguez-Wallberg. Reproductive Outcomes After Breast Cancer in Women With vs Without Fertility Preservation. JAMA Oncol. 2021 Jan 1;7(1):86-91. doi: 10.1001/jamaoncol.2020.5957 (ver)
Callejo J. Preservación de la fertilidad en la paciente oncológica. ED. Glosa 2009. The Practice Committes of the ASRM and teh SART. Madure oocyte criopreservation: a guideline. Fertil. Steril. 2012.
Fertility Assessment and treatment for people with fertility problems. NHS. NICE clinical guideline 156. February 2013
Findeklee S, Radosa JC, Takacs ZF, Hamza A, Sima RM, Solomayer EF, Sklavounos P. Fertility preservation in female cancer patients-state of the art. Minerva Ginecol. 2019 Apr 15. doi: 10.23736/S0026-4784.19.04387-9.
Gris, JM, Callejo, J. Técnicas de preservación de la fertilidad. Sociedad Española de Fertilidad (SEF).
Jacques Donnez, Marie-Madeleine Dolmans. Fertility preservation in men and women: Where are we in 2021? Are we rising to the challenge?Fertil Steril. 2021 May;115(5):1089-1090. doi: 10.1016/j.fertnstert.2021.03.028. Epub 2021 Apr 3 (Ver)
Melo AS, Paula CTV, Rufato MAF, Rufato MCAC, Rodrigues JK, Ferriani RA, Barreto J. Fertility optimization in women with cancer: from preservation to contraception.JBRA Assist Reprod. 2019 Apr 10. doi: 10.5935/1518-0557.20190011.
Pesce, R, Marconi, M, Vélez, C, Marconi, G, Glujovsky, D, Baronio, M, Coscia, A. Preservación de la fertilidad. Almer.Reproducción 2017;32:34-39.
Petra Vuković, Miro Kasum, Jelena Raguž, Nikolina Lonjak, Sara Bilić Knežević, Ivana Orešković, Lidija Beketić Orešković, Ermin Čehić. FERTILITY PRESERVATION IN YOUNG WOMEN WITH EARLY-STAGE BREAST CANCER. Acta Clin Croat. 2019 Mar;58(1):147-156. doi: 10.20471/acc.2019.58.01.19 (Ver)
Preguntas de los usuarios: '¿Es posible que dé tiempo a congelar los óvulos antes de un tratamiento contra el cáncer?', '¿En qué mujeres está indicada la preservación del tejido ovárico?', '¿Está disponible la maduración de ovocitos in vitro?', '¿Son necesarias técnicas de reproducción asistida tras la transposición ovárica?', '¿Cuáles son las técnicas para preservar la fertilidad en mujeres con cáncer con seguridad y eficacia demostrada?' y '¿Cuánto tiempo se debe administrar la inyección de GnRH en el caso de la supresión ovárica?'.












Hola, me han diagnosticado un cáncer pero me han comentado que tengo posibilidades de preservar mi fertilidad mediante la vitrificación de óvulos. ¿Es cierto?
Gracias.
Hola Gabriela,
Efectivamente, cuando te diagnostican un cáncer, te deben informar de las diversas posibilidades para preservar tu fertilidad y poder cumplir tu deseo reproductivo en el futuro. Una opción sería la vitrificación de óvulos, para lo cual es necesario que retrases el inicio de tu tratamiento oncológico alrededor de 1 mes.
Sin embargo, si se trata de un cáncer de mama o cualquier otro cáncer dependiente de hormonas, no es una opción recomendada.
Espero haberla ayudado.
Un saludo.
Buenas tardes, mi hermana tiene un cáncer de ovario con bastante malignidad y le ha dicho que tiene cáncer de ovario. He leído que una opción de preservar la fertilidad sería una cirugía por la cual se extirpa el ovario que está afectado. ¿Es posible?
Hola Laura_78,
La cirugía para el cáncer de ovario es una opción para preservar la fertilidad en mujeres jóvenes. Sin embargo, está recomendada siempre y cuando se cumpla que se trata de un tumor de crecimiento lento, baja malignidad y con pocas posibilidades de propagación.
Espero haber resuelto su duda.
Un saludo.