La aparición de algún tumor o cáncer supone una de las peores experiencias en la vida de las personas. En este momento, deben iniciar un duro camino y someterse a las terapias contra el cáncer que sean necesarias, con el único objetivo de curarse y poder seguir con sus vidas.
Sin embargo, algunas de estas personas que han padecido algún tipo de cáncer y han logrado superarlo deben afrontar otra preocupación: la infertilidad derivada de los tratamientos contra el cáncer.
Hoy en día, la reproducción asistida y los programas de preservación de la fertilidad permiten a estos pacientes poder cumplir su sueño de convertirse en padres.
A continuación tienes un índice con los 8 puntos que vamos a tratar en este artículo.
- 1.
- 1.1.
- 1.2.
- 2.
- 2.1.
- 2.2.
- 3.
- 4.
- 4.1.
- 4.2.
- 4.3.
- 4.4.
- 4.5.
- 4.6.
- 4.7.
- 4.8.
- 4.9.
- 4.10.
- 5.
- 6.
- 7.
- 8.
Efectos del tratamiento oncológico
Los tratamientos de quimioterapia y radioterapia para combatir el cáncer pueden afectar a la fertilidad masculina y femenina provocando infertilidad tanto temporal como permanente.
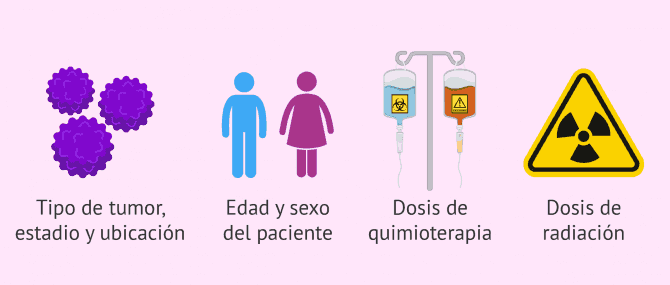
No obstante, el riesgo de sufrir esterilidad y no poder tener un hijo de forma natural va a depender de varios factores:
- Tipo de tumor, estadio y ubicación.
- Edad y sexo del paciente.
- Tipo, dosis y vía de administración de fármacos utilizados en la quimioterapia.
- Dosis de radiación y parte del cuerpo a la que se dirige la radioterapia.
- Estado de la fertilidad antes de la terapia contra el cáncer.
Los tipos de cáncer que más pueden afectar a la fertilidad masculina son el cáncer testicular, el cáncer de próstata, la leucemia y el linfoma de Hodking.
En cuanto a la fertilidad femenina, los tipos de cáncer más relevantes son el cáncer de mama, el cáncer de útero o cérvix, el cáncer de ovario y los linfomas.
Además, la cirugía, en función de su tipo y de la extensión que requiera, también puede afectar la fertilidad si se extirpa un tumor en un órgano reproductivo (o cerca de él). También, por ejemplo, si se dañan los nervios involucrados en la erección o la eyaculación en el varón.
Infertilidad masculina
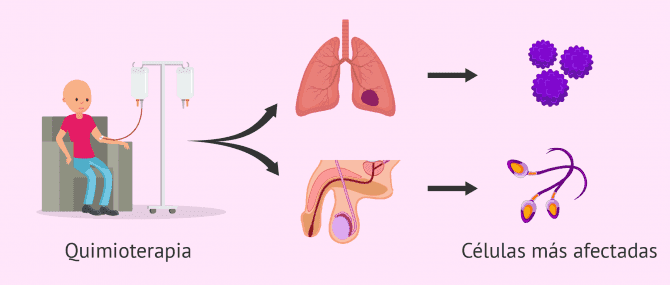
La quimioterapia va enfocada a eliminar las células del organismo que se dividen rápidamente, como es el caso de las células tumorales.
Sin embargo, los varones tienen otros tipos celulares con una rápida división: los espermatozoides. Esto provoca que tanto los espermatozoides como las espermatogonias (células madre del testículo) sean un blanco fácil para los fármacos antitumorales.
Por otra parte, los rayos de alta energía utilizados en la radioterapia para destruir a las células cancerosas también pueden afectar a estas células madre que producen espermatozoides, sobre todo, si la radiación se dirige hacia los testículos.
El tipo de infertilidad que pueden sufrir los hombres una vez superado el cáncer, temporal o permanente, dependerá del daño provocado a las células madre espermatogoniales de los testículos.
Si las células madre espermatogoniales de los testículos resultan muy dañadas, no serán capaces de seguir dividiéndose y producir nuevos espermatozoides.
Además, también puede suceder que la radioterapia afecte al cerebro, concretamente al hipotálamo y la hipófisis, y se vea alterada toda la producción hormonal que regula la espermatogénesis. Esto también resultaría en una bajada de la producción espermática y de las hormonas sexuales como la testosterona.
Infertilidad femenina
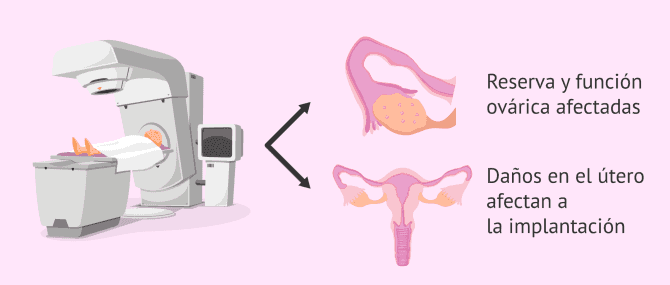
En las mujeres, la principal consecuencia de los tratamientos oncológicos es la disminución de la reserva ovárica, sobre todo, en el caso de la radioterapia dirigida a la zona de la pelvis.
En estos casos, la edad es un factor muy importante. Cuanto más joven sea la mujer, mayor posibilidad tiene de seguir conservando una pequeña parte de sus óvulos después de superar el cáncer.
No obstante, cabe destacar que todas las mujeres que hayan recibido quimioterapia o radioterapia tienen el riesgo de sufrir fallo ovárico prematuro o menopausia precoz.
Por otra parte, la radiación dirigida al útero también puede causar un daño que impida la implantación del embrión en el endometrio o su estiramiento durante la gestación, lo cual provocaría abortos espontáneos o bebés prematuros.
Al igual que en el caso de los hombres, las terapias contra el cáncer también pueden afectar al eje hipotálamo-hipófisis-ovarios y provocar un desajuste de los ciclos menstruales.
Preservación de la fertilidad
Muchas de las alteraciones de la fertilidad comentadas a lo largo de este artículo podrían tener solución si la persona afectada por el cáncer es informada y toma la decisión de preservar su fertilidad en un centro de reproducción asistida.
Es posible calcular TU probabilidad de implantación según el tratamiento, edad y otros factores?
Porque sí, tener endometriosis, SOP, baja reserva ovárica, falta u obstrucción de las tompas, así como la calidad del semen condicionan tus probabilidades de embarazo.
Puedes personalizar tu informe de fertilidad en 2 minutos.
Por todo esto es tan importante consultar a un especialista antes de recibir el tratamiento oncológico.
En hombres
A continuación, vamos a comentar las opciones que tienen los varones para preservar su fertilidad:
- Congelación de semen
- es la mejor opción, ya que es muy sencilla. Solamente es necesario obtener una muestra de semen (generalmente por masturbación, siempre que sea posible). Si el varón goza de una buena calidad seminal, sería posible incluso intentar el embarazo con inseminación artificial. Lo más importante es realizarla antes de comenzar el tratamiento oncológico, de lo contrario, habría riesgo de producir daño genético al esperma.
- Criopreservación de tejido testicular
- es un método aún en investigación y experimental. Consiste en la extracción, la congelación y el almacenamiento de tejido testicular, para que en el futuro pueda producir espermatozoides maduros. Para los niños que todavía no han alcanzado la pubertad, ésta es su única opción para preservar la fertilidad.
En mujeres
En el caso de las mujeres existen varias alternativas, aunque algunas de ellas son complicadas o se encuentran en periodo experimental.
- Vitrificación de óvulos
- consiste en hacer una estimulación ovárica para la obtención y congelación de los óvulos. Posterioremente, éstos podrán utilizarse en un tratamiento de fecundación in vitro para conseguir el embarazo. Cabe destacar que este proceso requiere de un tiempo del cual no muchas pacientes disponen antes de empezar con la quimioterapia o radioterapia. Además, en el caso de los tumores hormonodependientes, la estimulación ovárica podría provocar un empeoramiento del cáncer. Una vez la mujer haya conseguido superar el cáncer y se plantee conseguir un embarazo con los óvulos previamente congelados, será necesario descongelarlos y realizar un ciclo de fecundación in vitro.
- Preservación del tejido ovárico
- quirúrgicamente se obtiene y se congela una porción de la corteza ovárica, donde se encuentran los folículos preantrales, para colocarla nuevamente en el cuerpo después del tratamiento contra el cáncer (si el riesgo de reintroducción de células malignas es bajo). Este procedimiento se encuentra en vías experimentales, sobre todo, enfocado a las niñas con cáncer que aún no han alcanzado la pubertad y que, por tanto, no pueden vitrificar sus óvulos. No obstante, también podría utilizarse si no da tiempo a realizar una estimulación ovárica (para la vitrificación de óvulos), o si la estimulación ovárica está desaconsejada (en tumores dependientes de hormonas).
- Ovariopexia o transposición ovárica
- los ovarios se trasladan quirúrgicamente a otro lugar del cuerpo, alejado de la zona que recibe la radioterapia, para así evitar el daño.
- Maduración in vitro de ovocitos
- consiste en la recogida de óvulos inmaduros del ovario y su posterior maduración en el laboratorio para que puedan utilizarse más adelante en un tratamiento de fecundación in vitro. También se podría utilizar en los casos en los que no hay tiempo o no es posible realizar una estimulación ovárica.
- Supresión ovárica
- es un método experimental que consiste en el uso de hormonas agonistas de la GnRH para detener el funcionamiento de los ovarios. Las investigaciones actuales sugieren que esto no es una buena opción para proteger la fertilidad durante el tratamiento contra el cáncer, pero los ensayos clínicos continúan.
Si quieres seguir leyendo sobre la preservación de la fertilidad, puedes hacerlo en el siguiente artículo: La preservación de la fertilidad: congelar óvulos y esperma
Vídeo sobre cáncer y fertilidad
En este vídeo, nuestra embrióloga Silvia Azaña nos habla sobre cómo afecta el cáncer y los tratamientos oncológicos a la fertilidad de hombres y mujeres:
Como dice Silvia:
Los tratamientos de quimioterapia y radioterapia para el cáncer pueden afectar a la fertilidad masculina y femenina produciendo una infertilidad que puede ser temporal o permanente.
Preguntas de los usuarios
¿Aumenta el riesgo de sufrir cáncer si me someto a varias estimulaciones ováricas?
La estimulación ovárica comprende el tratamiento médico empleado para conseguir óvulos propios en el proceso de Fecundación in Vitro (FIV). Este proceso no supone ninguna “amenaza” para el ovario, sino una recuperación de todo su potencial.
No hay mayor riesgo de sufrir un cáncer al realizar un tratamiento de estimulación ovárica.
Leer más
¿En qué medida afectan los tratamientos como la quimioterapia o radioterapia a la fertilidad de una persona?
Desde hace años se conoce que los tratamientos oncológicos perjudican a la línea germinal masculina y femenina. Hasta hace poco, la prioridad ante un cáncer era curarse. Debido a los grandes avances conseguidos en el tratamiento del cáncer y las altas tasas de supervivencia que se obtienen hoy en algunos tipos de tumores, se está empezando a darle la importancia que tiene el controlar los efectos secundarios de estos tratamientos. Uno de ellos es la infertilidad y, aunque los varones han podido almacenar espermatozoides del eyaculado desde hace años, hoy las mujeres también pueden congelar óvulos y tejido ovárico.
Para muchos pacientes oncológicos es necesario preservar la fertilidad. ¿En qué momento deben plantearse esta decisión?
El planteamiento debe de ser previo al inicio de la quimioterapia o radioterapia; si no, ya será muy tarde para hacer nada. Por lo tanto, una información adecuada por parte de su oncólogo es prioritaria, ya que dependerá del tipo de tumor, tipo de tratamiento oncológico que se vaya a emplear, edad de la paciente, plazos de que se dispone, etc.
¿Existe un mayor riesgo de anomalías o enfermedades genéticas en hijos de padres que se han sometido a terapias anticancerígenas?
Se sabe que los espermatozoides de un varón que acaba de recibir un tratamiento oncológico tienen más anomalías cromosómicas. Esto quiere decir que no todos los hijos que tenga tendrán problemas, pero el riesgo es más alto cuanto más cerca esté de haber recibido este tratamiento oncológico.
¿Cómo se debe actuar o qué pautas se pueden seguir ante un caso de cáncer en una paciente con edad reproductiva?
Efectivamente, existen guías de práctica médica de las sociedades científicas, donde de forma consensuada se intentan establecer las conductas o tratamientos a ofrecer en según qué casos, y a informar objetivamente de las ventajas e inconvenientes, así como de lo que no se conoce respecto a estos temas. En concreto, y en España, la Sociedad Española de Fertilidad tiene un grupo que está trabajando precisamente en este documento de consenso.
Si, tras terapia anticancerígena, el hombre no presenta espermatozoides en el eyaculado, ¿a qué técnica/método/cirugía se suele recurrir?
Si no tiene espermatoizoides en el eyaculado, y no pudo congelar espermatozoides antes de recibir el tratamiento oncológico, se puede intentar ir a buscarlos en el testículo.
La biopsia testicular es muy exitosa cuando el problema es obstructivo (100% de éxito), pero en estos casos el resultado no es tan bueno ya que muchas veces el testículo ha quedado muy lesionado y ya no produce espermatozoides. En general, podemos estimar que se obtienen espermatozoides en un 30% de los casos.
Si el cáncer se produce cuando una mujer está en estado de gestación, ¿qué posibilidades tiene de tratar la enfermedad durante el mismo?
Si el cáncer se diagnostica una vez que la mujer está embarazada, obviamente las opciones van a depender del tipo de tumor y del tratamiento necesario (¿Cirugía? ¿Quimioterapia? ¿Radioterapia? ¿Combinaciones?).
Existen muchos casos tratados, pero es cierto que en el primer trimestre de gestación hay un gran riesgo de aborto e incluso de malformaciones, y si ocurre en el tercer trimestre, de parto prematuro, pero aquí es fundamental la colaboración del equipo multidisciplinar que pondere los riesgos y los beneficios de la actitud a tomar.
Una vez superado el cáncer y viendo que la calidad del semen es baja, ¿se aconsejaría una FIV convencional o se pasaría directamente a una ICSI?
Una vez curado del cáncer, el varón puede ser fértil. En el caso de que no sea así, podría recurrir a usar los espermatozoides que congeló antes de su tratamiento. En estos casos, al tratarse de un semen muy valioso por ser escaso (tan sólo una o dos muestras congeladas), se recurre a ICSI directamente, ya que con un único espermatozoide se puede conseguir gestación. Así, en caso de desear más hijos, aún quedaría muestra congelada.
¿Se puede curar el cáncer de cuello de útero?
Sí. Gracias a los avances en la medicina y en las opciones terapéuticas, el cáncer de cérvix tiene cura.
En los casos más leves y donde la masa tumoral está localizada, es posible realizar la extirpación sin dañar el útero. Esto es lo que se conoce como conización.
Si el cáncer es más invasivo, otra opción sería la extirpación al completo del útero. Sin embargo, esto impediría que la mujer pudiese gestar en un futuro una vez superada la enfermedad.
Además, los tratamientos oncológicos de quimioterapia y radioterapia también ayudan a tratar esta enfermedad.
Finalmente, y siempre que sea posible, es importante seleccionar el tratamiento más adecuado según si la mujer desea quedar embarazada una vez superada la enfermedad.
¿La preservación de la fertilidad en pacientes oncológicos es posible en la Seguridad Social?
Sí. La preservación de la fertilidad en pacientes oncológicos se puede realizar en España a través de la Seguridad Social. Tanto hombres como mujeres con cáncer pueden preservar su fertilidad para tratar de ser padres en un futuro cuando hayan superado la enfermedad. De hecho, los pacientes oncológicos suelen tener prioridad en la Seguridad Social.
Leer más
Lecturas recomendadas
Si te interesa ampliar la información acerca de cómo preservar la fertilidad ante una situación de cáncer u otros motivos, te recomendamos seguir la lectura aquí: La preservación de la fertilidad.
Por otra parte, es posible que el cáncer aparezca durante el periodo de gestación, lo cual tiene un riesgo mayor para la madre y el bebé. Puedes seguir leyendo sobre esto aquí: Cáncer durante el embarazo.
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
ASCO Recommendations on Fertility Preservation in Cancer Patients: Guideline Summary. J Oncol Pract. 2006 May;2(3):143-146. doi: 10.1200/JOP.2006.2.3.143. PMID: 29443586; PMCID: PMC2794591. (Ver)
Barak S. Fertility preservation in male patients with cancer. Best Pract Res Clin Obstet Gynaecol. 2019 Feb;55:59-66. doi: 10.1016/j.bpobgyn.2018.12.004. Epub 2018 Dec 20. PMID: 30744950. (Ver)
Burns KC, Hoefgen H, Strine A, Dasgupta R. Fertility preservation options in pediatric and adolescent patients with cancer. Cancer. 2018 May 1;124(9):1867-1876. doi: 10.1002/cncr.31255. Epub 2018 Jan 25. PMID: 29370455. (Ver)
Del-Pozo-Lérida S, Salvador C, Martínez-Soler F, Tortosa A, Perucho M, Giménez-Bonafé P. Preservation of fertility in patients with cancer (Review). Oncol Rep. 2019 May;41(5):2607-2614. doi: 10.3892/or.2019.7063. Epub 2019 Mar 14. PMID: 30896846. (Ver)
Mahmood S, Drakeley A, Homburg R, Bambang K. Fertility Preservation in Female Patients with Cancer. Clin Oncol (R Coll Radiol). 2022 Aug;34(8):508-513. doi: 10.1016/j.clon.2022.03.021. Epub 2022 Apr 28. PMID: 35491364. (Ver)
Metzger ML, Meacham LR, Patterson B, Casillas JS, Constine LS, Hijiya N, Kenney LB, Leonard M, Lockart BA, Likes W, Green DM. Female reproductive health after childhood, adolescent, and young adult cancers: guidelines for the assessment and management of female reproductive complications. J Clin Oncol. 2013 Mar 20;31(9):1239-47. doi: 10.1200/JCO.2012.43.5511. Epub 2013 Feb 4. PMID: 23382474; PMCID: PMC4500837. (Ver)
Rives N, Courbière B, Almont T, Kassab D, Berger C, Grynberg M, Papaxanthos A, Decanter C, Elefant E, Dhedin N, Barraud-Lange V, Béranger MC, Demoor-Goldschmidt C, Frédérique N, Bergère M, Gabrel L, Duperray M, Vermel C, Hoog-Labouret N, Pibarot M, Provansal M, Quéro L, Lejeune H, Methorst C, Saias J, Véronique-Baudin J, Giscard d'Estaing S, Farsi F, Poirot C, Huyghe É. What should be done in terms of fertility preservation for patients with cancer? The French 2021 guidelines. Eur J Cancer. 2022 Sep;173:146-166. doi: 10.1016/j.ejca.2022.05.013. Epub 2022 Aug 3. PMID: 35932626. (Ver)
Santos ML, Pais AS, Almeida Santos T. Fertility preservation in ovarian cancer patients. Gynecol Endocrinol. 2021 Jun;37(6):483-489. doi: 10.1080/09513590.2021.1872534. Epub 2021 Jan 27. PMID: 33501866. (Ver)
Ulrich ND, Raja NS, Moravek MB. A review of fertility preservation in patients with breast cancer. Best Pract Res Clin Obstet Gynaecol. 2022 Jun;82:60-68. doi: 10.1016/j.bpobgyn.2022.01.004. Epub 2022 Jan 15. PMID: 35120831. (Ver)
Preguntas de los usuarios: '¿Es peligroso hacer una FIV tras superar un cáncer hormonal?', '¿Aumenta el riesgo de sufrir cáncer si me someto a varias estimulaciones ováricas?', '¿En qué medida afectan los tratamientos como la quimioterapia o radioterapia a la fertilidad de una persona?', '¿Cómo afectan los tratamientos oncológicos a la fertilidad?', '¿Cómo afectan la radioterapia y la quimioterapia a la producción de espermatozoides en el hombre?', 'Para muchos pacientes oncológicos es necesario preservar la fertilidad. ¿En qué momento deben plantearse esta decisión?', '¿Existe un mayor riesgo de anomalías o enfermedades genéticas en hijos de padres que se han sometido a terapias anticancerígenas?', '¿Por qué los tratamientos para el cáncer afectan la fertilidad masculina?', '¿Qué posibilidades ofrece la medicina reproductiva para preservar la fertilidad en pacientes con cáncer?', '¿Cómo se ve afectada la fertilidad femenina con los tratamientos oncológicos?', '¿Cómo se debe actuar o qué pautas se pueden seguir ante un caso de cáncer en una paciente con edad reproductiva?', 'Si, tras terapia anticancerígena, el hombre no presenta espermatozoides en el eyaculado, ¿a qué técnica/método/cirugía se suele recurrir?', '¿Qué opciones tienen los hombres para preservar la fertilidad antes de un tratamiento oncológico?', 'Si el cáncer se produce cuando una mujer está en estado de gestación, ¿qué posibilidades tiene de tratar la enfermedad durante el mismo?', '¿Cómo puede preservar una mujer la fertilidad antes de un tratamiento para el cáncer?', 'Una vez superado el cáncer y viendo que la calidad del semen es baja, ¿se aconsejaría una FIV convencional o se pasaría directamente a una ICSI?', '¿Se puede curar el cáncer de cuello de útero?' y '¿La preservación de la fertilidad en pacientes oncológicos es posible en la Seguridad Social?'.
Autores y colaboradores






Buenas tardes, me han diagnosticado un tumor en la prostata y me han indicado que posiblemente me quede estéril, pero yo aún no tengo hijos. ¿Qué opciones tengo y cuánto me costaría? Gracias
Hola Dariooo,
La mejor opción para poder ser padre en el futuro es que congeles tu esperma. Es un proceso muy sencillo, ya que solamente tienes que entregar una muestra de semen obtenida por masturbación después de 3-5 días de abstinencia.
En cuanto al coste, la Seguridad Social cubre este tratamiento para pacientes diagnosticados con cáncer. Te recomiendo ir a tu hospital para informarte bien y poder hacerlo cuanto antes.
Espero haberte ayudado.
Un saludo
Yo tengo mis óvulos congelados desde hace 5 años que empecé con la quimioterapia. He conseguido curarme después de mucho sufrimiento y me gustaría ser madre. Quiero saber si pasa algo con mis óvulos después de estar tantos años congelados…
Hola Diana79,
Me alegro de que te hayas recuperado y hayas podido superar el cáncer. No te preocupes por los óvulos, ya que éstos pueden estar vitrificados durante largos periodos de tiempo sin que su viabilidad sea vea afectada.
Espero que pronto puedas conseguir tu deseo de ser madre.
Un saludo