El síndrome de distrés respiratorio en bebés (SDR) es la patología respiratoria más frecuente en bebés prematuros, aunque también afecta a recién nacidos a término.
Esta afección dificulta la respiración normal del neonato y, si no se trata, puede poner en peligro su vida. Su incidencia aumenta inversamente con respecto a la edad de gestación, de manera que afecta al 60% de los menores de 28 semanas y a menos del 5% de los mayores de 34 semanas.
Existen varios tipos de distrés respiratorio en el recién nacido. El SDRI es el más común entre los bebés pretérminos; mientras que el SDRII afecta a los bebés a término. Además, el síndrome de aspiración de meconio o SAM también es considerado un distrés respiratorio.
A continuación tienes un índice con los 10 puntos que vamos a tratar en este artículo.
- 1.
- 2.
- 2.1.
- 2.2.
- 3.
- 4.
- 5.
- 6.
- 6.1.
- 6.2.
- 7.
- 8.
- 9.
- 10.
¿Qué es el síndrome de distrés respiratorio neonatal?
La palabra distrés significa dificultad. Por tanto, el síndrome de distrés respiratorio en el recién nacido hace referencia a aquellas alteraciones respiratorias en el nenonato. Existen varias causas posibles que pueden ocasionar problemas en la respiración del bebé. Además, algunas causas son más frecuentes en bebés prematuros mientras que otras en bebés que nacen a término.
Los principales tipos de distrés respiratorios neonatales son:
- Síndrome de distrés respiratorio tipo I o enfermedad de las membranas hialinas.
- Distrés respiratorio tipo II o pulmón húmedo.
- Síndrome de aspiración de meconio o SAM.
En los siguientes apartados se detallarán cada una de estos tipos de dificultad respiratoria en los recién nacidos.
Distrés respiratorio tipo I (SDRI)
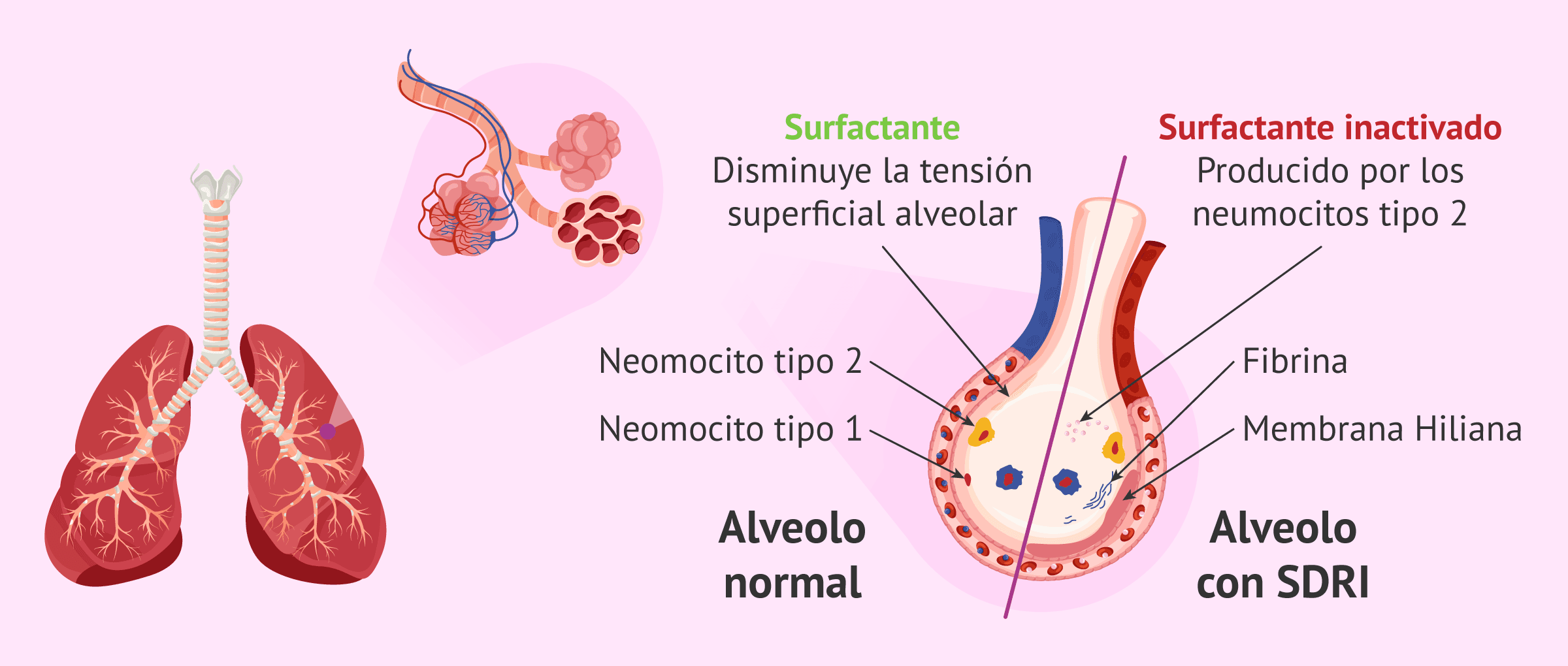
El distrés respiratorio tipo I, anteriormente conocido como enfermedad de las membranas hialinas, afecta principalmente a los bebés pretérminos cuyos pulmones no se han desarrollado completamente todavía. Esta dificultad respiratoria aparece por la ausencia de surfactante, una sustancia resbaladiza y protectora producida por los neumocitos de tipo II (células pulmonares) que recubre los alvéolos pulmonares y que permiten que estos se abren y cierren. Si los alvéolos no se abren con facilidad, no entra suficiente aire en los pulmones y el oxígeno no pasa a la sangre ni se distribuye por las células.
Lo más habitual es que el surfactante aparezca en los pulmones totalmente desarrollados alrededor de la semana 36 de gestación. Por ello, el SDRI es más frecuente en bebés prematuros que nacen antes de la semana 35 de gestación. Canto antes se produzca el parto, es decir, a menor edad gestacional, más probabilidad hay de desarrollar la enfermedad de las membranas hialinas.
Factores de riesgo del SDRI
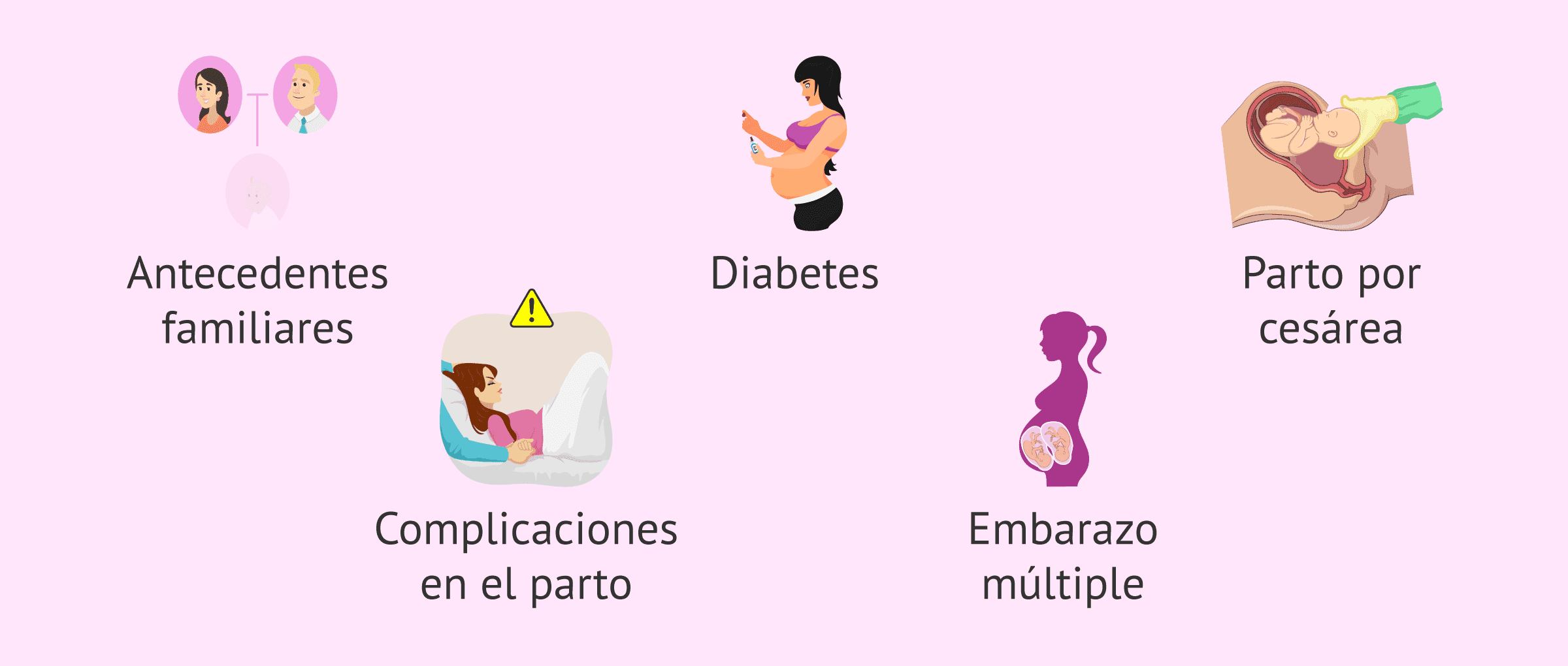
Además de la prematuridad, otros factores que incrementan el riesgo de presentar esta dificultad respiratoria en los recién nacidos son los siguientes:
- Antecedentes familiares.
- Madres que padecen diabetes.
- Parto por cesárea.
- Complicaciones en el parto que reducen la circulación al bebé.
- Embarazo múltiple.
En contraposición, existen situaciones que aceleran la aparición del surfactante como, por ejemplo, la hipertensión materna, el crecimiento intrauterino retardado, la ruptura prematura de membranas y ciertos medicamentos como los corticoides.
Síntomas de la enfermedad de las membranas hialinas
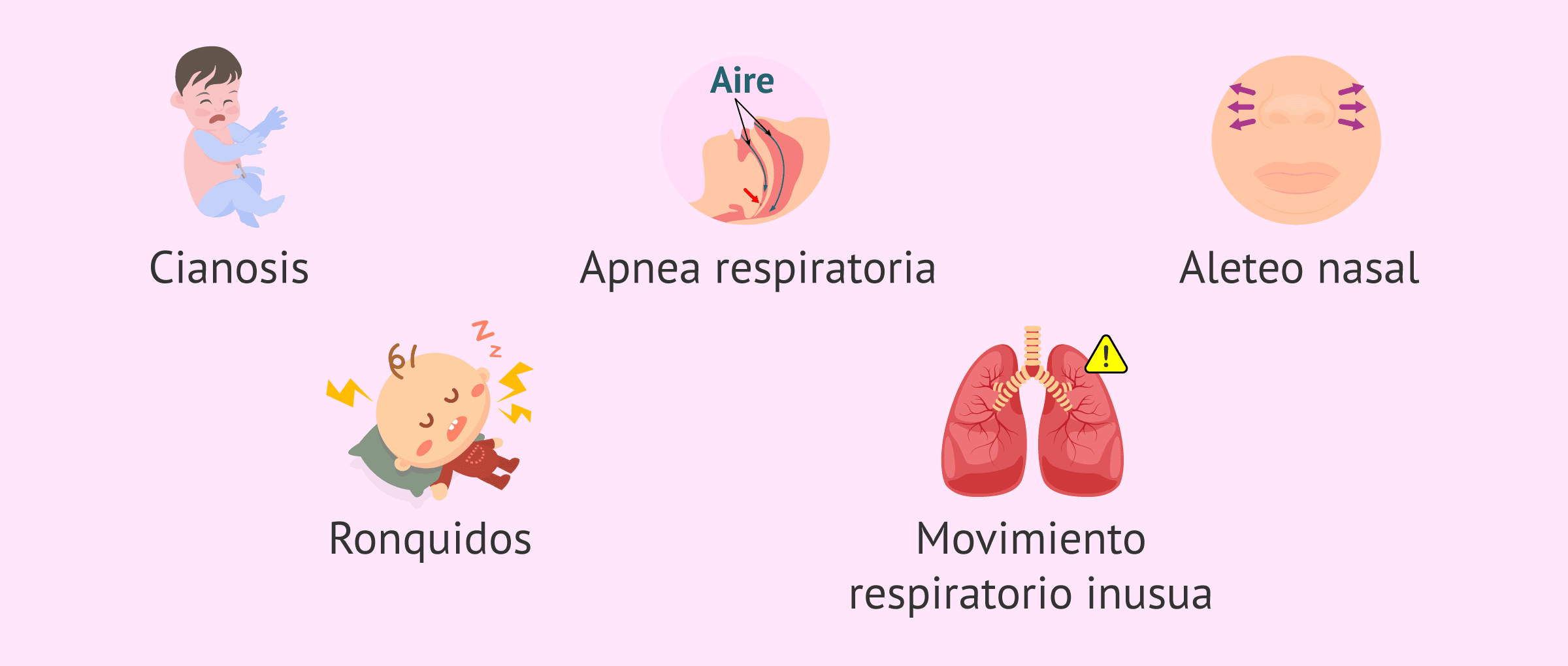
A nivel clínico, los bebés prematuros que sufren síndrome de distrés respiratorio pueden presentar los siguientes síntomas:
- Cianosis: color azulado de la piel y de las mucosas.
- Apneas respiratorias, es decir, la respiración se detiene brevemente.
- Ronquidos.
- Aleteo nasal, respiración rápida y poco profunda.
- Quejidos para incrementar la presión respiratoria y reducir el colapso alveolar. Esto se logra mediante el cierre de la glotis manteniendo así el volumen pulmonar y facilitando el intercambio de gases durante la respiración.
- Movimiento respiratorio inusual: retracción de los músculos del tórax cuando tendría que expandirse.
Normalmente, la gravedad de estos síntomas aumenta hasta las 48-78 horas desde el nacimiento. Sin embargo, si se administra el tratamiento adecuado lo antes posible, el bebé presentará mejoría pasada una semana.
Distrés respiratorio tipo II (SDRII)
No hay que confundir el síndrome de distrés respiratorio en bebés prematuros o tipo I con el síndrome de distrés respiratorio tipo II. Este tipo de distrés respiratorio también se conoce por taquipnea transitoria, maladaptación pulmonar o síndrome de pulmón húmedo.
Lo más habitual es que esta dificultad respiratoria surja en bebés nacidos a términos a diferencia de lo que sucede con el SDRI. Los bebés con maladaptación pulmonar respiran demasiado rápido y las costillas suelen estar bastante marcadas.
La causa de este tipo de distrés respiratorio está en un retraso en la velocidad de absorción del líquido pulmonar tras nacer el bebé. Esta afección suele desaparecer a los dos o tres días del parto y estos bebés no suelen tener problemas a posteriori.
Síndrome de aspiración meconial
Se trata de otro problema a nivel respiratorio en el neonato que sucede cuando se expulsa el meconio durante el embarazo provocando la tinción del líquido amniótico. En este caso, el feto podría aspirar el líquido amniótico con meconio y llegando a sus vías respiratorias.
Esta aspiración provocaría la obstrucción de manera total o parcial de las vías respiratorias del neonato. Además, el bebé podría desarrollar inflamación del tejido pulmonar y su tórax estaría expandido.
Te recomendamos leer el siguiente artículo para obtener información en profundidad sobre este tema: ¿Qué es y cuándo se produce el síndrome de aspiración de meconio?
Tratamiento del distrés respiratorio neonatal
El tratamiento del SDR varía según las manifestaciones clínicas del bebé, su edad y su estado de salud.
Normalmente, se recomienda que los bebés con dificultad respiratoria pasen a la unidad de cuidados intensivos, donde se monitorizará su frecuencia cardíaca, respiratoria, tensión arterial, presión de oxígeno, presión de dióxido de carbono y temperatura.
Una opción terapéutica para el distrés respiratorio es administrar un agente surfactante natural (de origen bovino o porcino) o sintético. Esta es, probablemente, la medicación más importante para un buen pronóstico.
A los bebés con distrés respiratorio también se les administra oxígeno húmedo y caliente, para evitar lesionar el epitelio de las vías aéreas. Sin embargo, el oxígeno debe administrarse con cuidado para evitar efectos secundarios.
Otra alternativa es recurrir a la asistencia respiratoria con un respirador o ventilador, ya que este aparato puede salvar la vida del pequeño. Pese a ello, su uso debe limitarse porque puede dañar los pulmones del bebé.
Otros tratamientos adicionales para el síndrome de distrés respiratorio son:
- Presión positiva continua en la vía aérea.
- Oxigenación directamente en la sangre cuando no se puede emplear un ventilador.
- Óxido nítrico inhalado para mejorar los niveles de oxígeno.
En cualquier caso, el especialista será el encargado de establecer la mejor opción de tratamiento en cada situación.
Preguntas de los usuarios
¿Cuáles son las causas del distrés respiratorio en neonatos?
Dependerá del tipo de distrés respiratorio del que se hable. La causa de la dificultad respiratorio o distrés respiratorio tipo I es la falta de surfactante.
En cambio, la causa del síndrome de pulmón húmedo o distrés respiratorio tipo II que afecta a los bebés nacidos a término se desconocen. Existen varias teorías al respecto y se debe a que el liquido de los pulmones no es reabsorbido tras el alumbramiento.
¿Cuáles son las posibles complicaciones del síndrome de distrés respiratorio neonatal?
Algunas de las posibles complicaciones de la dificultad respiratoria en los recién nacidos pueden ser las siguientes:
- Neumotórax: es la acumulación de aire alrededor de los pulmones.
- Neumomediastino: se trata de la acumulación de aire en el mediastino, es decir, en el espacio de la caja torácica.
- Neumopericardio: consiste en la presencia de airee en el pericardio.
- Sangrado intracerebral y/o hemorragia pulmonar.
- Displasia broncopulmonar.
Lecturas recomendadas
Como hemos comentado, los bebés que nacen antes de tiempo suelen tener más dificultad en la respiración. Sin embargo, no es el único problema en los bebés prematuros. Por ello, te invitamos a leer el siguiente artículo para obtener más información: ¿Qué es un bebé prematuro? - Causas, cuidados y complicaciones.
Si deseas más información acerca de otras patologías que pueden tener los recién nacidos, te recomendamos visitar el siguiente artículo: Enfermedades en los bebés.
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Álvaro Coronado-Muñoz, Raffo Escalante-Kanashiro. Pediatric acute respiratory distress syndrome: How to protect the lungs during mechanical ventilation. Bol Med Hosp Infant Mex. 2021;78(3):181-190. doi: 10.24875/BMHIM.20000148 (Ver)
Daniela Matos Fiorenzano, Gabriela Nunes Leal, Karen Saori Shiraishi Sawamura, Alessandro Cavalcanti Lianza, Werther Brunow de Carvalho, Vera Lúcia Jornada Krebs. Respiratory distress syndrome: influence of management on the hemodynamic status of ≤ 32-week preterm infants in the first 24 hours of life. Rev Bras Ter Intensiva. 2019 Oct 14;31(3):312-317. doi: 10.5935/0103-507X.20190056 (Ver)
García-Solórzano JD. Síndrome de dificultad respiratoria. Gómez M, editor. Temas selectos del RN prematuro. 1ª ed. México: Distribuidora y Editora Mexicana, 1990. 215-223.
Preguntas de los usuarios: '¿Cuáles son las causas del distrés respiratorio en neonatos?' y '¿Cuáles son las posibles complicaciones del síndrome de distrés respiratorio neonatal?'.
Autor