Los antagonistas de la GnRH son fármacos que se utilizan en los tratamientos de reproducción asistida para controlar la función ovárica y evitar la ovulación espontánea. Este tipo de medicamentos son utilizados en los protocolos cortos de estimulación ovárica.
Existen antagonistas con diferentes composiciones químicas y nombres comerciales, pero su función es la misma, tanto si se utilizan en los tratamientos con inseminación artificial como en los de fecundación in vitro (FIV). Su finalidad es prevenir que ocurra una ovulación prematura.
A continuación tienes un índice con los 8 puntos que vamos a tratar en este artículo.
- 1.
- 1.1.
- 2.
- 3.
- 4.
- 4.1.
- 4.2.
- 4.3.
- 4.4.
- 4.5.
- 5.
- 6.
- 7.
- 8.
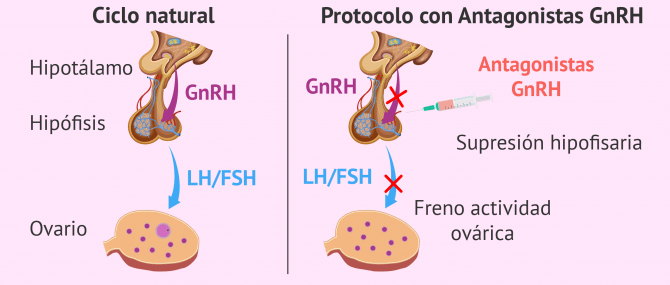
¿Qué son los antagonistas de la GnRH?
Los antagonistas de la GnRH son fármacos pertenecientes al grupo de los análogos de la hormona liberadora de gonadotropinas (GnRH). Este tipo de medicamentos se utilizan en la fase de estimulación ovárica de los tratamientos de reproducción asistida (inseminación artificial, fecundación in vitro e ICSI). Gracias a ellos, podemos controlar la función ovárica.
Es posible calcular TU probabilidad de implantación según el tratamiento, edad y otros factores?
Porque sí, tener endometriosis, SOP, baja reserva ovárica, falta u obstrucción de las tompas, así como la calidad del semen condicionan tus probabilidades de embarazo.
Puedes personalizar tu informe de fertilidad en 2 minutos.
La finalidad de estas hormonas es evitar el pico de LH, que provocaría la ovulación y luteinización precoz folicular. De esta manera, podemos controlar el momento en el que ocurre la ovulación para que no se produzca de forma prematura.
Si hubiera una ovulación espontánea, no sería posible recuperar los óvulos en la punción folicular ni realizar la inseminación artificial el día óptimo para que ocurra la fecundación. Por tanto, sería necesario cancelar el ciclo.
Además, el pico de LH también afectaría a la receptividad endometrial. Por eso, en las mujeres que precisan preparación endometrial, ya sea para transferir embriones congelados o para tratamientos de ovodonación, también se administran análogos de la GnRH.
Cabe destacar que el uso de antagonistas de la GnRH no es exclusivo de las pacientes de reproducción asistida.
Estos fármacos también están indicados, por ejemplo, en el tratamiento de la endometriosis y de tumores hormono-dependientes, como el cáncer de mama o de próstata.
Efectos: ¿cómo actúa?
Una vez se administra un antagonista de la GnRH, éste se une a los receptores de la GnRH y los bloquea. De esta manera, el antagonista impide que la GnRH se pueda unir a sus receptores mediante un bloqueo competitivo. Estos receptores se encuentran situados en la superficie de las células gonadotróficas de la hipófisis.
Al bloquear los receptores de la GnRH, a su vez, se inhibe la síntesis de gonadotrofinas (FSH y LH) por parte de la hipófisis.
Estas hormonas ejercen su función en el ovario y están implicadas en la regulación del ciclo menstrual. Por tanto, los antagonistas de la GnRH frenan la actividad ovárica e inhiben el ciclo menstrual.
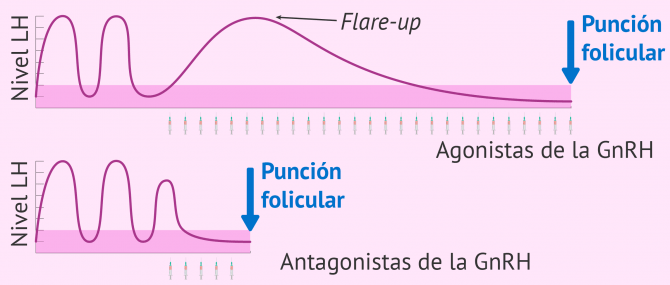
A diferencia de lo que ocurre con los agonistas de la GnRH, la acción de los antagonistas de la GnRH es inmediata y no producen efecto flare-up, el cual hace que, al inicio de administrar los agonistas, aumente la segregación de FSH y LH.
La inmediatez de su acción y la ausencia de efecto flare-up hacen que, en comparación con los protocolos con agonistas de la GnRH, sea necesario inyectar menos dosis de antagonistas para conseguir la misma supresión hipofisaria.
Por tanto, los protocolos con antagonistas de la GnRH permiten simplificar la estimulación ovárica y hacen que sea menos molesta para la paciente. El tiempo entre usar un protocolo con agonistas a uno con antagonistas de la GnRH cambia de un mes de tratamiento hormonal a 10-12 días aproximadamente.
Ventajas: simplificación de los tratamientos
Los beneficios de la utilización de antagonistas de la GnRH en los tratamientos de estimulación ovárica son los siguientes:
- Se produce la supresión inmediata de los niveles séricos de LH e impide la ovulación prematura. Como su efecto es tan rápido, los antagonistas de la GnRH pueden ser administrados en el momento en el que hay un riesgo evidente de que ocurra el pico de LH, ya que tardan horas en conseguir la inhibición hipofisaria. En el caso de los agonistas, necesitan 7-10 días para conseguir este efecto.
- La duración del tratamiento de estimulación de la ovulación es menor, por lo que se disminuyen las molestias a las pacientes. En los protocolos con antagonistas de la GnRH son necesarias menos inyecciones y deben acudir menos veces a la consulta para realizar controles durante la estimulación ovárica.
- Suele ser bien tolerado por la mujer, con pocos efectos secundarios, ya que la estimulación no es muy agresiva porque permite que se administren dosis menores de FSH. El hecho de que sean necesarias menos hormonas también hace que el tratamiento sea más barato.
- Disminuye la frecuencia del síndrome de hiperestimulación ovárica (SHO) porque permite que se utilicen agonistas de la GnRH para inducir la ovulación en lugar de hCG, que aumenta el riesgo de sufrir SHO. Por tanto, estos protocolos están especialmente indicados en las pacientes con un riesgo elevado de SHO: mujeres jóvenes, como las donantes, o con síndrome del ovario poliquístico.
- No causa quistes foliculares debido a que no tiene el efecto flare-up que se origina tras la administración de agonistas de la GnRH.
Por todos estos motivos, los protocolos cortos con antagonistas de la GnRH cada vez son más utilizados entre los especialistas en reproducción asistida.
En el siguiente vídeo, la Dra. Carolina Arboleya nos cuenta mucho más acerca de este tipo de procedimientos:
Los antagonistas de GnRH más utilizados en estos tratamientos son Cetrotide (cetrorelix) y Orgalutran (ganirelix).
Desventajas
El uso de antagonistas de la GnRH presenta pocos inconvenientes ya que, al ser una estimulación no demasiado agresiva, es tolerado por la mayoría de las mujeres sin prácticamente contraindicaciones.
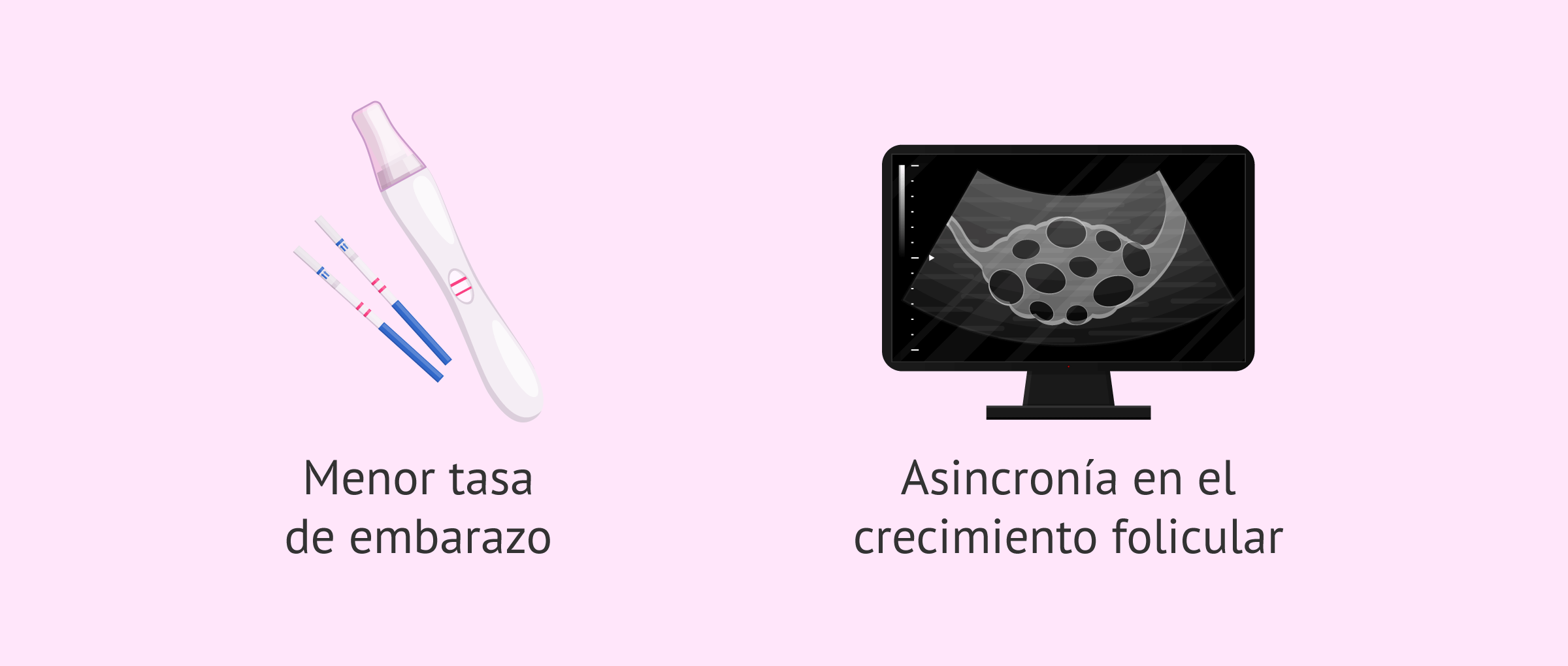
El único problema que existe asociado al uso de antagonistas de la GnRH es que, en muchos estudios, la tasa de embarazo ha resultado ser ligeramente inferior (entre el 3% y el 5% menor) a la obtenida en protocolos de estimulación ovárica en los que se utilizan los análogos de GnRH.
Esto es debido al efecto negativo que tienen los antagonistas sobre la receptividad endometrial.
Además, si no se administran anticonceptivos orales o estrógenos antes de iniciar el tratamiento con antagonistas, puede hacer asincronía en el crecimiento folicular. Esto también afectaría negativamente a las tasas de éxito porque se recuperan menos óvulos por ciclo.
Preguntas de los usuarios
¿Cuándo está indicado un protocolo corto de FIV con antagonistas de la GnRH?
Este tipo de protocolo se utiliza en tratamientos de reproducción asistida, ya que su objetivo es aumentar la probabilidad de éxito del tratamiento.
Por ello, el ciclo corto con antagonistas de la hormona liberadora de gonadotropina (GnRH) está indicado en pacientes que es necesario prevenir la ovulación prematura, en parejas con antecedentes de respuesta ovárica subóptima, etc.
Leer más
¿Cómo afectan los antagonistas de la GnRH a la receptividad endometrial?
La comparación de protocolos con agonistas y antagonistas de la GnRH y su relación con el impacto en la receptividad endometrial, aún permanecen en controversia. Sin embargo, algunos estudios han proporcionado evidencia de que ambos, agonistas y antagonistas de la GnRH, afectan ligeramente la receptividad endometrial en comparación con los ciclos naturales.
En contraste, otros estudios han sugerido que los protocolos con antagonistas tienen un fuerte impacto en la expresión de genes relacionados en la receptividad endometrial humana, así como que los agonistas provocan retraso en este proceso.
Para una estimulación ovárica, ¿basta inyectarse antagonistas de la GnRH?
No. Los antagonistas de la GnRH únicamente sirven para controlar los niveles hormonales endógenos. Es necesario estimular el crecimiento folicular con la administración de gonadotropinas e inducir la ovulación mediante hCG o agonistas de la GnRH.
¿Cuántos días dura la estimulación ovárica con antagonistas de la GnRH?
Con el uso de los antagonistas de la GnRH, la duración de la estimulación ovárica es aproximadamente de 10-12 días. Dependerá del protocolo exacto que se utilice y de la respuesta de la mujer al tratamiento hormonal.
¿Se opta por el soporte de la fase lútea en los ciclos con agonistas?
La doctora Carolina Arboleya nos responde en a la pregunta en el siguiente vídeo:
Normalmente, cuando hacemos ciclos con agonistas, sí optamos por un soporte en fase lútea, por poner una progesterona intravaginal para dar ese soporte de la fase lútea tras la punción a la paciente.
Lectura recomendada
Si quieres saber más sobre los fármacos utilizados en los tratamientos de estimulación ovárica, encontrarás más información en este artículo: Medicamentos utilizados en la estimulación ovárica controlada.
Por otra parte, si deseas saber el precio de estos fármacos, te recomendamos que accedas al siguiente enlace: Precios de la medicación hormonal en reproducción asistida.
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Alan B Copperman, Claudio Benadiva. Optimal usage of the GnRH antagonists: a review of the literature. Reprod Biol Endocrinol. 2013 Mar 15;11:20. doi: 10.1186/1477-7827-11-20 (Ver)
Hesham G Al-Inany, Mohamed A Youssef, Reuben Olugbenga Ayeleke, Julie Brown, Wai Sun Lam, Frank J Broekmans. Gonadotrophin-releasing hormone antagonists for assisted reproductive technology. Cochrane Database Syst Rev. 2016 Apr 29;4(4):CD001750 (Ver)
Jacques Donnez, Marie-Madeleine Dolmans. GnRH Antagonists with or without Add-Back Therapy: A New Alternative in the Management of Endometriosis? Int J Mol Sci. 2021 Oct 20;22(21):11342. doi: 10.3390/ijms222111342 (Ver)
P Devroey. GnRH antagonists. Fertil Steril. 2000 Jan;73(1):15-7. doi: 10.1016/s0015-0282(99)00448-3 (Ver)
R Marci, A Graziano, G Lo Monte, I Piva, I Soave, E Marra, F Lisi, M Moscarini, D Caserta. GnRH antagonists in assisted reproductive techniques: a review on the Italian experience. Eur Rev Med Pharmacol Sci. 2013 Apr;17(7):853-73 (Ver)
Samantha Sperduti, Silvia Limoncella, Clara Lazzaretti, Elia Paradiso, Laura Riccetti, Sara Turchi, Ilaria Ferrigno, Jessika Bertacchini, Carla Palumbo, Francesco Potì, Salvatore Longobardi, Robert P Millar, Manuela Simoni, Claire L Newton, Livio Casarini. GnRH Antagonists Produce Differential Modulation of the Signaling Pathways Mediated by GnRH Receptors (Ver)
Vito S Cardone. GnRH antagonists for treatment of polycystic ovarian syndrome. Fertil Steril. 2003 Jul;80 Suppl 1:S25-31; discussion S32-4 (Ver)
Preguntas de los usuarios: '¿Cuándo está indicado un protocolo corto de FIV con antagonistas de la GnRH?', '¿Cómo afectan los antagonistas de la GnRH a la receptividad endometrial?', 'Para una estimulación ovárica, ¿basta inyectarse antagonistas de la GnRH?', '¿Cuántos días dura la estimulación ovárica con antagonistas de la GnRH?' y '¿Se opta por el soporte de la fase lútea en los ciclos con agonistas?'.






Al hacerme los pinchazos en el vientre me salió una especie de moretón bastante grande