La receptividad endometrial o uterina se define como la capacidad del útero para permitir que un embrión llegue a implantar y dar inicio a una gestación.
Gracias a los avances en reproducción asistida y, sobre todo, al tratamiento de fecundación in vitro (FIV), se ha podido estudiar más en profundidad el papel del endometrio y su implicación en el éxito reproductivo.
De este modo, las alteraciones en la receptividad endometrial son una causa de infertilidad femenina, ya que conducen a sufrir los llamados fallos de implantación repetidos.
En el siguiente vídeo, la embrióloga Silvia Azaña te explica cuáles son las posibles causas de la baja receptividad endometrial y cómo se evalúa. No obstante, luego puedes profundizar con más detalle leyendo el artículo.
A continuación tienes un índice con los 8 puntos que vamos a tratar en este artículo.
- 1.
- 1.1.
- 2.
- 2.1.
- 2.2.
- 3.
- 4.
- 4.1.
- 4.2.
- 4.3.
- 4.4.
- 4.5.
- 4.6.
- 5.
- 6.
- 7.
- 8.
¿Qué es la receptividad del endometrio?
El endometrio es el tejido interno del útero, cuya principal función es la interacción con el embrión para conseguir su implantación y, en consecuencia, una gestación.
Este tejido es altamente dinámico y sufre múltiples cambios a lo largo del ciclo menstrual, desde prepararse para la implantación hasta evacuarse a través de la menstruación cuando no se ha producido el embarazo, a través de una regulación hormonal y adoptando una función inmunológica.
Dentro de este contexto, la receptividad uterina hace referencia a un estado concreto del endometrio en el que sus condiciones son óptimas para que ocurra la implantación embrionaria.
La receptividad endometrial implica una serie de cambios moleculares, estructurales y vasculares en la capa interior del útero que van a permitir la anidación del embrión en desarrollo.
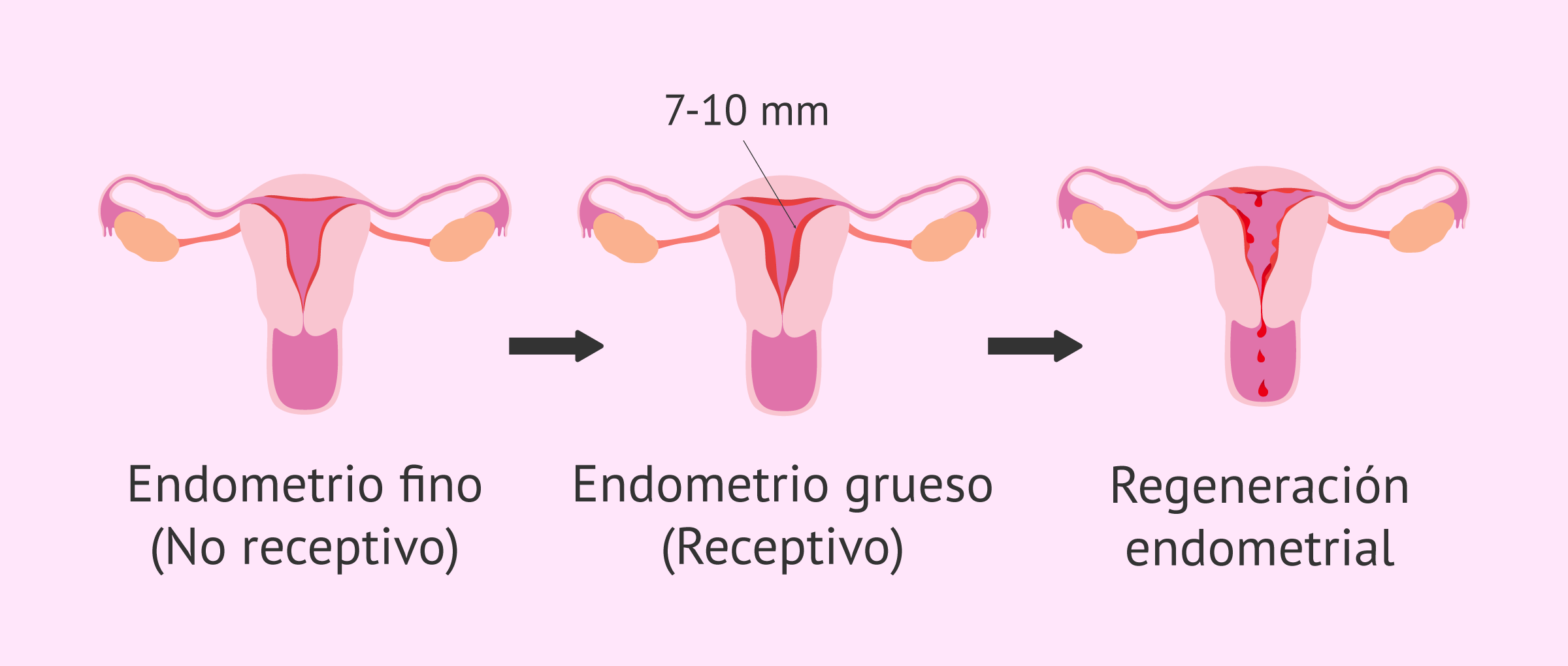
Cabe destacar que el endometrio solamente es receptivo unos determinados días del ciclo menstrual, exactamente entre 5-7 días tras la ovulación. Esto es lo que se conoce como ventana de implantación.
La importancia del grosor endometrial
La manera clásica que existe para valorar la receptividad uterina es con la medición del grosor endometrial por ecografía.
Un endometrio óptimo para la implantación embrionaria mediría entre 8-12mm y tener un aspecto trilaminar ecográficamente. Endometrios con un grosor inferior a los 6 mm y demasiado gruesos han demostrado tener una menor tasa de gestación.
Por todo esto, la ecografía es una prueba esencial para determinar si el útero está preparado para que se produzca la implantación embrionaria. Por ello, comprobar el estado del endometrio es fundamental cuando se realiza cualquier tratamiento de reproducción asistida.
Baja receptividad endometrial
En ocasiones, al analizar el endometrio con ecografía se comprueba que éste no tiene el grosor adecuado o, aún teniendo el aspecto correcto y embriones de buena calidad, la mujer no consigue quedarse embarazada.
Es entonces cuando el especialista tiene que empezar a prestar atención a la receptividad del útero, pues existen varias causas que pueden estar afectándola. En función de cada caso, se podrán indicar pruebas diagnósticas adicionales.
Causas
Las causas de la baja receptividad endometrial son muchas y muy variadas, con implicación de diversos mecanismos fisiopatológicos:
- Anormalidades en la cavidad uterina: pólipos, tabiques, miomas, sinequias, etc.
- Procesos infecciosos o inflamatorios: endometritis, hidrosálpinx.
- Déficit de proliferación endometrial: endometrio fino sin grosor suficiente para la implantación embrionaria. Esto se conoce como endometrio refractario.
- Alteraciones del sistema de la coagulación (trombofilias).
- Desplazamiento de la ventana de implantación.
- Alteraciones genéticas.
- Enfermedades inmunológicas sistémicas.
- Procesos inmunológicos locales: en el endometrio debe producirse un ambiente de tolerancia inmunitaria para que el embrión no sea rechazado por la madre, lo cual está condicionado por factores genéticos, epigenéticos y ambientales.
- Alteraciones de la microbiota: microorganismos como bacterias, hongos y/o virus que establecen una “biopelícula” en el interior del útero.
- Incompatibilidad de “diálogo” entre embrión y endometrio: implica cambios morfológicos y funcionales (genómicos y/o moleculares en el endometrio ante la llegada del embrión).
En ocasiones, son varios los factores que provocan una receptividad uterina baja o puede que la causa no se conozca todavía, lo que llevaría al diagnóstico de esterilidad de origen desconocido (EOD).
Pruebas endometriales
Como ya hemos comentado, la evaluación clásica del endometrio se ha realizado mediante ecografía y también histeroscopia, análisis de histología e inmunología.
Sin embargo, a día de hoy existen técnicas más novedosas y específicas que permiten un estudio más avanzado del endometrio. Son las llamadas pruebas genómicas, ya que estudian la receptividad del endometrio a nivel de los genes y su expresión.
Una de las pruebas más importantes para analizar la receptividad endometrial es el test ERA (por sus siglas en inglés Endometrial Receptivity Array). Se trata de una prueba molecular que estudia la expresión de 248 genes asociados a la receptividad endometrial. Gracias a ello, es posible determinar si en un momento concreto del ciclo menstrual el endometrio está receptivo o, en cambio, la ventana de implantación está desplazada.
La biología molecular, a través del ARN y la transcriptómica y la secretómica, nos han permitido profundizar en la receptividad endometrial y en el ajuste de la ventana de implantación del embrión.
Por otra parte, también existen análisis de la microbiota endometrial con el objetivo de conocer con mayor profundidad la microflora intrauterina y tratar sus desequilibrios previamente a los tratamientos. Son los llamados test EMMA y test ALICE.
Puedes conocer con más detalle cada una de estas pruebas endometriales en el siguiente artículo: ¿Qué es el test EndomeTRIO?
Todavía el endometrio esconde grandes descubrimientos para los científicos y maximizar su conocimiento nos permitirá mejores resultados en las técnicas de reproducción asistida.
¿Cómo conseguir el embarazo?
Una vez analizada la receptividad uterina y, en función de si ha sido posible identificar la causa exacta de tener un endometrio no receptivo, pueden llevarse a cabo diversas estrategias para intentar conseguir la gestación. Las comentamos a continuación:
- En caso de tener una ventana de implantación desplazada identificada por el test ERA, se deberá programar la transferencia embrionaria en otro momento del ciclo menstrual cuando el endometrio esté receptivo. El mejor momento para la transferencia embrionaria (cuando el endometrio es receptivo) es sugerido en los resultados del test.
- Si la paciente sufre endometritis o cualquier otra infección en el tracto reproductor, deberá llevar a cabo un tratamiento específico con antibióticos antes de intentar un nuevo embarazo. De igual manera, un desequilibrio en la microbiota uterina podría afectar a las posibilidades de implantación. Los test EMMA y ALICE identifican los microorganismos del microbioma endometrial y determinan qué tratamiento es el más adecuado.
- Tratamiento con aspirina y/o heparina en caso de diagnóstico de trombofilia.
- Tratamiento con corticoides o inmunoglobulinas en caso de rechazo inmunológico del embrión.
- Ante un endometrio refractario incapaz de proliferar con los estrógenos y la progesterona, se pueden indicar fármacos que favorezcan el aporte sanguíneo al endometrio, como sildenafilo, pentoxifilina, vitamina A, vitamina E, etc.
- Valorar hacer un scratching endometrial. Se trata de una pequeña intervención quirúrgica para provocar un daño en el endometrio y que este se regenere.
En definitiva, ante un caso de fallo de implantación repetitivo y un endometrio con poca receptividad, es muy importante llevar a cabo un estudio exhaustivo y realizar todas las pruebas necesarias para acercarse a un diagnóstico exacto que permita establecer la estrategia reproductiva.
¿Te han pedido cinco pruebas en una clínica y el doble en otra? ¿Ninguna te ha explicado de verdad cuáles necesitas tú?
En este informe de fertilidad te decimos qué prueba tiene sentido según tu caso, cuáles puedes ahorrarte y las 12+1 preguntas que no deberían faltar en tu primera consulta. Personalizarla son menos de 2 minutos.
Por último, cabe recordar que mantener unos hábitos de vida saludables junto a una dieta sana y equilibrada siempre ayudará a mejorar el estado de salud en general y facilitar la llegada del embarazo.
Preguntas de los usuarios
¿Por qué mi endometrio no crece aun administrando estrógenos y progesterona?
Sabemos que la correcta perfusión endometrial es clave para el crecimiento del endometrio y por tanto para la correcta implantación embrionaria. Si no existe un correcto aporte sanguíneo al endometrio, aunque administremos hormonas exógenas, nunca llegarán a alcanzarlo debidamente. Esta es la causa por la cual administramos fármacos que favorecen la llegada de sangre al endometrio (sildenafilo, pentoxifilina, vitamina A, vitamina E…) cuando nos encontramos ante endometrios refractarios al tratamiento con estrógenos y progesterona (aquellos que no crecen pese al correcto aporte hormonal).
¿Cuándo está el endometrio receptivo?
El endometrio está receptivo cuando el embrión puede adherirse a las células endometriales y posteriormente introducirse en su espesor. Clásicamente se decía que este proceso ocurría entre los días 20 y 24 de un ciclo normal de 28 días.
Leer más
¿Las células Natural Killer también pueden provocar fallos de implantación?
Sí, ciertos estudios han demostrado que mujeres con fallo de implantación repetido podrían presentar una mayor cantidad de células Natural Killer (NK). Estas células pueden generar un ambiente inflamatorio en el endometrio que dificulte la implantación del embrión.
Leer más
¿Es cierto que la viagra puede ayudar a engrosar el endometrio?
Aunque el mecanismo principal del sildenafilo (Viagra) es la vasodilatación para incrementar el riego sanguíneo en el pene, la evidencia científica ha confirmado que este efecto también beneficia al útero. Al mejorar la vascularización en la zona, se favorece el desarrollo del endometrio.
Por esta razón, en ciertos tratamientos de fertilidad, algunos especialistas optan por prescribir la administración vaginal de este fármaco mediante óvulos para optimizar el engrosamiento endometrial.
¿Existe alguna dieta para mejorar la receptividad endometrial antes de la transferencia de embriones?
No existe una dieta específica que garantice la implantación. Lo que sí existe es un patrón de alimentación que favorece un endometrio más receptivo y un entorno más adecuado para que la implantación ocurra.
Según la evidencia científica, el patrón de dieta mediterránea se asocia a mejores resultados en reproducción asistida y a un mejor equilibrio metabólico y hormonal.
Leer más
¿Un endometrio engrosado está receptivo?
Podría ser que no. Se habla de endometrio receptivo cuando su grosor se sitúa entre los 8-12 mm y su aspecto es trilaminar por ecografía. En cambio, si el grosor endometrial está por encima de los 13 mm, podría existir una menor probabilidad de implantación.
Además, es necesario que el endometrio experimente ciertos cambios estructurales para que pueda estar receptivo. Entre estos cambios se encuentran la presencia de pinópodos, glándulas endometriales, mayor número de células, etcétera.
Leer más
Lectura recomendada
Como hemos dicho a lo largo del artículo, la baja receptividad uterina puede llevar a la paciente a sufrir repetidos fallos de implantación, algo que trae un gran desgaste físico, emocional y económico en los tratamiento de fertilidad. Si quieres leer más sobre esto, te recomendamos seguir leyendo aquí: Fallos repetidos de implantación embrionaria: causas y soluciones.
Por otra parte, existen algunas recomendaciones que puede seguir la mujer con tal de mejorar el estado de su endometrio y favorecer la implantación. Puedes leerlas en el siguiente post: Consejos para mejorar el grosor endometrial y conseguir el embarazo.
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Casper RF. It's time to pay attention to the endometrium. Fertil Steril. 2011 Sep;96(3):519-21 (Ver)
D'Ippolito S, Di Nicuolo F, Pontecorvi A, Gratta M, Scambia G, Di Simone N. Endometrial microbes and microbiome: Recent insights on the inflammatory and immune "players" of the human endometrium. Am J Reprod Immunol. 2018 Dec;80(6):e13065 (Ver)
Giangrazi F, Sugrue JA, Sularea VM, Brugman AAI, Horan M, Wingfield M, Crosby DA, Glover LE, O'Farrelly C. Contribution of endometrial microbiome to inflammation-mediated infertility in women undergoing ART. Hum Reprod. 2026 Feb 3:deaf252. doi: 10.1093/humrep/deaf252. Epub ahead of print. PMID: 41633818. (Ver)
Glujovsky D, Lattes K, Miguens M, Pesce R, Di Biase F, Formica Muntaner C, Ciapponi A. Endometrial receptivity-guided embryo transfer: a systematic review and meta-analysis of the evidence. J Assist Reprod Genet. 2026 Jan 30. doi: 10.1007/s10815-026-03816-2. Epub ahead of print. PMID: 41615592. (Ver)
Kliman, H. J., & Frankfurter, D. (2019). Clinical approach to recurrent implantation failure: evidence-based evaluation of the endometrium. Fertility and Sterility, 111(4), 618–628 (Ver)
Lessey, B. A., & Young, S. L. (2019). What exactly is endometrial receptivity? Fertility and Sterility, 111(4), 611–617 (Ver)
Mariani G, Bellver J. Strategies to improve endometrial receptivity. Rev. Iberoam. Fert Rep Hum, 2017; 34; 9-20 (Ver)
Schwartz KM, Yilmaz BD, Chan M, Cedars MI, Cakmak H, Huang D. Endometrial aging and uterine receptivity: endometrial receptivity analysis (ERA) outcomes in female patients of diverse age groups. J Assist Reprod Genet. 2026 Feb 9. doi: 10.1007/s10815-026-03824-2. Epub ahead of print. PMID: 41661493. (Ver)
Sociedad Española de Fertilidad. Guía 9. Bruna I, Morraja J, Collado O. Estudio del fallo repetido de implantación y sus posibles alternativas terapéuticas (Ver)
Speroff, L., & Fritz, M. A. (2005). Clinical Gynecologic Endocrinology and Infertility. Lippincott Williams & Wilkins (Ver)
Preguntas de los usuarios: '¿Por qué mi endometrio no crece aun administrando estrógenos y progesterona?', '¿Cuándo está el endometrio receptivo?', '¿A qué se refiere la receptividad endometrial?', '¿Las células Natural Killer también pueden provocar fallos de implantación?', '¿Cuáles son las causas de una baja receptividad endometrial?', '¿Es cierto que la viagra puede ayudar a engrosar el endometrio?', '¿Existe alguna dieta para mejorar la receptividad endometrial antes de la transferencia de embriones?', '¿Con qué pruebas endometriales se evalúa la receptividad uterina?', '¿Un endometrio engrosado está receptivo?' y '¿Cómo conseguir el embarazo con baja receptividad endometrial?'.










¿Realmente es imposible conseguir el embarazo con un endometrio fino si el aspecto en la ecografía es bueno?
Hola Mara_bio,
Aunque es cierto que un grosor por encima de los 7 mm suele considerarse ideal, la receptividad no depende únicamente de los milímetros. Es fundamental valorar también el patrón trilaminar y que no existan patologías como adherencias o pólipos que dificulten la implantación.
A veces, aunque no es lo habitual, un endometrio de 6 mm que es funcional y está bien sincronizado con el embrión puede ser perfectamente receptivo. Lo más importante es que tu equipo médico evalúe tu caso de forma personalizada para decidir si es necesario probar otros protocolos de preparación endometrial. Tienes mucha más información aquí: Preparación del endometrio para la transferencia de embriones.
Espero haberte ayudado.
Un saludo.
¡Buenas! Estoy a punto de empezar mi primer ciclo de FIV por un factor masculino, pero en mi última revisión me han dicho que tengo el endometrio «fino». Se ha quedado en 6mm a pesar de los estrógenos. Me preocupa muchísimo porque he leído que si no llega a 7 u 8mm es imposible que implante. ¿Realmente el grosor es el único factor determinante?
Hola Yolaid,
Cuando se va a realizar una transferencia embrionaria siempre se intenta que el grosor endometrial sea de 7-10 mm aproximadamente y que tenga un aspecto trilaminar. Estas son las condiciones idóneas que favorecen la implantación embrionaria. Sin embargo, esto no quiere decir que se vaya a producir necesariamente la implantación.
Existen protocolos específicos para mejorar ese grosor, desde cambios en la medicación hasta el uso de vasodilatadores. No pierdas la esperanza, pues cada útero responde de forma distinta. Para ayudarte a gestionar este inicio de tratamiento, te recomiendo nuestra Guía de Fertilidad. Es totalmente gratuita e incluye audios explicativos exclusivos donde tratamos temas técnicos como este de forma muy sencilla para que vayas a la clínica con total seguridad.
Espero haberte ayudado.
Un saludo.