A pesar de que hace casi un siglo que esta patología fue descubierta, hoy en día todavía se desconoce la causa exacta que desencadena este desorden ginecológico y metabólico. Muchas de las teorías sobre el posible origen del síndrome de ovarios poliquísticos (SOP) resultan confusas. De hecho, a veces es difícil esclarecer si la posible causa no es realmente una consecuencia de la propia enfermedad.
Se sabe que existe un componente genético importante en el desarrollo del SOP. Por tanto, factores genéticos junto con la influencia de factores ambientales (estilo de vida, alimentación, etc.), pueden ser los responsables del desarrollo del síndrome de ovarios poliquísticos.
Esta enfermedad es, por tanto, una patología multifactorial. Debido a esto, su diagnóstico puede ser un proceso complicado.
A continuación tienes un índice con los 9 puntos que vamos a tratar en este artículo.
- 1.
- 1.1.
- 2.
- 2.1.
- 3.
- 3.1.
- 3.2.
- 3.3.
- 4.
- 5.
- 5.1.
- 5.2.
- 5.3.
- 5.4.
- 5.5.
- 6.
- 7.
- 8.
- 9.
Resistencia a la insulina
La insulina es una hormona producida y liberada por el páncreas, necesaria para que los órganos tomen la glucosa de la sangre y, de esta manera, las células de cada uno de ellos puedan obtener energía y realizar su función.
La resistencia a la insulina ocupa un papel clave dentro del cuadro clínico del SOP. De hecho, del 50 al 70% de las mujeres con este síndrome, independientemente de su peso, presentan resistencia la insulina. Sin embargo, actualmente se desconoce si la resistencia a la insulina es un factor causante de SOP o si, por el contrario, es una consecuencia del mismo.
La resistencia a la insulina significa que esta hormona, a pesar de que es producida correctamente, no es capaz de ejercer su función de forma eficaz. El organismo, por tanto, detecta que esos niveles de insulina son insuficientes.
Para compensar la ineficacia de la insulina, la producción por parte del páncreas aumenta de manera exagerada y se produce un exceso de ella en sangre. Se deriva lo que conocemos como hiperinsulinemia.
La resistencia a la insulina provoca, a su vez, un exceso de insulina en sangre.
¿Qué efectos tienen los niveles elevados de insulina?
La resistencia a la insulina y el hiperinsulinismo producido promueven los siguientes procesos:
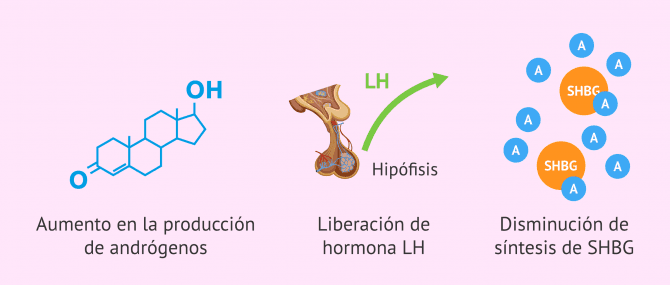
- Aumento en la producción de andrógenos: la insulina promueve la síntesis de andrógenos tanto en el ovario como en las glándulas suprarrenales. Ello favorece la anovulación.
- Estimulación de la liberación de LH: el aumento en la concentración de esta hormona potencia el efecto hiperandrogénico, pues su principal función es impulsar la síntesis de andrógenos en los folículos ováricos.
- Disminución de la síntesis hepática de SHBG: la proteína SHBG (por su nombre en inglés, Sex Hormone Binding Globulin) es la principal transportadora de andrógenos en la sangre. Cuanto menor sea su concentración, mayor cantidad de andrógenos libres habrá en sangre que puedan ejercer su función sobre ovarios y otros tejidos.
De este modo, la resistencia a la insulina, a través del hiperinsulinismo, es un poderoso amplificador de lo que llamamos hiperandrogenismo.
Niveles elevados de andrógenos
Los andrógenos son un grupo de hormonas entre las que se encuentra la testosterona: la hormona masculina por excelencia. Entre sus funciones principales se encuentra la de impulsar el desarrollo de los caracteres sexuales masculinos.
En la mujer, los andrógenos son producidos por los ovarios y las glándulas suprarrenales, aunque en una proporción mucho menor que en el caso del hombre.
Sin embargo, cuando el nivel de andrógenos en sangre sobrepasa el límite normal en la mujer, el ciclo ovárico se ve considerablemente alterado. Los folículos no se desarrollan correctamente y quedan encapsulados en los ovarios. Así, se forman quistes sin que se produzca la ovulación, pues no llegan a alcanzar un grado de madurez tal como para ser liberados.
De esta manera, se producen los ciclos anovulatorios, lo que dificulta en gran medida la posibilidad de conseguir un embarazo de forma natural siendo necesario acudir a un centro de fertilidad.
Es posible calcular TU probabilidad de implantación según el tratamiento, edad y otros factores?
Porque sí, tener endometriosis, SOP, baja reserva ovárica, falta u obstrucción de las tompas, así como la calidad del semen condicionan tus probabilidades de embarazo.
Puedes personalizar tu informe de fertilidad en 2 minutos.
Consecuencias del hiperandrogenismo
Además de causar de forma indirecta la anovulación, el hiperandrogenismo es el principal responsable de ciertos hallazgos clínicos del SOP como lo siguientes:
- Hirsutismo
- desarrollo desmesurado de vello en zonas inusuales como cara, barbilla, pecho, espalda o brazos.
- Acné
- aparición de granos y puntos negros a consecuencia del exceso de grasa en la piel.
- Androgenismo bioquímico
- niveles elevados de testosterona en sangre.
Los síntomas producidos por la elevada concentración de andrógenos en sangre precisan de la aplicación de un tratamiento para reestablecer los niveles hormonales adecuados.
La obesidad también puede formar parte de este síndrome, pues el SOP está ampliamente relacionado con trastornos metabólicos como la resistencia a la insulina, anteriormente nombrado. Por ello, si la mujer además de padecer SOP presenta sobrepeso, los efectos masculinizantes del exceso de andrógenos pueden verse agudizados. Esto es debido a que el tejido adiposo es un gran productor de estas hormonas.
Otras posibles causas de SOP
Además de las causas anteriormente nombradas, existen otras posibles explicaciones al origen de este síndrome como las que comentamos a continuación.
Desórdenes hipotalámicos
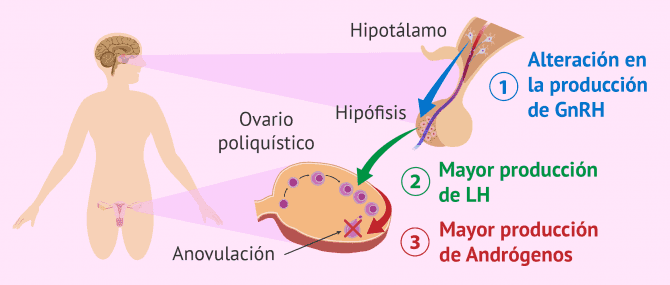
El hipotálamo es una glándula cerebral que regula muchas funciones corporales. Entre ellas, se encarga de producir una de las hormonas más importantes por las que se rige el ciclo menstrual de la mujer: la hormona liberadora de gonadotropinas (GnRH).
Esta hormona presenta una peculiaridad: es liberada de manera pulsátil a la hipófisis siguiendo picos de liberación.
La descarga de GnRH sobre la hipófisis, como su propio nombre indica, provoca la liberación de las gonadotropinas FSH y LH. Si existe un fallo en el hipotálamo, el ritmo de liberación de la GnRH se ve alterado. Consecuentemente, ocurrirá lo mismo con la producción y liberación de las gonadotropinas.
Por tanto, una de las teorías de la posible causa del síndrome de ovarios poliquísticos postula que un fallo en la liberación de la GnRH es el responsable de este síndrome.
Una mayor pulsatilidad en la liberación de la GnRH provoca una mayor producción de LH, haciendo que su concentración pueda llegar a ser 3 veces mayor que la de FSH. Esto provoca que haya una mayor producción de andrógenos que impiden la ovulación, pues la LH es la responsable de inducir la producción de estas hormonas en los ovarios.
Alteraciones hepáticas
Entre las muchas funciones que posee el hígado, una de ellas es la síntesis de la proteína que transporta la testosterona a través del torrente sanguíneo: la SHBG.
Si existe alguna patología en el hígado y la síntesis de SHBG se ve reducida, habrá una mayor cantidad de andrógenos libres en sangre que puedan provocar los trastornos propios del SOP.
Como se ha nombrado anteriormente, esta situación puede verse fomentada cuando se producen niveles anormalmente elevados de insulina en sangre.
Disfunción en la foliculogénesis
A través de estudios ecográficos y biopsias de tejido ovárico, se ha observado que las pacientes con SOP presentan un recuento de folículos en crecimiento de 2 a 3 veces superior a las mujeres sanas.
Este pool de folículos son los que han ido madurando desde su estado primordial y han alcanzado un tamaño considerable como para poderse ver mediante ecografía. Estos folículos son, por tanto, susceptibles de ser ovulados.
Se postula que en el SOP, el número de folículos que cada mes son reclutados para comenzar el crecimiento y, entre los cuáles se encuentra el que finalmente será ovulado, es mucho mayor debido a que la concentración de estrógenos no es suficiente para que estos terminen su maduración. De ahí que estos folículos queden atresiados en el ovario formando los característicos quistes.
Vídeo sobre las causas del SOP
Silvia Azaña, embrióloga de Reproducción Asistida ORG, nos resume en este vídeo las posibles causas del SOP.
Tal y como nos cuenta Silvia:
La causa exacta de este trastorno ginecológico, metabólico y endocrino que es el Síndrome de Ovario Poliquístico se desconoce.
Preguntas de los usuarios
¿A qué se debe el Síndrome de Ovario Poliquístico?
El Síndrome del Ovario Poliquístico (SOP como acrónimo en español o PCOS en inglés) sigue siendo, a día de hoy, una patología hormonal con muchas incógnitas en cuanto a su origen y su expresión clínica y una de las causas hormonales más frecuentes de infertilidad.
El SOP es una patología hormonal englobada dentro de los hiperandrogenismos y causada por un desbalance hormonal en la secreción de gonadotropinas (FSH y LH), hormonas masculinas y se puede asociar resistencia a la acción de la insulina.
Leer más
Si tengo la LH aumentada, ¿tengo SOP?
No. Antiguamente, se empleaba la medición del nivel de LH como criterio para el diagnóstico de SOP. Sin embargo, al comprobarse que no todas las pacientes con SOP presentan niveles de LH anormalmente aumentados, se descartó.
Padezco SOP pero tengo un IMC (índice de masa corporal) normal, ¿tengo que bajar de peso para mejorar mis niveles de insulina?
La dieta y el ejercicio físico para bajar de peso son una recomendación muy empleada en casos de SOP cuando la mujer, además, padece sobrepeso. Si la mujer ya está delgada no es necesario que adelgace más, pues la pérdida de peso puede incluso empeorar la situación.
¿Existen causas emocionales y psicológicas del SOP?
El SOP ha sido relacionado con ciertos aspectos emocionales y psicológicos, que serían más bien consecuencias del SOP. No obstante, los motivos de esta asociación no están del todo claros.
Por un lado, podría ser que ciertas manifestaciones del SOP, como el acné, el hirsutismo o la infertilidad, desencadenen estrés, ansiedad, depresión, angustia, tristeza y baja autoestima en la paciente. Sin embargo, por otro lado, podría ser que los aspectos psicológicos pudieran estar relacionados también con las alteraciones hormonales de estas pacientes.
¿El SOP siempre va acompañado de hirsutismo?
Aunque los síntomas pueden ser distintos dada la gran diversidad con la que este trastorno se puede manifestar, el hirsutismo suele presentarse en casi el 80% de los casos de SOP. En la gran mayoría de ellos, los andrógenos, por una u otra razón, se encuentran elevados, lo cual produce este efecto secundario tan llamativo.
Lectura recomendada
Como hemos podido comprobar, el origen de esta patología es un tanto complicado de establecer. Esto, a su vez, puede dificultar su diagnóstico. Para conocer qué criterios se tienen en cuenta, te recomendamos que leas el siguiente artículo: ¿Cómo se diagnostica el síndrome de ovarios poliquísticos?
En el SOP, los niveles de muchas hormonas se ven alterados, especialmente la LH, la AMH y los andrógenos como la testosterona. En el enlace que te presentamos a continuación podrás saber cuáles son los rangos normales de estas hormonas: Análisis hormonal en la mujer: ¿cuáles son los niveles normales?
Una de las características principales del síndrome de ovarios poliquísticos es la anovulación. Los folículos no pueden desarrollarse correctamente y el óvulo no se puede expulsar hacia las trompas de Falopio. ¿Quieres saber en qué consiste este fenómeno? Te lo explicamos en este interesante artículo: ¿Qué es la anovulación? - Causas, síntomas y tratamiento
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Adams J, Polson DW, Franks S 1986 Prevalence of polycystic ovaries in women with anovulation and idiopathic hirsutism. British Medical Journal 293, 335–359 (Ver)
Balen A, Mitcehlmore K. What is polycystic ovary syndrome? Human Reproduction 2002;17:2219-2227 (Ver)
Carmina E, Wong L, Chang L, Paulson RJ, Sauer MV, Stanczyk FZ et al, Endocrine abnormalities in ovulatory women with polycystic ovaries on ultrasound, Hum Reprod 1997;12:905-9 (Ver)
Checa Vizcaíno, M.A., Espinós Gómez, J.J., Matorras Weining, R. (2005). Síndrome del ovario poliquístico. Buenos Aires; Madrid: Médica Panamericana. Sociedad Española de Fertilidad (SEF). ISBN 84-7903-599-4.
ESHRE/ASRM Revised 2003 consensus on diagnostic criteria and long-term health risks related to polycystic ovary syndrome. Fertil Steril 2004; 81:19-25.
Preguntas de los usuarios: '¿A qué se debe el Síndrome de Ovario Poliquístico?', 'Si tengo la LH aumentada, ¿tengo SOP?', 'Padezco SOP pero tengo un IMC (índice de masa corporal) normal, ¿tengo que bajar de peso para mejorar mis niveles de insulina?', '¿Existen causas emocionales y psicológicas del SOP?' y '¿El SOP siempre va acompañado de hirsutismo?'.







Si hay resistencia a la insulina, ¿cómo es que la insulina está elevada? ¿No es un poco contradictorio?
Buenos días Saray,
Debido a la resistencia a la insulina, esta no puede ejercer su función de forma adecuada. Es por ello que el organismo produce más insulina, ya que interpreta que los niveles no son suficientes. De esta manera se produce la hiperinsulinemia o niveles elevados de insulina en sangre.
Un saludo.
Buenos días, ¿a qué se debe el vello facial en las mujeres que padecemos SOP?
Buenos días Aroa,
El vello que aparece en zonas típicamente masculinas en las mujeres con SOP se denomina hirsutismo y es consecuencia de los niveles elevados de andrógenos (hiperandrogenismo) que pueden presentar estas pacientes.
Espero haberte ayudado.
Un saludo.
¿Hay alguna recomendación para las pacientes con SOP?
Buenos días Estefanía53,
Cuando el IMC es elevado, la primera recomendación es una modificación del estilo de vida, lo que puede mejorar los síntomas clínicos del SOP.
Por otro lado, es importante el control del SOP por el especialista, sobre todo, si se desea buscar una gestación.
Espero haberte ayudado.
Un saludo.