En los tratamientos de fecundación in vitro (FIV), ya sea una FIV convencional o una ICSI, los embriones se cultivan en el laboratorio durante unos días para poder decidir cuál o cuáles serán transferidos al útero y cuáles serán congelados (vitrificados). Para poder tomar la decisión, hay que valorar su calidad durante todas las etapas del desarrollo embrionario.
En función del día del desarrollo del embrión, los embriólogos analizan distintas características para determinar cuál es su calidad y si son susceptibles de implantar para acabar dando lugar a un embarazo. Si por el contrario los embriones son de mala calidad, podrían detener su desarrollo, provocar un fallo de implantación o incluso causar un aborto en los primeros meses de embarazo.
En el laboratorio de fecundación in vitro, los embriones pasan un máximo de 6 días en cultivo, pasando de ser un cigoto de 1 día a un blastocisto de 5 o 6 días con multitud de células.
A continuación tienes un índice con los 9 puntos que vamos a tratar en este artículo.
- 1.
- 2.
- 2.1.
- 2.2.
- 2.3.
- 2.4.
- 2.5.
- 3.
- 3.1.
- 3.2.
- 3.3.
- 4.
- 5.
- 5.1.
- 5.2.
- 5.3.
- 5.4.
- 5.5.
- 5.6.
- 5.7.
- 5.8.
- 5.9.
- 6.
- 7.
- 8.
- 9.
¿Cómo y para qué se mide la calidad embrionaria?
En los procesos de FIV-ICSI, en los que la fecundación de los óvulos se lleva a cabo en el laboratorio, es importante valorar la calidad de los embriones resultantes.
Es habitual que se obtenga más de un embrión, por lo que su clasificación ayuda a elegir qué embriones de entre todos los que hay en cultivo tienen mayor probabilidad de implantar y dar lugar a un embarazo.
Así, la clasificación embrionaria se tendrá en cuenta para la transferencia, ya que los embriones de mayor calidad serán los que se introducirán al útero materno.
La evaluación de la calidad de los embriones requiere tener en cuenta distintas características de su morfología, es decir, de su forma o aspecto, y la evolución a lo largo de los días que permanecen en cultivo. Para poder hacer esto existen dos opciones:
- Sacar los embriones del incubador cada día durante unos minutos para poder valorarlos al microscopio.
- Valorar los embriones mediante un sistema time-lapse, que permite obtener imágenes cada pocos minutos para poder valorar su desarrollo completo sin sacarlos del incubador.
La primera alternativa es el método tradicional, mientras que el segundo es una incorporación reciente a los laboratorios de reproducción asistida. El uso de sistemas time-lapse permite al embriólogo observar todo el desarrollo embrionario, no solo los momentos puntuales en los que se haría la observación en el microscopio. Asimismo, la evaluación morfológica de los embriones con Time-Lapse evita los cambios de temperatura y gases que se producen al sacar los embriones del incubador, reduciendo el estrés y mejorando la viabilidad embrionaria.
Primeros días de desarrollo embrionario
Ya sea mediante visualización directa bajo el microscopio o con el sistema time-lapse, los embriones son valorados casi todos los días hasta que son transferidos o congelados.
En función del día, los embriólogos tendrán que fijarse en unos u otros aspectos referentes a la morfología embrionaria para poder ir clasificándolos.
A continuación, vamos a hablar de estos días de desarrollo y cómo se espera que sea el aspecto de los embriones.
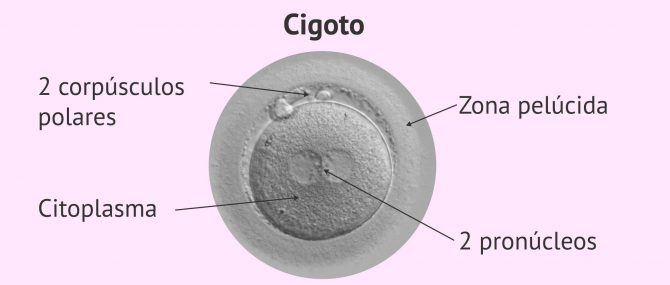
Embrión en día 1: cigoto
El día después de la fecundación (día 0) hay que confirmar si los óvulos han fecundado con la aparición del primer estadio embrionario: el cigoto o zigoto.
Se trata de una única célula que aún no ha empezado a dividirse y en la que se debe observar los siguiente:
- Presencia de dos pronúcleos (PN), uno procedente del óvulo y otro del espermatozoide.
- Presencia de dos corpúsculos polares (CP), indicativo de que tras la fecundación se ha completado la meiosis del óvulo.
- Aspecto del citoplasma del cigoto, que debe ser uniforme y claro.
Para evitar fallos de interpretación, es importante hacer esta valoración entre las 16 y 18 horas tras la inseminación in vitro o la microinyección.
Si los cigotos se observan más tarde podrían haber desaparecido los pronúcleos, ya que éste evento es necesario para que tenga lugar la primera división que dará lugar al embrión de dos células.
La existencia de los 2 PN confirma que ha habido fecundación. Si se observan 1 o 3 pronúcleos el embrión debe ser descartado, ya que indica que la dotación genética del embrión no es adecuada. Su desarrollo en los próximos días se produce de igual forma que en los embriones viables, por lo que es importante visualizarlos antes de que se produzcan la fusión de PN y no seamos capaces de distinguir los embriones viables de los no viables.
Embrión en día 2: cuatro células
A los dos días del inicio del desarrollo, el embrión ya ha tenido dos divisiones y estará formado por 4 células, llamadas blastómeras. Tanto el número de blastómeras como el aspecto de las mismas en este momento va a ser decisivo en la clasificación. Observar menos o más de 4 células es indicativo de retraso o aceleración del desarrollo.
La observación de los embriones en este momento del desarrollo debe hacerse entre las 44 y 45 horas postinseminación, prestando atención principalmente a los siguientes aspectos:
- Número y simetría de las blastómeras
- las 4 células deben ser aproximadamente de igual tamaño.
- Número de núcleos
- cada célula debe tener únicamente un núcleo. Si tienen dos, serían binucleadas, y si tienen más de dos, multinucleadas. Si tienen más de un núcleo se consideran anormales y se asocian con errores de división celular.
- Porcentaje de fragmentación
- los fragmentos son pequeños restos de citoplasma procedentes de una división anormal de las blastómeras. Son importantes la cantidad, la distribución y el volumen de los fragmentos, ya que pueden comprometer el desarrollo del embrión.
- Presencia de vacuolas
- las vacuolas son como "bolsitas" llenas de líquido. Si son grandes o numerosas pueden influir negativamente en la calidad embrionaria.
- Forma y grosor de la zona pelúcida
- debe ser redonda y no demasiado gruesa ni delgada. Alteraciones de la zona pelúcida se asocian con bajas tasas de implantación, ya que al embrión le será difícil desprenderse de ella para implantar.
Algunas de las alteraciones embrionarias influyen en mayor medida en la capacidad de implantación del embrión, por lo que en función de esto se asignará una u otra categoría de calidad.
Embrión en día 3: ocho células
Para analizar la calidad embrionaria en día 3, se valoran los embriones entre las 68 y las 69 horas postinseminación. En este momento, se analizan los mismos parámetros que se han considerado en día 2 de desarrollo, así como el ritmo de división.
Los embriones de mejor calidad serán aquellos con 7-8 células procedentes de embriones de 4 células en día 2.
Los embriones se pueden transferir en este momento del desarrollo o se pueden mantener en el incubador hasta día 5 o 6 para transferirlos en estadio de blastocisto. Asimismo, los embriones que no se transfieran se pueden vitrificar en este momento o en día 5 o 6 de desarrollo.
Si te interesa leer más información sobre este tema, puedes seguir leyendo aquí: ¿Cuándo hacer la transferencia de embriones? ¿En día 3 o en día 5?
Embrión en día 4: mórula
A partir del cuarto día de desarrollo, se produce el fenómeno de la compactación para formar una mórula. Es un proceso por el cual las células del embrión forman uniones estrechas entre ellas y el embrión adquiere el aspecto de una mora.
Aunque algunos embriones pueden presentar signos de compactación de manera temprana en día 3, lo habitual es observar la mórula entre 90 y 94 horas postinseminación (día 4 del desarrollo).
Este momento aporta poca información sobre el estado del embrión, pues al haberse compactado todas sus células no es posible contarlas ni observar otros rasgos distintivos.
Aun así en los embriones en estadio de mórula se valoran los siguientes aspectos:
- Número de células
- el embrión debe tener más de 8 células. Normalmente, no es posible contarlas debido a la compactación.
- Grado de compactación
- si la compactación está en una fase temprana, se observan uniones entre las membranas de las células pero éstas se pueden distinguir unas de otras; mientras que si la compactación está avanzada ya no es posible distinguir las células. La compactación debe ser completa, es decir, debe afectar a todas las células del embrión. Si es parcial significa que alguna célula ha quedado excluida y es signo de mal pronóstico.
- Fragmentos y vacuolas
- si se observa alguna de estas dos estructuras, puede que el embrión o parte de él esté degenerando.
El embrión óptimo en día 4 es aquél que cumple las siguientes características: tiene más de 8 células, está compactado o compactando y la compactación afecta a todo el volumen del embrión.
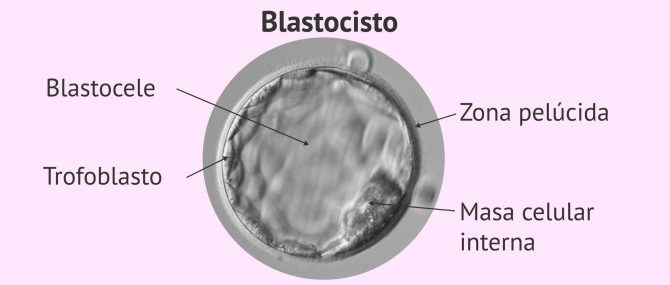
Embrión en día 5 o 6: blastocisto
Entre las 114 y 118 (día 5) o las 136-140 horas (día 6) postinseminación nos encontramos ante un blastocisto, el último estadio del desarrollo embrionario que puede tener lugar en el laboratorio.
La formación del blastocisto es imprescindible para que pueda ocurrir la implantación del embrión en el útero, por lo que su formación en cultivo se considera de buen pronóstico.
Estos embriones presentan dos estructuras claves en su morfología:
- La masa celular interna (MCI)
- va a originar las capas embrionarias que darán lugar a los órganos del bebé
- El trofoectodermo o masa celular externa
- originará la placenta.
Ambas estructuras se distinguen por la aparición del blastocele: la cavidad central llena de líquido.
Para valorar la calidad de los blastocistos se tienen en cuenta parámetros similares a los propuestos por Gardner en 1998:
- El grado de expansión
- de menor a mayor grado (del 1 al 5).
- El estado de la MCI
- tamaño, forma y compactación. La valoración se hace asignando 4 letras (A, B, C, D).
- El estado del trofoectodermo
- estructura y número de células. También se asignan 4 letras (A, B, C, D).
El grosor de la zona pelúcida también es importante. Ésta debe volverse más delgada para permitir la expansión del blastocisto y su salida para implantar en el endometrio. Una zona pelúcida fina se relaciona con buena calidad embrionaria y con alta probabilidad de implantación.
Silvia Azaña, embrióloga en Reproducción Asistida ORG, te cuenta más sobre el blastocisto en este vídeo:
Y entonces, alrededor del día 5, el embrión comienza a formar una cavidad, conocida como blastocele, y se convierte en un blastocisto. En este momento tiene unas 200 células.
Categorías de calidad embrionaria
Actualmente, los embriones se clasifican por categorías en función de su calidad morfocinética.
Tanto los embriones en día 3 como los blastocistos pueden ser clasificados, pero de forma diferente, ya que la estructura embrionaria también es diferente en ambos estadios.
Calidad de los embriones tempranos
Los siguientes grados de calidad se asignan a los embriones en día 2 o día 3 de desarrollo en función de los distintos parámetros mencionados en el apartado anterior:
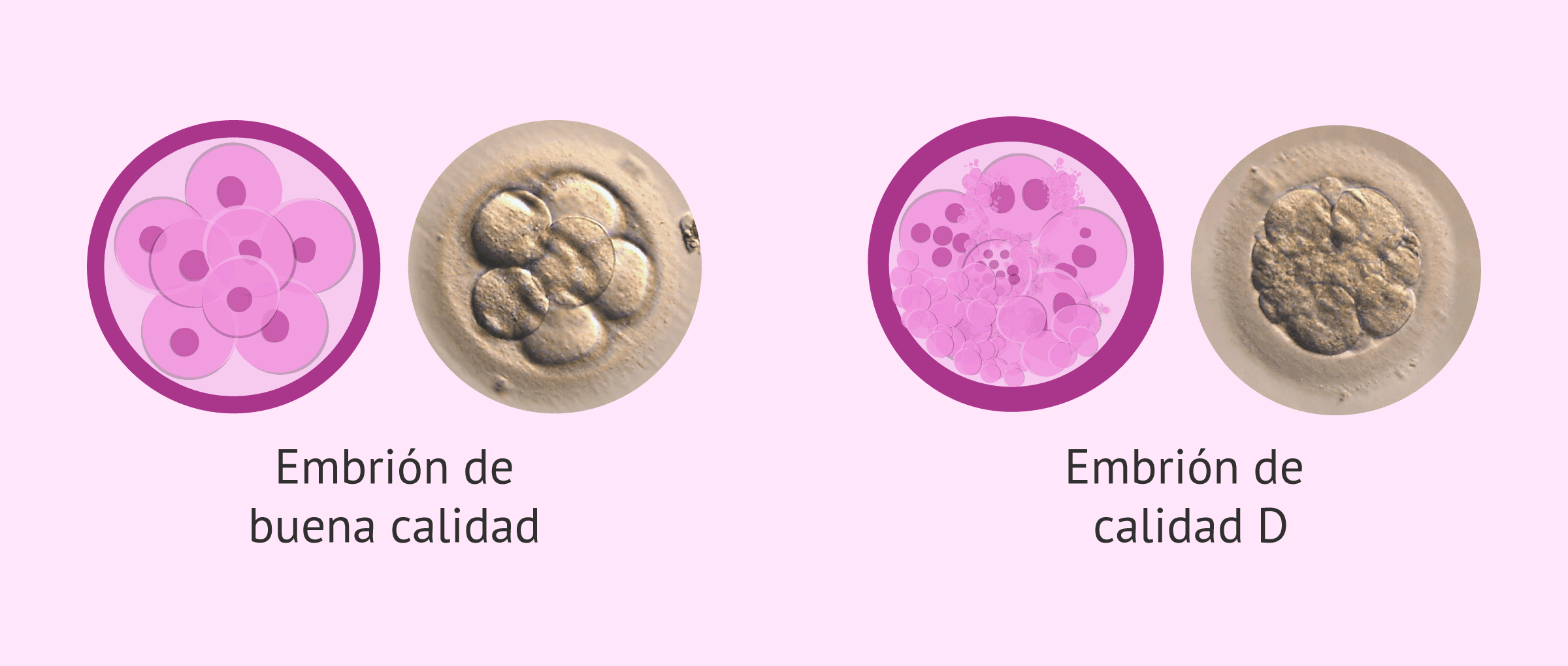
- Categoría A o 1
- embriones de excelente calidad, con máxima capacidad de implantación.
- Categoría B o 2
- embriones de buena calidad, con alta capacidad de implantación.
- Categoría C o 3
- embriones de calidad intermedia, con una capacidad de implantación media.
- Categoría D o 4
- embriones de mala calidad, con baja capacidad de implantación.
Calidad de los blastocistos
Para valorar los blastocistos, como ya hemos visto, la clasificación embrionaria habitual dispone de un número y 2 letras: el número (del 1 al 5) indica el grado de expansión del blastocisto; la primera letra (A, B, C o D), la calidad de la masa celular interna; y la segunda (A, B, C o D), la del trofoectodermo. Así, los blastocistos con mejor morfología y con mayor capacidad de implantación serían los 3AA.
Las categorías numéricas asignadas según la expansión son las siguientes:
- Grado 1
- blastocisto temprano (BT) en el que se empieza a ver el blastocele.
- Grado 2
- blastocisto cavitado (BC) en el que se visualizan perfectamente las distintas partes del blastocisto.
- Grado 3
- blastocisto expandido (BE). El blastocisto ha aumentado su tamaño y la zona pelúcida es fina.
- Grado 4
- blastocisto iniciando eclosión (hatching), es decir, el blastocisto comienza a salir de la zona pelúcida.
- Grado 5
- blastocisto eclosionado (hatched). El blastocisto ya ha salido de la zona pelúcida.
En cuanto a la masa celular interna, las 4 categorías serían las siguientes:
- Categoría A
- numerosas células formando una estructura compacta.
- Categoría B
- numerosas células no compactadas.
- Categoría C
- pocas células.
- Categoría D
- células con signos de degeneración.
Por otro lado, el trofoectodermo debe tener una sola capa. Según el estado de sus células, se clasifica de la siguiente manera:
- Categoría A
- homogéneo, cohesionado y con muchas células.
- Categoría B
- homogéneo y con menos células.
- Categoría C
- pocas células.
- Categoría D
- células con signos de degeneración.
Nueva catalogación de blastocistos
La Asociación para el Estudio de la Biología de la Reproducción (ASEBIR) ha propuesto una nueva clasificación embrionaria que da mayor peso a la morfología del trofoectodermo con respecto a la de la masa celular interna.
En ella, la calidad se asigna con una sola letra (A, B, C o D) que engloba el estado tanto de la masa celular interna (MCI) como del trofectodermo. Así, si la MCI es de calidad A y el trofoectodermo es de calidad B, la valoración global del blastocisto sería B.
Tanto en la catalogación convencional como en la nueva, en caso de que se lleven los embriones a cultivo largo para su transferencia en estadio de blastocisto, será necesario tener en cuenta la clasificación en estadio temprano (días 2 y 4) así como la que presente en día 5/6 para su valoración global.
Asimismo, es importante tener en cuenta que la valoración embrionaria es, en muchas ocasiones, muy subjetiva, por lo que puede haber variaciones entre laboratorios de diferentes clínicas de fertilidad.
Es posible calcular TU probabilidad de implantación según el tratamiento, edad y otros factores?
Porque sí, tener endometriosis, SOP, baja reserva ovárica, falta u obstrucción de las tompas, así como la calidad del semen condicionan tus probabilidades de embarazo.
Puedes personalizar tu informe de fertilidad en 2 minutos.
Vídeo sobre clasificación y desarrollo embrionario
En en siguiente vídeo, la bióloga-embrióloga Iratxe Ausin Hernández nos cuenta todo lo que debes saber sobre el desarrollo embrionario.
Tal y como nos cuenta Iratxe:
Actualmente, se evalúa el desarrollo en función, sobre todo, de dos criterios. El primero sería el criterio morfológico, de cómo va realizando el embrión desde la primera división embrionaria (desde que el óvulo está fecundado y se empieza a dividir, la primera división; la segunda división, de dos células se vuelve a dividir a cuatro...) y eso sería la morfología que va cogiendo ese embrión; y la cinética, que sería en qué momento realiza esas divisiones.
Preguntas de los usuarios
¿A qué se refiere el término blastocisto temprano?
El estadio de blastocisto se caracteriza porque las células se colocan de forma que en una zona del embrión se acumula un grupo celular, lo que se denomina masa celular interna y dará lugar al embrión y al feto que posteriormente veremos en las ecografías. Mientras que el resto del embrión queda rodeado de una hilera de células que darán lugar a las membranas y la placenta, lo que llamamos el trofoectodermo. Y en la zona central aparece una zona sin células con un líquido en su interior, que se denomina blastocele y que dará lugar al líquido amniótico.
La diferencia entre en blasto temprano y un blasto expandido, es que, en el primer caso, se empieza a intuir la separación de estas tres partes, apareciendo inicialmente el blastocele que diferencia dos grupos celulares, uno que dará lugar a la masa celular interna y otro al trofoectodermo. En este estadio el blastocisto no está claramente expandido y por lo tanto las zonas no se diferencian claramente. Este estadio embrionario suele comenzar a verse al final del cuarto día o al inicio del quinto.
Leer más
¿Qué causa la mala calidad de los embriones?
Esta es una pregunta muy común, pero no resulta fácil de contestar. En primer lugar, el término "calidad" no está bien definido en medicina reproductiva: ¿se basa en la apariencia del embrión, en la competencia cromosómica del embrión o en la composición estructural/genética? Las dos primeras métricas son definibles - podemos clasificar un embrión según su apariencia; podemos analizar el contenido cromosómico del embrión. Ninguno de estos calificativos se correlacionan bien con la capacidad del embrión de dar lugar a un nacimiento vivo. La composición estructural/genética no puede ser probada en este momento.
Tradicionalmente, hemos considerado la edad de la mujer como la fuerza dominante que contribuye a la "calidad" de los óvulos. El porcentaje de embriones cromosómicamente anormales aumenta a medida que la mujer envejece. Aunque la fertilidad masculina disminuye con la edad, no tenemos tanta información sobre sus contribuciones a la calidad del embrión.
¿Qué probabilidad de embarazo hay con 2 embriones de calidad A?
Los embriones clasificados con la categoría A son aquellos que presentan unas características morfológicas muy buenas, por lo que su probabilidad de implantar es bastante alta.
Por tanto, si se transfieren dos embriones de calidad A, la probabilidad de implantar y dar lugar a un embarazo es elevada, siempre y cuando los demás factores implicados sean correctos (endometrio, transferencia…).
¿La inteligencia artificial puede mejorar la precisión en la clasificación embrionaria?
La inteligencia artificial y el Big Data, lo que nos ha proporcionado es tener una base muy grande de embriones sobre la que poder estudiar y, con los algoritmos, pues la inteligencia lo que nos hace es que nos dice aquel embrión que tiene un potencial de implantación mucho más grande.
Leer más
En día 3, ¿qué calidad tiene un embrión 8 II?
Un embrión clasificado como 8 II se trataría de un embrión de 8 células y de calidad B. Este tipo de embriones son de buena calidad, aunque no son excelentes.
Sin embargo, los embriones de categoría B tienen una elevada probabilidad de implantar en el útero y, por tanto, dar lugar a un embarazo.
¿Es posible hacer una transferencia de embriones de calidad D?
Habitualmente, los embriones clasificados con categoría D son descartados para la transferencia embrionaria, ya que su probabilidad de implantar y dar un embarazo evolutivo es escasa.
Los embriones de calidad D tienen signos de degeneración, alteraciones morfológicas graves como alta fragmentación o vacuolización, o un ritmo de división anormal. Por ello, lo conveniente sería no transferir estos embriones.
¿Qué calidad tiene que tener un embrión para poder congelarlo?
Rebeca Fernández, embrióloga y directora del laboratorio de la clínica OnaFIV Fertilidad y Reproducción nos responde en este vídeo la calidad del embrión para su criopreservación:
No todos los embriones que se desarrollan dentro del laboratorio de FIV llegan con buena calidad para poder vitrificarlos.
Para poder vitrificar un embrión necesitamos que llegue a un estadio avanzado de desarrollo como es el estado de blastocisto y, además de llegar al estado de blastocisto, debe tener buena calidad.
Para valorar la calidad del blastocisto, debemos valorar la masa celular interna, que es lo que da lugar al bebé y debe ser compacta y redonda, y la parte del trofoectodermo, que dará lugar a la placenta, que debe contener una gran cantidad de células para poder lograr la implantación. De esta forma, podremos vitrificar embriones en blastocisto y con buena calidad y lograremos una tasas de supervivencia alrededor de 97%.
¿Es mayor la calidad de un embrión de 8 células o de 6?
Dependerá del momento del desarrollo embrionario. Si se trata de un embrión en día 2 de desarrollo, lo óptimo sería que presentara 4 células; mientras que si está en el tercer día de desarrollo, el embrión debería presentar 8 células.
Si un embrión en estos momentos del desarrollo presenta un número de células mayor o menor al indicado, supondría que el embrión no es de excelente calidad.
En concreto, si un embrión en día 2 o en día 3 de desarrollo presenta 6 células, este embrión sería clasificado con la categoría C.

¿Los embriones de calidad AA siempre van a dar embarazo?
No, no se puede garantizar esto. Los embriones clasificados como AA son aquellos que tienen unas características morfológicas excelentes. Por tanto, su masa celular interna (MCI) y un trofoectodermo presentan un buen aspecto.
Estos embriones tienen una alta capacidad de implantación y, por tanto, una elevada probabilidad de dar lugar a un embarazo. Sin embargo, no se puede garantizar de manera total que la mujer se vaya a quedar embarazada. Además de la calidad embrionaria, es necesario tener en cuenta otros factores que también influyen en la probabilidad de implantación embrionaria y de lograr una gestación.
Lectura recomendada
Si quieres informarte mejor de los criterios que siguen los embriólogos para establecer la calidad embrionaria, no te pierdas el siguiente post: Calidad embrionaria para transferencia o congelación de embriones.
Por otra parte, los blastocistos son los embriones con mayor capacidad de implantación por su alto grado de desarrollo. Si quieres saber más sobre ellos, puedes seguir leyendo aquí: El cultivo largo de embriones y la clasificación de blastocistos.
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
Abeyta M, Behr B. Morphological assessment of embryo viability. Semin Reprod Med. 2014 Mar;32(2):114-26.
Amorocho B, Gómez E, López D, Santana A, Martinez JC, Landeras J. Cultivo prolongado del embrión hasta blastocisto: cultivo secuencial. In J Remohí, A Cobo, JL Romero, MJ de los Santos, A Pellicer (eds) Manual Práctico de Esterilidad y Reproducción Humana. Laboratorio de reproducción asistida. 2008. Editorial McGraw-Hill / Interamericana de España, S.A.U. 3ª edición, pp.225 - 230.
Glujovsky D, Farquhar C, Quinteiro Retamar AM, Alvarez Sedo CR, Blake D. Cleavage stage versus blastocyst stage embryo transfer in assisted reproductive technology. Cochrane Database Syst Rev. 2016 Jun 30;(6):CD002118.
Lundin K, Ahlström A. Quality control and standardization of embryo morphology scoring and viability markers. Reprod Biomed Online. 2015 Oct;31(4):459-71.
Mercader A, Buendía P, Gámiz P, Albert C. Valoración morfológica del blastocisto. In J Remohí, A Cobo, JL Romero, MJ de los Santos, A Pellicer (eds) Manual Práctico de Esterilidad y Reproducción Humana. Laboratorio de reproducción asistida. 2008. Editorial McGraw-Hill / Interamericana de España, S.A.U. 3ª edición, pp. 231 - 236.
Meseguer M, Herrero J, Tejera A, Hilligsøe KM, Ramsing NB, Remohí J. The use of morphokinetics as a predictor of embryo implantation. Hum Reprod. 2011 Oct;26(10):2658-71.
Preguntas de los usuarios: '¿Cómo se evalúa el desarrollo del embrión?', '¿A qué se refiere el término blastocisto temprano?', '¿Qué estadios embrionarios existen?', '¿Cómo se determina la calidad del embrión en día 3?', '¿Cómo se determina la calidad del embrión en día 5?', '¿Qué posibles destinos tienen los embriones?', '¿Qué causa la mala calidad de los embriones?', '¿Qué probabilidad de embarazo hay con 2 embriones de calidad A?', '¿La inteligencia artificial puede mejorar la precisión en la clasificación embrionaria?', 'En día 3, ¿qué calidad tiene un embrión 8 II?', '¿Es posible hacer una transferencia de embriones de calidad D?', '¿Qué calidad tiene que tener un embrión para poder congelarlo?', '¿Es mayor la calidad de un embrión de 8 células o de 6?' y '¿Los embriones de calidad AA siempre van a dar embarazo?'.
Autores y colaboradores
















Tengo criopreservado un blasto de 5 días calidad 3AC. No se qué significa, si es bueno o no, ¿alguien me podría explicar? Busqué en varios lugares y no encuentro ninguna info
Hola mariisil,
El número de la clasificación corresponde al grado de expansión del blastocisto, por lo que el tuyo sería un blastocisto expandido. Se trata de un blasto que ha crecido y la zona pelúcida es fina.
Por otro lado, las letas que acompañan al número indican la calidad del masa celular internar y del trofoectordeno respectivamente. En tu caso, la masa celular interna del blastocisto estaría compuesta por numerosas células que forman una estructura compacta. Además, el trofoectodermo tendría pocas células.
Por tanto, es un embrión bueno, pero la mejor clasificación de un blastocisto sería 3AA. En cualquier caso, existe probabilidad de implantación y dar lugar a un embarazo. También debes tener en cuenta que la posibilidad de embarazo no solo depende de la calidad embrionaria, sino que es importante otros factores como el estado del útero, la preparación endometrial, etc.
En el siguiente artículo puedes obtener más información centrada en embriones de día 5: El cultivo largo de embriones y la clasificación de blastocistos.
Espero haberte ayudado.
Un saludo.
Buenos días. Me transfirieron un embrión al día 2. El informe dice que tiene 7 células y fragmentación 15%. Categoría 3. No entiendo. Según los datos yo diría que es peor que clase 3. ¿Podría sacarme esa duda? Gracias
Hola Adriana maria,
Lo ideal para un embrión en día 2 es que tuviera unas 4 células. Un embrión con 7 células indica que tiene un desarrollo muy rápido. No obstante, 15% de fragmentación no es mucho, este porcentaje se suele atribuir al grado B de calidad embrionaria.
Para valorar la calidad de un embrión, se tienen en cuenta más parámetros aparte del ritmo de división y la fragmentación. Te recomiendo leer el siguiente post donde encontrarás todos los grados de calidad embrionaria: Calidad embrionaria para transferencia.
Espero haberte ayudado.
Un saludo
Mi consulta es de qué calidad es el embrión que me transfirieron. Tengo 37 años,una hormona antimülleriana de 0.84 ng,soy baja respondedora dado que tuvimos que cancelar un ciclo por baja respuesta y en este último de 5 folículos pudieron inyectar 4, de los cuales 72 horas después quedaban 2. Según el médico uno de muy buena calidad y otro bueno. Sumado a ello tuve que congelarlos porque tuve infección urinaria.
El día de la transferencia sólo sobrevivió uno al descongelamiento. El informe dice que es un embrión de 3 días con 3 células grado 2. Según lo que leo en el sitio, no coincide con el informe, dado que para ser grado 2 tendría que tener de 4 a 8 células. Sé que son pocas mis posibilidades con un sólo embrión, pero quisiera saber en realidad de qué calidad es. Muchas gracias
Hola Maria Belen,
Lamento informarte que un embrión de solo 3 células en día 3 no es de buena calidad puesto que tiene un desarrollo lento. Según la asociación ASEBIR, esto se correspondería con un grado D.
No obstante, todos los embriones tienen posibilidad de implantar y dar lugar a embarazo a pesar de la mala calidad embrionaria.
Te recomiendo leer el siguiente artículo para más información: La baja respuesta a la estimulación ovárica.
Te deseo mucha suerte.
Un saludo
¡Buenas tardes!
Tengo 5 embriones de calidad A congelados a día 3 (ICSI), que no me pudieron poner porque tuve hiperestimulación ovárica. Tengo que esperar a seguir con el tratamiento después de la regla de agosto… He oído que es mejor ponerlos a día 3 que a día 5, porque nosotras somos la mejor incubadora y hay más posibilidades de que sobrevivan dentro de nosotras que fuera. Quería saber si esta afirmación es cierta, y qué es lo más recomendable… Tengo 33 años, mi marido 36 y nuestro problema es oligoastenoteratospermia (pocos, lentos y con formas raras).
Gracias
Hola Anna,
La transferencia de embriones tanto en día 3 como en día 5 tiene sus ventajas e inconvenientes. En general, la transferencia embrionaria en día 5 se recomienda cuando la mujer tienes muchos embriones después de la fecundación, de manera que se puede hacer una mejor selección del embrión con mayor probabilidad de implantar. En tu caso, con 5 embriones congelados podría ser una buena opción. No obstante, los que mejor pueden evaluar esto son tu ginecólogo y embriólogos del laboratorio en función de tu historial.
Te recomiendo la siguiente lectura donde puedes encontrar más información sobre esto: ¿Cuándo hacer la transferencia de embriones? ¿En día 3 o en día 5?
Espero haberte ayudado.
Un saludo
Buenos días, me hicieron la transferencia de día 5 el día 01-08. En el estudio del embrión me aparece esta leyenda:
DESARROLLO EMBRIONARIO
EMBRIÓN CÓDIGO DÍA CÉL./ESTADIO % FRAG. ESTADO
2 2 5 BE 0 Transferido
Leyenda (CEL.ESTADIO):
MC: Mórula compacta BE: Blastocisto Expandido
BT: Blastocisto temprano BHi: Blastocisto iniciando eclosión
BC: Blastocisto Cavitado BH: Blastocisto eclosionado
¿Me podrán ayudar qué quiere decir? ¿Es un embrión de clase C?
Hola Romina,
Según este informe, te han transferido un blastocisto expandido en día 5 y, además, no presentaba fragmentación. En principio, este es un embrión de buena calidad que podría corresponderse con la clase A según los datos que aportas.
Espero haberte ayudado.
Un saludo
Buenos días,
Mi pregunta es a día 3 mis 3 embriones eran de calidad D y uno de calidad A pero que finalmente tuvo una multinucleación. Los tres embriones llegaron a blastocito aun teniendo una calidad inicial D.
¿Tienen capacidad de implantar al haber llegado ya a blastocisto? ¿Se arrastra esta mala calidad D de inicio a día 3?
Gracias
Hola Elsa,
Aunque los embriones se clasifiquen con mala calidad, también existe la posibilidad de que implanten en el útero una vez son transferidos. Además, el hecho de haber conseguido llegar hasta blastocistos significa que estos embriones tienen potencial y sí podrían dar lugar a un embarazo evolutivo. Sorprendentemente, algunos embriones inician su desarrollo con una mala calidad y luego consiguen superar el ritmo de división adecuado.
Espero haberte ayudado.
Un saludo
Gracias Zaira.
Este es mi 3ª estimulación. Mi marido tiene una translocación cromosómica 13-14 que le genera oligospermia, y esta ultima de 9 ovocitos maduros, solo fecundaron 2… Siempre hemos tenido baja tasa de fecundación, motivo por el que el % de éxito todavía es muy inferior.
Tenemos congelados esos 3 blastocistos, pero dudaba de su capacidad, teniendo en cuenta que la calidad inicial era D… Me comentó el Dr. que en el momento que llega a blastocisto todos tienen capacidad de implantar, aunque vengan de una calidad inicial D.
Se conoce de algún tratamiento que incremente esta capacidad de fecundación, dudo de que sea únicamente por su esperma, teniendo en cuenta que los dos tenemos 29 años.
Saludos
Buenas tardes,
En el día de hoy me han trasferido (5 día) 1 blastocisto expandido BB (tal y como consta en informe). ¿Qué significa, que % de embarazo existe? (Problema de fertilidad: baja reserva ovárica).
Gracias
Hola Isis,
Un blastocisto expandido es un buen embrión para transferir ya que ha evolucionado bien en los 5 días. La calidad BB significa que el embrión tiene una masa celular interna con muchas células sin compactar y un trofoectodermo homogéneo aunque con menos células que en la calidad A.
No debes preocuparte, pues es un buen embrión con posibilidades de implantar. Ahora ya solo queda estar tranquila y no pensar mucho en este tema hasta el día de la prueba de embarazo. Es importante mantener la mente ocupada para llevar mejor los días de la betaespera.
Te deseo mucha suerte.
Un saludo
¿Es necesario que al 5 día de 8 embriones todos sean blastocistos?
Hola Karen,
Para que un embrión sea clasificado como embrión de buena calidad, es necesario que en día 5 esté en estadio de blastocisto.
Esto no quiere decir que todos los embriones lleguen a este estadio. Hay algunos que detienen su crecimiento y otros que tienen un desarrollo más lento, por lo que se consideran de peor calidad.
Cuantos más embriones tengan un desarrollo adecuado, más serán susceptibles de ser transferidos o vitrificados.
Espero haberte ayudado.
Un saludo
¡Hola! Edad 39 años, baja antimülleriana, primera fiv 3 ovocitos, fecundaron 2, que resultan de 8 células y otro mórula al 3 día… Resultado NEGATIVO. Ahora estoy en una betaespera con dos de 5 células al 3er día… ¿Me tengo que matar? ¿o hay posibilidades?
Hola Catalina,
Estos embriones tienen un desarrollo lento y, por tanto, se consideran de peor calidad. Sin embargo, todos los embriones tienen probabilidad de recuperar su ritmo de división y llegar a implantar. Debes ser positiva y mantener la calma durante tu betaespera. Es recomendable hacer actividades que mantengan tu mente ocupada para no pensar en ello.
¡Mucho ánimo!
Un saludo
Buenas tardes,
Un embrión que el día dos presenta 4 células el día 3, 8 células y tiene un 10 de fragmentación, con células de tamaños parecidos, ¿se considera calidad A o B?
Gracias
Hola Marien_Belmonte,
El número de células por día y su tamaño son correctos. En cuanto a la fragmentación, menor de un 10% se considera calidad A y 10% ya se es calidad B. De todos modos, es un embrión de buena calidad. Tal vez veas mejor esta diferencia en el siguiente artículo: Calidad embrionaria.
Espero haberte ayudado.
Un saludo
Hola, tras transferirme tres embriones por ovodonación y beta negativa, el que me queda es de 4 células iguales y 10% fragmentación a día 3, ¿cree que hay posibilidades de implantación? ¿De qué categoría es? Gracias
Hola nonida,
un embrión con 4 células en día 3 lleva un desarrollo un poco lento ya que, para considerarse óptimo, debería tener al menos 8 células en día 3. No puedo confirmarte con exactitud la calidad exacta de ese embrión, pues es necesario visualizarlo y poner en conjunto todas las características del embrión para otorgarle un grado de calidad. No obstante, según su desarrollo seguramente sea de calidad C.
Un saludo.