Las infecciones seminales son aquellas invasiones de microorganismos patógenos que se producen en algún punto del aparato reproductor y urinario masculino, por lo que pueden estar presentes en el líquido seminal.
En el recorrido que deben seguir los espermatozoides y el líquido seminal para salir al exterior, se producirá un contacto con la zona infectada, pudiendo alterar la capacidad de los espermatozoides para fecundar el óvulo. Asimismo, la inflamación debida a la infección puede causar una obstrucción e impedir la salida de los espermatozoides o del eyaculado.
Por todo ello, las infecciones en el tracto reproductor masculino pueden provocar problemas de fertilidad en el varón y, por tanto, dificultad para lograr un embarazo.
A continuación tienes un índice con los 9 puntos que vamos a tratar en este artículo.
- 1.
- 1.1.
- 1.2.
- 1.3.
- 2.
- 2.1.
- 2.2.
- 2.3.
- 2.4.
- 3.
- 4.
- 5.
- 5.1.
- 5.2.
- 5.3.
- 5.4.
- 5.5.
- 6.
- 7.
- 8.
- 9.
¿Cómo puedo saber si tengo una infección seminal?
Habitualmente, las infecciones seminales no causan síntomas. Por este motivo, el varón puede presentar una infección seminal y que ésta permanezca sin ser detectadas durante un largo periodo de tiempo. Precisamente por ello, es decir, por no tratar las infecciones seminales lo antes posible, pueden derivar en infertilidad masculina.
Puesto que el hombre, en la mayoría de ocasiones, desconoce que tiene una infección, es muy común que se detecte tras acudir a consulta médica por infertilidad de la pareja.
Es posible calcular TU probabilidad de implantación según el tratamiento, edad y otros factores?
Porque sí, tener endometriosis, SOP, baja reserva ovárica, falta u obstrucción de las tompas, así como la calidad del semen condicionan tus probabilidades de embarazo.
Puedes personalizar tu informe de fertilidad en 2 minutos.
No obstante, hay hombres con infecciones seminales que presentan ciertas molestias como las que se enumeran a continuación:
- Cambios en el semen, como por ejemplo en su olor y color.
- Irritación y comezón.
- Ardor al orinar.
- Secreción de líquido por la uretra.
- Sangre en el líquido seminal.
- Dolor inguinal o genital, ya sea de próstata, de testículos, etc.
En caso de que exista alguno de estos síntomas, es importante evitar las relaciones sexuales y consultar al médico inmediatamente para que solicite un análisis del semen y de la orina.
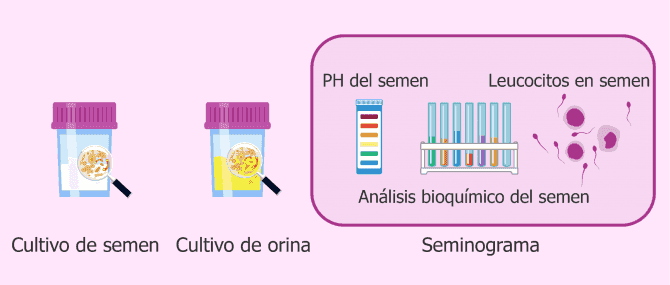
Seminograma
La prueba básica en el estudio de fertilidad masculina es el seminograma, también denominado espermograma. Se trata de un análisis del eyaculado para ver el estado del semen, analizando tanto el líquido seminal como los espermatozoides que contiene.
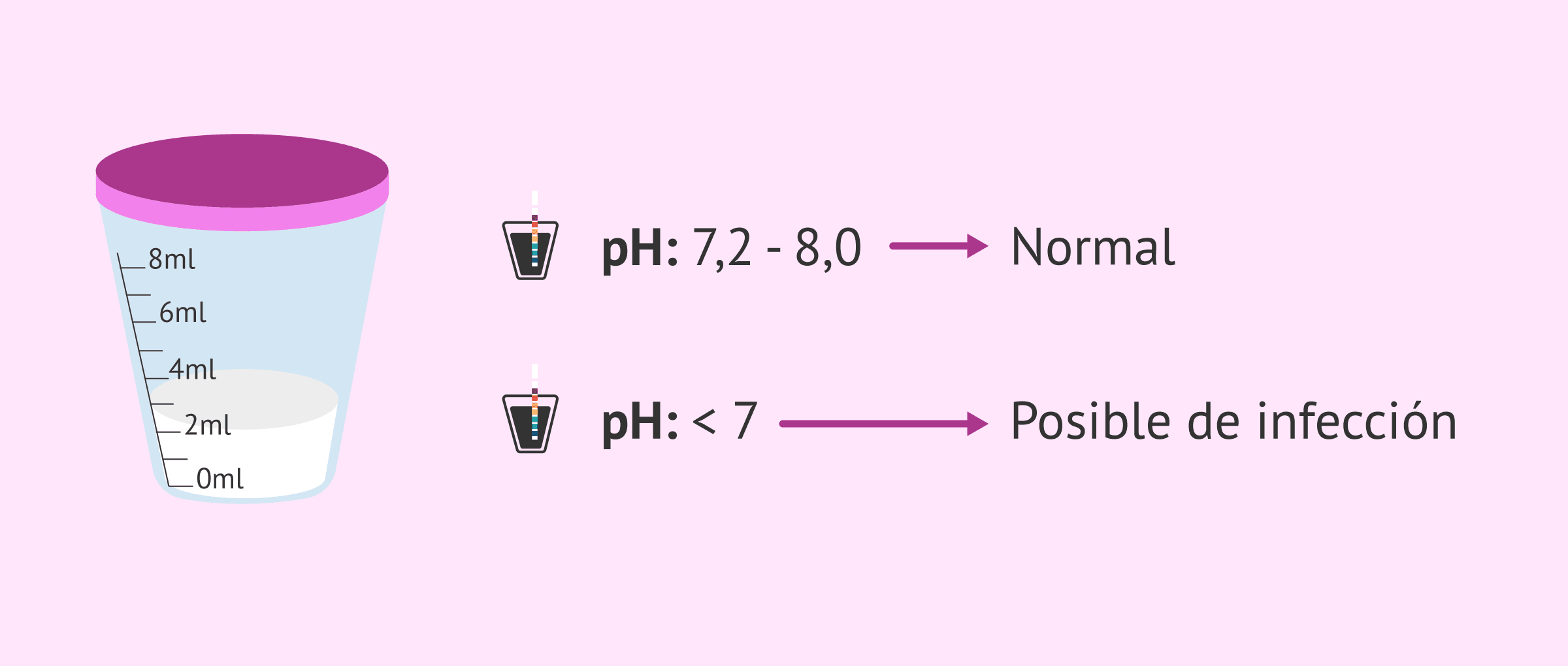
Si en el resultado del seminograma se observa un alto número de leucocitos, un pH ácido o valores alterados en la bioquímica del semen, podría deberse a una infección seminal. Por lo tanto, habría que solicitar un cultivo de orina y semen para confirmarlo.
La primera valoración que se hace en el seminograma es un estudio macroscópico del líquido seminal. En esta parte, el estudio del pH nos puede indicar ya la posibilidad de infección en caso de ser ácido. El pH del semen debe ser superior a 7,2. En caso contrario, puede verse disminuida la movilidad y la capacidad fecundante de los espermatozoides.
Si quieres saber qué análisis macroscópicos y microscópicos se hacen en un seminograma entra en este enlace: ¿Qué es el seminograma y cómo se hace paso a paso?
Análisis del líquido seminal
A continuación, se estudia el contenido del semen. Para ello se hace un estudio bioquímico (suele ser una prueba complementaria en el seminograma) para detectar las moléculas nutritivas presentes en el semen. Además, se lleva a cabo un análisis microscópico para analizar los espermatozoides y la presencia de otras células.
Uno de los componentes del líquido seminal son las secreciones de las glándulas accesorias del aparato reproductor masculiano. Gracias a este estudio bioquímico del semen, es posible analizar estas secreciones y diagnosticar alguna anomalías, ya sea en las glándulas seminales (próstata y vesículas seminales) y/o en el epidídimo.
Asimismo, si en el examen microscópico se encuentra una cantidad elevada de piocitos o leucocitos, es decir, más de 1 millón por mililitro, hay leucocitosis, lo cual indica la presencia de una infección y sería necesario hacer un cultivo.
Cultivo de orina y semen
El cultivo de semen o espermocultivo permite detectar microorganismos en el semen. En condiciones normales, el semen no debe tener ninguna bacteria u hongo. Si el resultado del cultivo de semen indica la presencia de algún microorganismo significará que existe una infección.
Normalmente, se recomienda que el varón mantenga un periodo de abstinencia de entre 3 y 5 días antes de realizarse un cultivo seminal. En caso contrario, el resultado del cultivo seminal podría ser erróneo.
Uno de los requisitos para hacer un cultivo seminal es que el varón obtenga la muestra espermática mediante masturbación. Además, es importante que el semen sea analizado antes de transucrrida una hora desde su obtención.
Por otro lado, el cultivo de orina, urinocultivo o urocultivo detecta microorganismos infecciosos en la orina, principalmente bacterias y hongos. En situaciones normales, la orina contiene microorganismos, pero si éstos están en cantidades elevadas pueden causar una infección de las vías urinarias.
¿De qué tipo puede ser la infección seminal?
Las infecciones pueden afectar a diferentes partes del tracto genital masculino, tanto en el aparato reproductor como en el urinario. Existen infecciones en la uretra, próstata, conducto eyaculador, vesículas seminales, conductos deferentes, epidídimos y testículos.
Si la infección afecta a las vías espermáticas, éstas podrían inflamarse y causar una obstrucción. Según el punto en el que se produzca la inflamación, la salida del eyaculado y/o de los espermatozoides podría estar impedida. Por esta razón, las infecciones seminales podrían ser el motivo de la infertilidad en el varón.
A continuación, se comentan algunas de las infecciones seminales.
Orquitis
La orquitis es la inflamación de uno o ambos testículos, generalmente debido a una infección testicular o del epidídimo (orquitis-epididimitis). El agente causante de la orquitis puede ser una bacteria o un virus.
Entre las posibles infecciones bacterias destacan la gonorrea y la clamidia, enfermedades de transmisión sexual. En cambio, la causa vírica más común de la orquitis son las paperas.
Al inflamarse los testículos, aumenta su temperatura y provoca alteración en la producción de espermatozoides (espermatogénesis). Por tanto, la orquitis puede provoca dificultad en el varón a la hora de intentar un embarazo.
Te recomendamos visitar el siguiente artículo para seguir leyendo información más en profundidad: ¿Qué es la orquitis testicular? - Síntomas, causas y tratamiento.
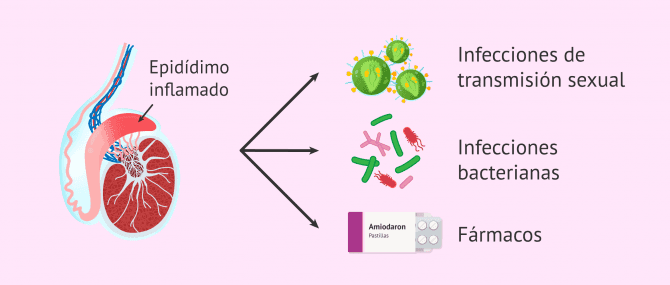
Epididimitis
La epididimitis es la inflamación del epidídimo, la estructura que conecta el testículo con los conductos deferente. Además, en el epidídimo es donde maduran los espermatozoides.
Generalmente, este aumento del tamaño del epidímo está causado por la extensión de una infección bacteriana originada en la uretra o la vejiga. Los microorganismos más comunes causantes de la epididimitis en hombres jóvenes son Neisseria gonorrhoea y Clamidia trachomatis. En cambio, en niños y en hombres de mayor edad, la Escherichia coli es el organismo más común de la inflamación del epidídimo.
No obstante, la epididimitis también puede estar causada por otros microorganismos como el ureaplasma o el Mycobacterium tuberculosis, así como por un medicamento llamado amiodarona.
Cuando se diagnostica en un hombre un caso de epididimitis, se procederá a su tratamiento. Lo más habitual es que el proceso de curación de la epididimitis conlleve una fibrosis y, por tanto, haya una obstrucción. En este caso, los espermatozoides no podrían salir al exterior y se produciría una azoospermia, es decir, ausencia de espermatozoides en el eyaculado.
Si quieres informarte más detalladamente sobre esta patología, te aconsejamos visitar el siguiente enlace: Epididimitis o inflamación del epidídimo.
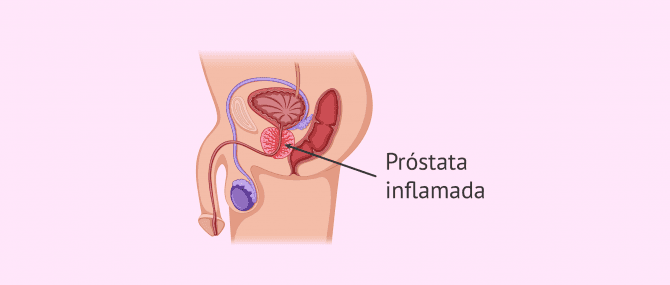
Prostatitis
La prostatitis es un grupo de enfermedades que afectan a la próstata y que tienen síntomas similares. Entre ellos destacan el dolor o molestias en la región perineal y tracto genitourinario, problemas urinarios, turbidez en la orina, disfunción sexual, etc.
Esta dolencia no siempre está causada por una infección ni tampoco conlleva una inflamación de la próstata necesariamente. Por ello, la prostatitis se puede dividir en cuatro categorías:
- Prostatitis bacteriana aguda: se trata de una infección aguda de la próstata.
- Prostatitis bacteriana crónica: se debe a una prostatitis aguda no tratada adecuadamente o a una infección urinaria recurrente.
- Prostatitis no bacteriana crónica o síndrome de dolor pelviano crónico: se presentan síntomas de prostatitis pero la causa no es una infección. Puede cursar con o sin inflamación.
- Prostatitis inflamatoria asintomática: ocurre infección e inflamación pero no hay síntomas.
En los casos en los que la prostatitis está causada por una infección bacteriana, el diagnóstico es sencillo y en su forma aguda el tratamiento es eficaz. Sin embargo, en las formas crónicas no bacteriana, el origen no está del todo claro. Por tanto, el diagnóstico y tratamiento de la prostatitis crónica no bacteriana es complicado.
Si deseas seguir leyendo acerca de esta patología, puedes acceder a este artículo ¿Qué es la prostatitis?
Vesiculitis seminal
La vesiculitis seminal es la inflamación de las vesículas seminales. , esta inflamación se debe a la extensión de una infección de otra zona del sistema genitourinario, como por ejemplo una prostatitis, una uretritis o una epididimitis. En muy raras ocasiones, la vesiculitis seminal es una enfermedad independiente.
Esta afección puede ser causa de esterilidad masculina, ya que puede afectar a la calidad del esperma. En ocasiones, los hombres no se enteran de este problema hasta que no llevan un año manteniendo relaciones sexuales sin lograr un embarazo.
¿Cómo puede afectar una infección a la fertilidad?
Una infección en las vías y órganos reproductivos puede ocasionar una reducción de la fertilidad del varón por diversas causas.
A continuación, se enumeran cada una de ellas:
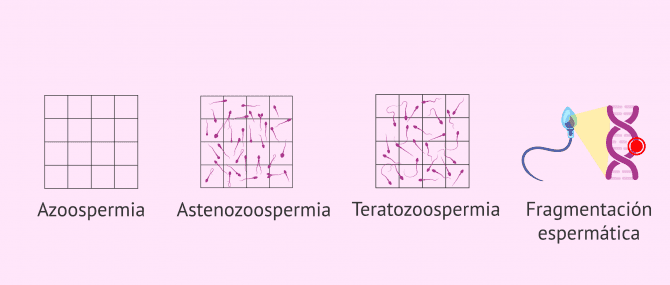
- Impedir la formación de espermatozoides: si la infección afecta a los testículos, como ocurre con la orquitis, la espermatogénesis puede verse dificultada, causando oligospermia o azoospermia secretora.
- Obstrucción de las vías seminales: puede provocar oligospermia o azoospermia obstructiva al impedir la salida normal de los espermatozoides.
- Alteración de la movilidad espermática: los microorganismos pueden adherirse a los espermatozoides y causar astenozoospermia, por lo que su desplazamiento hasta el óvulo puede verse dificultado.
- Alteración de la morfología espermática: los espermatozoides se produce continuamente en el testículo mediante un proceso llamado espermatogénesis. La duración del mismo es de 60 a 75 días y, si existe una infección que afecte a la formación de espermatozoides, se puede producir una alteración en su forma (teratozoospermia). Las alteraciones en la forma pueden impedir si desplazamiento hasta el óvulo y la fecundación.
- Aumento de la fragmentación del ADN espermático: las cadenas de ADN que están muy compactadas en la cabeza del espermatozoide sufren pequeños cortes que al parecer inciden negativamente en la fecundación y la capacidad de implantación del embrión.
- Formación de anticuerpos antiespermatozoides: esto provoca la aglutinación de espermatozoides y reduce las posibilidades de fecundar el óvulo.
Asimismo, las infecciones del aparto genital masculino pueden propagarse a través del semen, por lo que pueden infectar los órganos reproductivos de la mujer y afectar a su fertilidad también.
Tratamiento de las infecciones seminales
En la mayoría de casos, las infecciones seminales pueden tratarse y curarse con antibióticos. También pueden administrarse antiinflamatorios para bajar la inflamación y analgésicos para aliviar el dolor.
Cuando se diagnostica una infección seminal, lo mejor es evitar las relaciones sexuales hasta completar el tratamiento y eliminar la infección. Si no se siguen las recomendaciones médicas, la infección puede volver a aparecer y provocar complicaciones en su salud reproductiva.
Cuando se inicia un tratamiento de fertilidad, y estos análisis dan positivo para alguna infección, es imprescindible detectar el agente infeccioso y eliminarlo antes de comenzar los procedimientos de reproducción asistida. Se debe esperar a que los niveles de leucocitos en semen vuelvan a los valores de normalidad antes de iniciar un tratamiento reproductivo.
Debido a que el organismo está padeciendo una infección, los parámetros seminales pueden verse afectados y no ser representativos, de manera que no se puede indicar la técnica de reproducción asistida idónea. Si no se recupera la fertilidad masculina, se pueden emplear la fecundación in vitro (FIV) o la ICSI.
Es posible calcular TU probabilidad de embarazo según el tratamiento, edad y otros factores?
Nos parece demasiado importante como para no compartirlo contigo.
Puedes personalizar tu informe de fertilidad en 2 minutos.
En el caso en el que la infección sea grave, por no haber sido eliminada con antibióticos en su fase inicial, puede ser necesario una intervención quirúrgica para tratar de reparar el daño. En procesos agudos en los que no se ha conseguido para la infección a tiempo, puede devenir en una infertilidad permanente.
Preguntas de los usuarios
¿Antes de un tratamiento de reproducción asistida buscan infecciones en el semen?
Sí, inicialmente se buscan parámetros seminales compatibles con infección (leucocitos en el semen, aspecto del semen…) y, en función de estos hallazgos, se decide o no cultivar el semen en busca de microorganismos patógenos. Las infecciones seminales disminuyen la calidad seminal y, por lo tanto, las posibilidades de éxito en una técnica de reproducción asistida.
¿Qué efecto en la fertilidad tiene una infección seminal en el semen?
Las infecciones seminales pueden ser un factor importante de esterilidad en el varón. Hablamos de infección seminal cuando existe presencia de gérmenes en el semen. Estos microorganismos patógenos a nivel del semen puede provenir de cualquier parte de la vía seminal, principalmente la uretra, la próstata, las vesículas seminales y/o los epidídimos.
Las infecciones a dichos niveles pueden causar, por diferentes mecanismos, un deterioro de la calidad del semen. Todo esto a nivel del seminograma se traduce en una disminución de la cantidad de semen, una reducción de la movilidad espermática (astenoazoospermia), alteración de la morfología espermática (teratospermia) y aumento de la fragmentación del DNA espermático.
¿La prostatitis puede causar infertilidad?
Sí, el líquido prostático forma parte del líquido seminal que se expulsa en la eyaculación y es imprescindible para la supervivencia y movilidad de los espermatozoides durante su viaje hacia el óvulo. Si existe una infección y/o inflamación de la próstata el líquido seminal puede no contener el componente prostático necesario y por tanto la concepción natural puede resultar complicada. Asimismo, la presencia de microorganismos puede afectar a la calidad de los espermatozoides.
¿Cómo puedo saber si tengo epididimitis?
El signo más común de epididimitis es el dolor en uno de los testículos. También es común que haya inflamación testicular, enrojecimiento, dolor al orinar o sangre en la orina. Ante molestias o síntomas de este tipo es recomendable consultar con el médico.
¿Puede haber inflamación en los conductos seminales?
Sí, la infección de los conductos deferentes se denomina deferentitis. Esta infección puede estar causada por una infección bacteriana y suele producirse junto con una epididimitis. También puede producirse una infección en otros conductos por los que pasa el semen: la uretra (uretritis) y el conducto eyaculador.
Lecturas recomendadas
Como hemos comentado a lo largo del artículo, las infecciones en el semen pueden provocar esterilidad a nivel testicular en el varón. Si deseas obtener más información acerca de este factor masculino de infertilidad, te recomendamos visitar el siguiente artículo: La esterilidad masculina por un factor testicular congénito o adquirido.
Además, las infecciones seminales pueden afectar a la calidad del esperma y provocar fragmentación en el ADN de los espermatozoides. Si quieres seguir leyendo información acerca de este tema, te invitamos a acceder a este enlace: Fragmentación del ADN espermático y su implicación en la fertilidad.
Comunidad y Apoyo
En Reproducción Asistida ORG trabajamos para que la información mensual y rigurosa sea accesible para todos. Si este artículo te ha ayudado, considera apoyarnos para que podamos seguir acompañando a más personas en su camino hacia la maternidad y paternidad.
Bibliografía
C Keck, C Gerber-Schäfer, A Clad, C Wilhelm, M Breckwoldt. Seminal tract infections: impact on male fertility and treatment options. Hum Reprod Update. Nov-Dec 1998;4(6):891-903. doi: 10.1093/humupd/4.6.891 (Ver)
Michael Solomon, Ralf Henkel. Semen culture and the assessment of genitourinary tract infections. Indian J Urol. Jul-Sep 2017;33(3):188-193. doi: 10.4103/iju.IJU_407_16 (Ver)
Stefan Stephanus Du Plessis, Sheila Gokul, Ashok Agarwal. Semen hyperviscosity: causes, consequences, and cures. Front Biosci (Elite Ed). 2013 Jan 1;5:224-31. doi: 10.2741/e610 (Ver)
Preguntas de los usuarios: '¿Antes de un tratamiento de reproducción asistida buscan infecciones en el semen?', '¿Qué efecto en la fertilidad tiene una infección seminal en el semen?', '¿La prostatitis puede causar infertilidad?', '¿Cómo puedo saber si tengo epididimitis?' y '¿Puede haber inflamación en los conductos seminales?'.
Autores y colaboradores







Hola. Mi marido tiene prostatitis crónica y tenemos problemas de fecundación. De ahí que tengamos un niño in vitro y vayamos tras otro siguiendo la misma técnica. Pero necesito una respuesta profesional a lo siguiente: repercute negativamente en algo que tengamos relaciones sexuales sin protección si tiene infección por bacteria en semen? Es que una ginecóloga me dice que sí, pero su urólogo le dice que no…Agradecería aclaración del especialista.
Hola Ana,
Si tu marido tiene una infección bacteriana, corres el riesgo de que te transmita la infección con la relación sexual. Este sería el caso de agentes causantes de enfermedades de transmisión sexual como la gonorrea o la clamidia.
La prostatitis puede tener origen bacteriano o no. Es posible que exista una confusión en este hecho entre el urólogo y la ginecóloga. Te recomiendo que os hagáis los análisis necesarios para determinar si hay infección.
Puedes seguir leyendo el siguiente post para más información: ¿Qué es la prostatitis?
Espero haberte ayudado.
Un saludo
¿Se puede producir una infección en el semen por un golpe fuerte en la zona?
Hola, Ignacio:
Sí, existe la posibilidad de que por un traumatismo grave en la zona genital se pueda desarrollar una infección. Normalmente ocurre porque el propio traumatismo produce alguna obstrucción urinaria lo cual genera una infección por la propia retención de orina o el flujo retrógrado de ésta, o porque el golpe produce un proceso inflamatorio muy similar al que se produce durante una infección bacteriana.
Un saludo.
Hola!
En un cultivo de semen me especifica…: se aislan colonias de flora saprofita. No se aislan colonias de candida sp. ni se observan T.vaginalis. Negativo para N.gonorreae.
Estoy un poco perdido ya que en el cultivo de orina es negativo.
Es posible alguna infeccion con este resultado?
Muchas gracias
Un saludo
Hola, Rafael:
La flora saprofita es el conjunto de bacterias que, de forma natura, viven en nuestro organismo pero no nos provocan ninguna enfermedad, al revés, nos ayudan en muchas funciones de nuestro cuerpo. Por lo tanto no debes preocuparte porque en tu informe se anuncie la presencia de estas bacterias, pues es completamente normal.
En general, no presentas ningún tipo de infección, ya que todos los cultivos de bacterias patógenas da negativo.
Un saludo.
Si tengo alguna de estas infecciones pero es asintomática, ¿solo lo puedo saber si me hago un espermiograma? ¿Y si pasa mucho tiempo y me quedo estéril?
Hola Alber,
efectivamente en algunos casos, como el de la prostatitis asintomática, puede que no se presenten síntomas evidentes y la infección pase desapercibida. Te recomiendo que, si crees que puedes haber contraído cualquier tipo de infección, acudas a tu médico para que te realice las pruebas necesarias.
Un saludo.
¿Puede haber una infección seminal que no venga de una enfermedad de transmisión sexual?
Hola, Jose:
Sí, efectivamente, no todas las infecciones seminales derivan de una ETS. Bacterias y virus que no están relacionadas con este tipo de contagios pueden provocar infecciones en la zona genital del varón sin deberse a un contacto sexual de riesgo.
Por otro lado, las infecciones seminales suelen ser un síntoma muy común cuando se contrae una ETS.
Un saludo.
Necesito ayuda:
Mi marido se ha hecho 2 seminogramas y en el primero salió todo bien menos la morfología y también leucocitos, ahora en el segundo seminograma ha bajado todo muchisimo, la concentración espermática es 8.6 millones frente a los 20 millones en el primer seminograma y el recuento total de espermatozoides le sale 26.66 millones frente a los 60 millones que le salen en el primer seminograma, y en este segundo seminograma tb le salen leucocitos, me llama la atención que le ha subido el pH a 9, mi preguntas son: ¿ el pH en 9 significa algo?, ¿es normal que cambie tanto en 1 mes?, ¿hay solucion?
Gracias
Hola, Begui:
El cambio de pH, de concentración espermática y de leucocitos pueden deberse a una infección.
Este artículo puede interesarte: Infecciones en el semen y esterilidad temporal.
Un saludo.
Hola de nuevo:
No me habia dado cuenta pero también le han hecho un cultivo de semen y sale negativo.
Entonces hay alguna otra causa para el aumento de pH, la disminución tan drástica de concentracion espermatica y la baja morfologia?
Gracias. Saludos
Sarai:
Según lo que he observado en los foros, veo que tengo muy poca cantidad de esperma (8,000,000), cuando lo normal es arriba de 20,000,000.
¿Qué tratamiento me puedes recomendar?
Hola, Yasser:
Una cantidad de espermatozoides menor de 15 millones se conoce por el nombre de oligospermia.
En el siguiente enlace puedes consultar opciones para tratar esta patología seminal: Tratamientos que aumentan la concentración de espermatozoides.
Un saludo.