Un fallo de implantación embrionaria puede estar ocurriendo en una pareja que está buscando el embarazo y no lo consigue, a pesar de mantener relaciones sexuales sin protección anticonceptiva de manera frecuente.
El problema en estos casos es que la pareja no sabe si realmente está teniendo fallos de implantación repetidos o, por el contrario, sus gametos (óvulo y espermatozoide) ni siquiera son capaces de fecundar y dar lugar a un embrión que llegue al útero.
El hecho de tener fallos de implantación solamente puede confirmarse al someterse a tratamientos de fecundación in vitro (FIV), puesto que se observa el desarrollo del embrión en el laboratorio y hay confirmación de que este se transfiere al útero de la mujer.
A continuación tienes un índice con los 9 puntos que vamos a tratar en este artículo.
- 1.
- 2.
- 3.
- 3.1.
- 3.2.
- 3.3.
- 4.
- 4.1.
- 4.2.
- 4.3.
- 4.4.
- 4.5.
- 4.6.
- 4.7.
- 5.
- 6.
- 6.1.
- 6.2.
- 6.3.
- 6.4.
- 6.5.
- 6.6.
- 6.7.
- 6.8.
- 6.9.
- 6.10.
- 7.
- 8.
- 9.
La implantación embrionaria
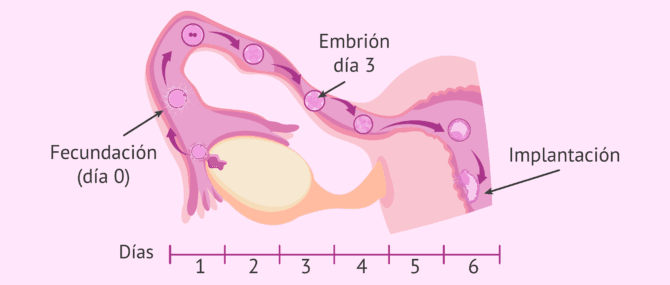
La implantación es la adhesión del embrión a la pared interna del útero (endometrio) durante el periodo de la ventana de implantación, que tiene lugar 6 o 7 días después de la fecundación, lo que da lugar a un embarazo.
La ventana de implantación es un período de entre 2-6 días en el que el endometrio se encuentra receptivo, es decir, presenta las condiciones necesarias para acoger al embrión y permitir su implantación.
Las características idóneas del endometrio para favorecer la implantación embrionaria son un grosor de 7-9 mm y un aspecto trilaminar.
El proceso de implantación se divide en dos periodos:
- Periodo preimplantatorio
- tiene lugar la preparación del endometrio, la división temprana del embrión y la aposición.
- Periodo implantatorio
- el embrión en estadio de blastocisto se fija al endometrio.
Esto no es un proceso fácil y sencillo, sino que requiere un embrión sano y un endometrio receptivo, así como un estrecho diálogo y sincronía entre ambos.
¿Cuándo hablamos de fallo de implantación?
Podemos hablar de fallo de implantación cuando una paciente no ha conseguido el embarazo después de 3 ciclos de FIV con sus óvulos, o tras 2 ciclos de ovodonación, siempre que:
- Se hayan transferido embriones de buena calidad.
- No haya habido problemas técnicos durante las transferencias embrionarias.
- No haya problemas evidentes en el útero.
En estos casos, habrá que indagar en las posibles causas y considerar llevar a cabo un tratamiento más especializado que consiga aumentar la tasa de implantación del embrión en el útero de la mujer.
Causas del fallo de implantación embrionaria
Existen diferentes problemas que pueden causar el fallo de la implantación, ya sea embrionarios, en el útero o relacionados con otras enfermedades.
A continuación, se describen cada una de las posibles causas de los fallos de implantación.
Causas embrionarias
Los fallos de implantación inducidos por causas embrionarias se deben, principalmente, a alteraciones genéticas en el embrión o en los gametos provenientes de los padres, es decir, el óvulo o el espermatozoide.
También hay embriones con alteraciones de la zona pelúcida, lo cual les impide realizar la eclosión para romperla y desprenderse de ella en la implantación.
La zona pelúcida (ZP) es la capa externa compuesta por glicoproteínas que rodea al óvulo y al embrión después de la fecundación.
Causas uterinas
Existen ciertos factores que disminuyen la receptividad endometrial, como los que se comentan a continuación:
- Infecciones crónicas asintomáticas del endometrio.
- Alteraciones endocavitarias como los pólipos, tabiques o adherencias.
- Anomalías en la ventana de implantación, como su desplazamiento antes o después de los 6-7 días posfecundación.
Algunas de estas alteraciones pueden ser tratadas con medicamentos o con el uso de técnicas como la histeroscopia.
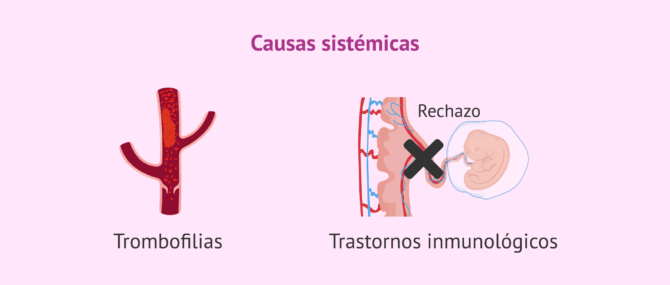
Causas sistémicas
En ocasiones, los problemas provienen de alteraciones en el funcionamiento de sistemas no relacionados con el aparato reproductor, como por ejemplo:
- Trombofilias
- alteraciones en los procesos de coagulación. Pese a ser una causa de fallo de implantación, los problemas de coagulación también pueden provocar abortos de repetición.
- Trastornos del sistema inmunológico
- rechazo del embrión por identificarlo como extraño. Un ejemplo sería el síndrome antifosfolipídico, ya que el sistema inmune de la mujer es muy activo y daña las células embrionarias. Esto provoca el rechazo de la implantación del embrión en el útero de la mujer.
Se desconoce el mecanismo por el que estas causas afectan a la implantación embrionaria, pero se está investigando en nuevas pruebas de diagnóstico que permitan la aplicación adecuada de un tratamiento.
Soluciones para el fallo de implantación
Los posibles tratamientos o formas de abordar los fallos de implantación embrionaria se enumeran en los siguientes apartados.
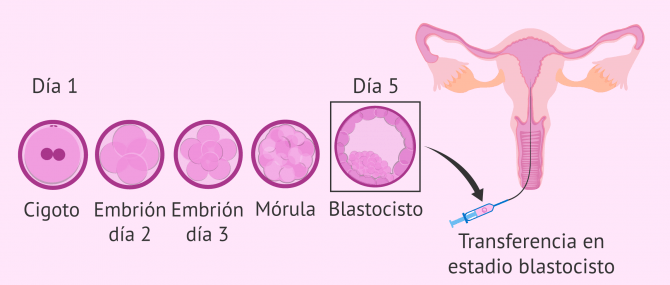
Cultivo largo hasta blastocisto
En una fecundación in vitro, los embriólogos evalúan en el laboratorio cómo es el desarrollo temprano de los embriones obtenidos. Es posible observar todo el desarrollo hasta que el embrión alcanza el estadio de blastocisto (día 5) o, por el contrario, ver si el embrión detiene su desarrollo en una etapa anterior.
Llevar el cultivo a blastocisto permite realizar una mejor selección embrionaria y, además, como la transferencia se realizará en día 5, habrá una mejor sincronización embrión-endometrio.
En el siguiente enlace encontrarás toda la información referente a esta técnica: El cultivo largo de embriones y la clasificación de blastocistos
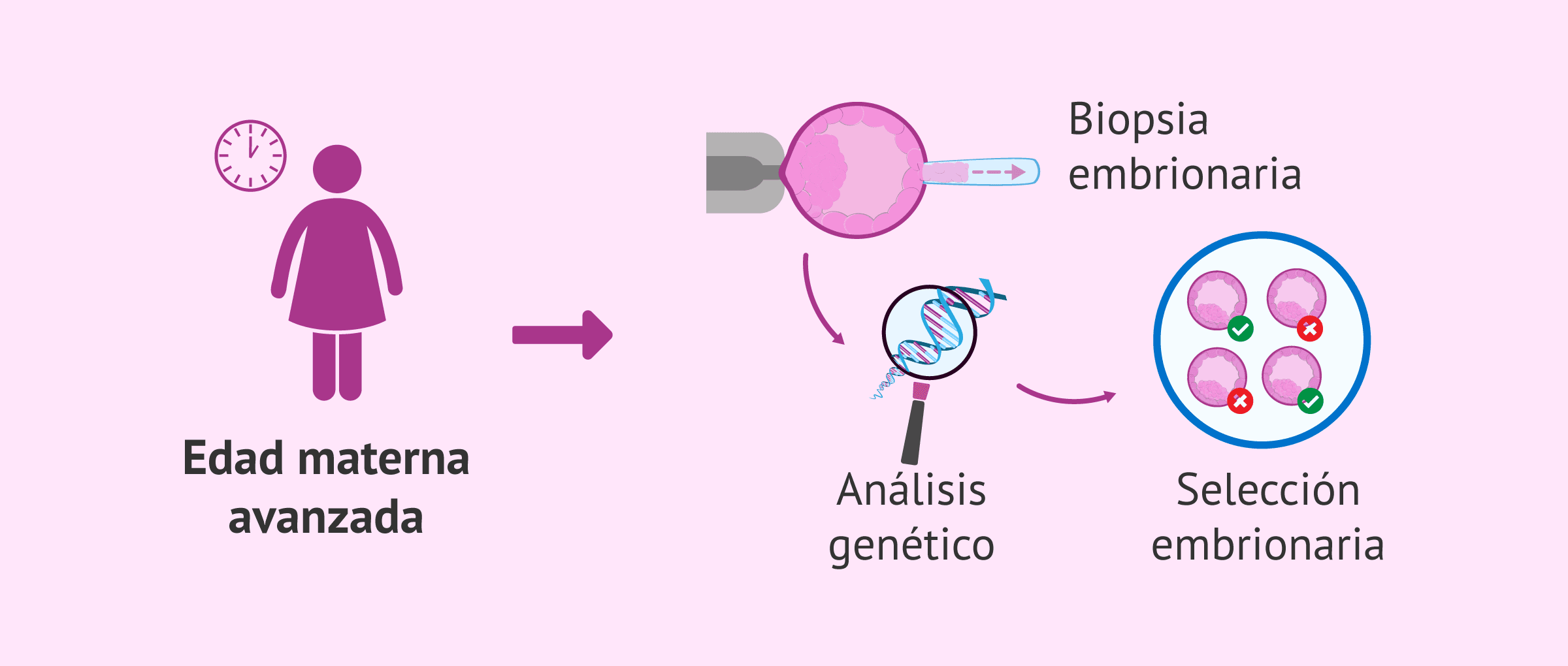
Test Genético Preimplantacional (PGT)
Los casos de fallo de implantación aumentan considerablemente en mujeres con edad materna avanzada debido al aumento de alteraciones cromosómicas en el óvulo. Hoy en día es posible seleccionar a los embriones sanos en el laboratorio gracias al uso del Diagnóstico Genético Preimplantacional (DGP), ahora conocido como Test Genético Preimplantacional (PGT).
Esta técnica complementaria consiste en el análisis genético del embrión, a partir de una biopsia embrionaria, sin que esto afecte a su desarrollo.
Para saber en qué consiste el DGP con más detalle, puedes seguir leyendo aquí: ¿Qué es el diagnóstico genético preimplantacional o DGP?
Tratamiento con heparina
Para las mujeres que padecen trombofilia, puede estar indicado un tratamiento con heparina. Este debe llevarse a cabo desde antes del embarazo hasta el nacimiento del bebé.
La heparina es un agente anticoagulante natural que se encuentra en todos los tejidos del cuerpo humano.
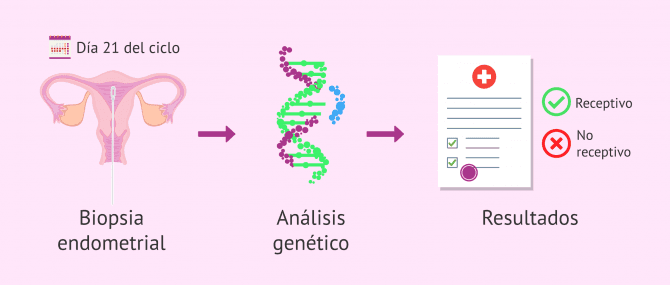
Test de receptividad endometrial (ERA)
El ERA (Endometrial Receptivity Array) es un método de diagnóstico molecular que permite estudiar la expresión de un conjunto de genes estrechamente relacionados con el estado del endometrio.
El test ERA proporciona información de la receptividad del endometrio en el momento en que se hace la biopsia endometrial para su análisis.
Una vez realizada la biopsia del endometrio, se extrae su perfil genético de receptividad o no receptividad en el momento de la biopsia. Según los resultados, se valorará si ha habido desplazamiento de la ventana de implantación. Por tanto, existen dos posibilidades:
- Endometrio no receptivo: habría que considerar la opción de transferir cuando el endometrio esté más receptivo.
- Endometrio receptivo: momento idóneo para la transferencia de los embriones.
Puedes encontrar más información sobre este test en el siguiente post: ¿Qué es el test ERA de receptividad endometrial y para qué sirve?
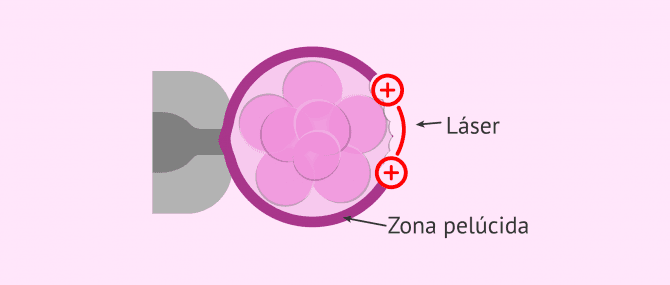
Eclosión asistida
La eclosión asistida o assisted hatching consiste en la realización de un pequeño orificio en la zona pelúcida del embrión para facilitar su salida cuando el embrión se expande.
Esto puede resultar eficaz para favorecer la implantación de aquellos embriones con una zona pelúcida engrosada o elongada (la ZP se alarga haciendo que el embrión tenga un aspecto aplastado).
Si deseas obtener más información acerca de este procedimiento, puedes visitar el siguiente artículo: El hatching asistido antes de la transferencia embrionaria
Ovodonación y donación de semen
La donación de óvulos es una buena opción ante fallos de implantación repetidos cuando se transfieren embriones a un útero y endometrio normales. Se ha observado un aumento en la tasa de implantación en este tipo de pacientes que recurren a la ovodonación para obtener embriones de mejor calidad.
Los embriones generados en el laboratorio utilizando óvulos de mujeres donantes jóvenes y sanas suelen ser de buena calidad. Por ello, la FIV con óvulos de donante tiene elevadas tasas de éxito, aunque también es importante tener en cuenta las características del endometrio de la mujer receptora en el momento de la transferencia embrionaria.
Por otra parte, si el varón es diagnosticado de un factor masculino severo, también puede influir en la implantación del embrión. Por ello, en estos casos sería recomendable recurrir a una FIV con donación de semen.
Gestación subrogada
Cuando hay varios fallos de implantación que son inexplicables y ninguna de las soluciones comentadas ha sido efectiva, la última opción posible es recurrir a la gestación subrogada. En este caso, podría intentarse con óvulos propios de la mujer, si se ha observado que dan embriones de buena calidad.
No obstante, la gestación subrogada no está permitida y es ilegal en España. Por tanto, será necesario que, aquellos pacientes que lo deseen, se desplacen a países donde la gestación subrogada esté contemplada en su legislación.
Puedes obtener toda la información en el siguiente artículo: ¿Qué es la gestación subrogada?
Precio de los tratamientos
Los tratamientos de reproducción asistida para afrontar el fallo de implantación tienen un coste elevado, más aún si tienen que repetirse varios ciclos para lograr el embarazo.
Un tratamiento de FIV puede costar entre 3.500 y 5.500€, pero la medicación para la estimulación ovárica suele estar fuera de este presupuesto. Las técnicas complementarias como el DGP o el test ERA, además, encarecen el tratamiento.
Llegados a una de las últimas opciones, como la ovodonación, el precio del tratamiento sube hasta los 4.500-9.000€. Si bien es cierto que con los óvulos de donante la tasa de éxito es elevada y no suele ser necesario repetir muchos ciclos.
Si comparas presupuestos solo por el precio final, no estás haciéndolo de la forma más adecuada. Además, te interesará saber el punto en el que las clínicas son menos claras.
Si accedes a nuestra guía Fertilidad con Cabeza te ayudamos a entender los presupuestos para que puedas compararlos correctamente.
Preguntas de los usuarios
¿Qué estudios se hacen en casos de fallos de implantación recurrentes?
La Dra. Ana Belén Romay Bello, directora médica y ginecóloga en HM Fertility Center Maternidad Belén de A Coruña, nos cuenta en este vídeo los diferentes estudios recomendados en casos de fallos de implantación repetidos:
En aquellas mujeres que tienen fallos repetidos de implantación, en primer lugar, valoraremos si los embriones que estamos transfiriendo son euploides o genéticamente normales, sobre todo en aquellas mujeres que tienen una mayor edad (de 37-38 años) o si existe un factor masculino asociado severo y no han podido conseguir implantaciones previas con embriones no analizados.
Además, tendremos que estudiar algunos factores de trombofilia y factores inmunológicos que pueden interferir en la implantación de los embriones. Y nos queda también por estudiar el factor uterino, ya que estudiaremos si existe alguna alteración orgánica o algún problema en el interior del útero a través de pruebas diagnósticas, como puede ser una histeroscopia o, en algunos casos, también una resonancia.
Desde hace algunos años hemos incorporado también test endometriales, que se realizan en consulta de forma ambulatoria y que nos permitir conocer que estamos transfiriendo embriones en la ventana de implantación adecuada y que no existe un problema en la microbiota endometrial que también podría dificultar el proceso.
¿Cuántos fallos de implantación son indicativos para realizar una ovodonación?
Se considera fallo repetido de implantación cuando no se ha producido la gestación tras haber transferido 10 o mas embriones de buena calidad a lo largo de todos los tratamientos de reproducción asistida que ha hecho esta mujer o cuando se han realizado 3 o mas transferencias embrionarias con embriones de buena calidad.
La implantación es cosa de dos, del embrión y del endometrio, estaría indicado valorar ambas variables.
¿Cuáles son las principales causas que dificultan la implantación embrionaria en un ciclo de reproducción asistida?
Hay varios tipos de causas que pueden dificultar la correcta implantación del embrión:
- Problemas uterinos. La presencia de una patología uterina puede condicionar la implantación de los embriones. Siempre se trata de descartar la existencia de la misma (pólipos, miomas, adherencias intrauterinas…) antes de llevar a cabo un tratamiento de reproducción.
- La calidad intrínseca de los embriones transferidos. Los embriones de mayor calidad tienen más posibilidades de implantar.
- Problemas derivados de la ejecución de los tratamientos de reproducción asistida. El ejemplo más claro es la elevación importante (más de 3000 pg/mL) de los niveles de estradiol en sangre.
¿Puede el estrés influir en el proceso de implantación del embrión?
Sí, el estrés puede influir en el proceso de implantación del embrión, aunque su impacto exacto sigue siendo objeto de estudio. Desde una perspectiva biológica y clínica, el estrés físico o psicológico puede alterar diversos mecanismos implicados en la implantación.
Leer más
¿Qué tratamiento es el más efectivo para que se produzca la implantación embrionaria con éxito?
El tratamiento idóneo es aquel con el que se consigue generar embriones de buena calidad, con ausencia de circunstancias que disminuyan sus posibilidades de implantar. Además, hay que contar con una correcta transferencia de los mismos al interior del útero.
Cabe destacar que hoy en día, y debido a los grandes avances en materia de criobiología (vitrificación de ovocitos y/o embriones), se ha conseguido que el impacto negativo que pueden tener las circunstancias derivadas de la hiperestimulación ovárica controlada sea menor, dado que se puede diferir la transferencia de los embriones a un ciclo natural en lugar de transferir en circunstancias de niveles elevados de estrógenos, ambiente más fisiológico para la implantación embrionaria y para el que está diseñada la implantación en el organismo humano.
¿La transferencia de blastocistos con DGP puede evitar los fallos de implantación?
Se habla de fallo de implantación cuando una paciente no ha conseguido el embarazo después de 3 ciclos de FIV/ICSI con sus óvulos, o tras 2 ciclos de ovodonación, siempre que se hayan transferido embriones de buena calidad, no haya habido problemas técnicos durante la transferencia embrionaria y no existan problemas evidentes en el útero.
Uno de los tratamientos para las parejas con fallo de implantación es el diagnóstico genético preimplantacional (PGD) o preimplantation genetic screening (PGS) para descartar las anomalías cromosómicas. En estos casos, se transferirían al útero embriones que no presenten ninguna anomalía cromosómica que podría ser la causante de los fallos de implantación, es decir, nos reduce las transferencias de embriones alterados y el número de transferencias haciendo más soportable el tratamiento sin tantos negativos, además de disminuir las tasas de aborto.
¿Es posible tener un fallo de implantación en ovodonación?
Lamentablemente sí, sí es posible que ocurra un fallo de implantación pese a someterse a un tratamiento de FIV con óvulos donados.
Aunque se consigan óvulos de buena calidad y el desarrollo embrionario sea correcto, puede suceder que el endometrio de la mujer receptora no esté receptivo y esto ocasione un fallo de implantación.
¿Se recomienda el estudio de trombofilias en los casos de fallos de implantación?
Francisco Carranza, Director médico de Vida Zona Sur y Ginecólogo de Vida Medicina Reproductiva Sevilla, nos cuenta en este vídeo si es aconsejable realizar un estudio de trombofilias en pacientes con fallos de implantación:
El estudio de trombofilias es una de las pruebas que más se suele solicitar en reproducción. La cosa es que no está tan claro si realmente está implicado en el fallo de implantación.
Sí se sabe que está implicado en el aborto de repetición. Todo este tipo de patologías (el aborto de repetición, el fallo de implantación...) son cosas que estudiamos siempre y más en el perfil de pacientes que tenemos habitualmente que requieren una atención muy personalizada. Especialmente las trombofilias adquiridas sí están muy asociadas al aborto de repetición y son las que más tenemos que investigar.
¿Los embriones congelados provocan fallo de implantación?
No necesariamente. La tasa de implantación embrionaria de los embriones vitrificados es similar a los embriones en fresco. El proceso de vitrificación embrionaria está bastante desarrollado y es seguro, por lo que no afecta a la viabilidad embrionaria.
Una consecuencia de la vitrificación sí que es el engrosamiento de la zona pelúcida, por lo que sería necesario realizar una eclosión asistida en algunos casos.
¿La gestación subrogada es legal en España para pacientes con fallo de implantación?
No. La gestación subrogada en España no es legal bajo ninguna circunstancia. En caso de que sea necesario recurrir a la gestación subrogada, los paciente tendrán que viajar a un país donde la legislación así lo permita.
Lecturas recomendadas
Hemos dicho que los fallos de implantación tienen lugar después de la transferencia embrionaria en un ciclo de FIV. Para saber paso a paso en qué consiste la técnica de FIV puedes seguir leyendo en ¿Qué es la fecundación in vitro?
Para conocer más en detalle en qué consiste el proceso de la implantación, puedes visitar el siguiente post: ¿Qué es la implantación del óvulo fecundado?
Si quieres saber cómo son los síntomas de la implantación embrionaria y si esta ha tenido lugar, puedes consultar: ¿Qué es el sangrado de implantación? - Características y síntomas
Hacemos un gran esfuerzo para ofrecerte información de máxima calidad.
🙏 Por favor, comparte este artículo si te ha gustado. 💜💜 ¡Nos ayudas a seguir!
Bibliografía
Bashiri A, Halper KI, Orvieto R. Recurrent Implantation Failure-update overview on etiology, diagnosis, treatment and future directions. Reprod Biol Endocrinol. 2018 Dec 5;16(1):121. doi: 10.1186/s12958-018-0414-2. PMID: 30518389; PMCID: PMC6282265. (Ver)
Boivin J, Griffiths E, Venetis CA. Emotional distress in infertile women and failure of assisted reproductive technologies: meta-analysis of prospective psychosocial studies. BMJ. 2011 Feb 23;342:d223. doi: 10.1136/bmj.d223. PMID: 21345903; PMCID: PMC3043530. (Ver)
Coughlan C, Ledger W, Wang Q, Liu F, Demirol A, Gurgan T, Cutting R, Ong K, Sallam H, Li TC. Recurrent implantation failure: definition and management. Reprod Biomed Online. 2014 Jan;28(1):14-38. doi: 10.1016/j.rbmo.2013.08.011. Epub 2013 Sep 14. PMID: 24269084. (Ver)
Macklon NS. The true incidence of recurrent implantation failure. Curr Opin Obstet Gynecol. 2022 Jun 1;34(3):147-150. doi: 10.1097/GCO.0000000000000781. PMID: 35645013. (Ver)
Pantos K, Grigoriadis S, Maziotis E, Pistola K, Xystra P, Pantou A, Kokkali G, Pappas A, Lambropoulou M, Sfakianoudis K, Simopoulou M. The Role of Interleukins in Recurrent Implantation Failure: A Comprehensive Review of the Literature. Int J Mol Sci. 2022 Feb 16;23(4):2198. doi: 10.3390/ijms23042198. PMID: 35216313; PMCID: PMC8875813. (Ver)
Shaulov T, Sierra S, Sylvestre C. Recurrent implantation failure in IVF: A Canadian Fertility and Andrology Society Clinical Practice Guideline. Reprod Biomed Online. 2020 Nov;41(5):819-833. doi: 10.1016/j.rbmo.2020.08.007. Epub 2020 Aug 20. PMID: 32962928. (Ver)
(The writing group) for the participants to the 2022 Lugano RIF Workshop; Pirtea P, Cedars MI, Devine K, Ata B, Franasiak J, Racowsky C, Toner J, Scott RT, de Ziegler D, Barnhart KT. Recurrent implantation failure: reality or a statistical mirage?: Consensus statement from the July 1, 2022 Lugano Workshop on recurrent implantation failure. Fertil Steril. 2023 Jul;120(1):45-59. doi: 10.1016/j.fertnstert.2023.02.014. Epub 2023 Feb 22. PMID: 36822566. (Ver)
Wang Q, Sun Y, Fan R, Wang M, Ren C, Jiang A, Yang T. Role of inflammatory factors in the etiology and treatment of recurrent implantation failure. Reprod Biol. 2022 Dec;22(4):100698. doi: 10.1016/j.repbio.2022.100698. Epub 2022 Sep 23. PMID: 36162310. (Ver)
Preguntas de los usuarios: '¿Qué estudios se hacen en casos de fallos de implantación recurrentes?', '¿Cuántos fallos de implantación son indicativos para realizar una ovodonación?', '¿Cuáles son las principales causas que dificultan la implantación embrionaria en un ciclo de reproducción asistida?', '¿Puede el estrés influir en el proceso de implantación del embrión?', '¿Qué tratamiento es el más efectivo para que se produzca la implantación embrionaria con éxito?', '¿La transferencia de blastocistos con DGP puede evitar los fallos de implantación?', '¿Es posible tener un fallo de implantación en ovodonación?', '¿Se recomienda el estudio de trombofilias en los casos de fallos de implantación?', '¿Los embriones congelados provocan fallo de implantación?' y '¿La gestación subrogada es legal en España para pacientes con fallo de implantación?'.
Autores y colaboradores

En la actualidad, el Dr. Carranza está como ginecólogo en Vida Sevilla y es el director de las clínicas Vida Zona Sur. Más sobre Dr. Francisco Javier Carranza Infantes




-77x77.jpg)





Hola chicas, estoy muy triste porque parece que mis embriones no implantan en el útero… Todas las pruebas están bien, pero no entiendo nada… Quiero ir a un especialista en fallos de implantación por lo privado, porque en la Seguridad Social no me dan soluciones, simplemente seguir intentando tener un golpe de suerte… ¡Nadie sabe lo duro que es todo esto…!
Hola Vela,
El ánimo no debe decaer. Te entiendo y comprendo que es una situación difícil y complicada de asumir, pero la actitud es muy importante para un tratamiento de reproducción asistida.
Te recomiendo acceder al Informe de Fertilidad, una herramienta gratuita con la que recibirás un documento personalizado de las clínicas de tu zona de interés que cumplen con nuestros criterios de calidad y que mejor se adaptan a tus necesidades. Obtendrás información de precios, servicios incluidos, consejos útiles y muchas cosas más.
Espero haberte ayudado.
¡Mucho ánimo!
Hola, quería saber si los resultados del ERA son fiables y realmente ayudan a evitar el fallo de implantación. Me han dicho que me tendrían que hacer una biopsia de endometrio, ¿esto resulta doloroso? Gracias por su respuesta.
Hola Rosa,
El test ERA se utiliza de manera frecuente en mujeres con fallo de implantación y ofrece muy buenos resultados. No siempre es la solución más acertada ya que las causas del fallo de implantación son diversas, pero sobretodo ayuda a saber si la ventana de implantación se encuentra desplazada.
La biopsia endometrial es una práctica sencilla que se realiza en la misma consulta sin necesidad de anestesia. Simplemente puede producir algunas molestias al introducir la cánula. Puedes obtener más información aquí: ¿Qué es el test ERA de receptividad endometrial y para qué sirve?
Espero haberte ayudado.
Un saludo
Hola buen día, alguien podría contestarme una pregunta o guiarme: estamos apunto de hacer mi esposa y yo una «fiv» pero tenemos una gran duda, al parecer ella tiene «matriz infantil», ¿es posible que sí se logre la «fiv»?
Hola gabriel,
La matriz infantil, o hipoplasia uterina, puede presentar mayor o menor gravedad en función del grado de desarrollo que haya alcanzado el útero.
En los casos menos graves donde el útero tiene tamaño suficiente para soportar un embarazo, es posible seguir un tratamiento con estrógenos para alcanzar la madurez uterina. Si éste es el caso de tu mujer, sí que es posible conseguir el embarazo con un tratamiento de FIV.
Cabe mencionar que los embarazos de este tipo de pacientes son de alto riesgo y deben llevar un estricto control ginecológico.
Puedes leer más sobre esto aquí: El útero infantil: causas, diagnóstico y posibilidad de embarazo.
Espero haberte ayudado.
Un saludo
Hola estamos buscando hace 6 meses, tengo 38 años y una niña de 9 años, soy bastante regular y tuve 3 días de atraso, luego un sangrado de 3 días, me hice el test y dio negativo. ¿Puede ser pronto, que la hormona no la detecte el test? Gracias.
Hola Romina,
Si después del retraso has tenido un sangrado de 3 días, posiblemente eso fuera la menstruación y no estés embarazada. Para saber cuándo los test de embarazo son fiables, deben realizarse unos 15 días después de la posible fecha de concepción, es decir, cuando lleves 3 o 4 días de retraso menstrual. Puedes encontrar más información aquí: ¿Cuándo hacer la prueba de embarazo?
Espero haberte ayudado.
Un saludo